Классификация
С учетом изменений, развивающихся на глазном дне, различают непролиферативную, препролиферативную и пролиферативную диабетическую ретинопатию.
Повышенный, плохо контролируемый уровень сахара крови приводит к повреждению сосудов различных органов, в т. ч. сетчатки. В непролиферативной стадии диабетической ретинопатии стенки ретинальных сосудов становятся проницаемыми и хрупкими, что приводит к точечным кровоизлияниям, образованию микроаневризм – локальному мешотчатому расширению артерий. Через полупроницаемые стенки из сосудов в сетчатку просачивается жидкая фракция крови, приводя к ретинальному отеку. В случае вовлечения в процесс центральной зоны сетчатки развивается макулярный отек, что может привести к снижению зрения.
В препролиферативной стадии развивается прогрессирующая ишемия сетчатки, обусловленная окклюзией артериол, геморрагические инфаркты, венозные нарушения.
Препролиферативная диабетическая ретинопатия предшествует следующей, пролиферативной стадии, которая диагностируется у 5-10% пациентов с сахарным диабетом. К способствующим факторам развития пролиферативной диабетической ретинопатии относят близорукость высокой степени, окклюзию сонных артерий, заднюю отслойку стекловидного тела, атрофию зрительного нерва. В этой стадии вследствие кислородной недостаточности, испытываемой сетчаткой, в ней для поддержки адекватного уровня кислорода начинают образовываться новые сосуды. Процесс неоваскуляризации сетчатки приводит к повторяющимся преретинальным и ретровитреальным кровоизлияниям.
В большинстве случаев незначительные кровоизлияния в слои сетчатки и стекловидное тело рассасываются самостоятельно. Однако при массивных кровоизлияниях в полость глаза (гемофтальме) возникает необратимая фиброзная пролиферация в стекловидном теле, характеризующаяся фиброваскулярными сращениями и рубцеванием, что в итоге приводит к тракционной отслойке сетчатки. При блокировании путей оттока ВГЖ развивается вторичная неоваскулярная глаукома.
При массивных кровоизлияниях в стекловидное тело резко наступает снижение или полная потеря зрения.
Симптомы диабетической ретинопатии
Опасность, которая свойственна данному заболеванию – это течение без проявления каких-либо симптомов. На ранней стадии ухудшения уровня зрения больному будет сложно заметить симптомы. Возможно, что человек начнет замечать макулярную отечность сетчатки глаза, она будет проявляться в ухудшении четкости изображения, что часто случается при поражении роговицы глаза. Больному станет сложнее читать, вести работу с деталями малых размеров, что чаще всего не берется во внимание из-за усталости, или списывается на обычное недомогание.
Главный симптом пораженной сетчатки начинает проявляться при больших кровоизлияниях в стекловидном теле, сопровождающийся постепенным или резким падением остроты зрения у людей с диагнозом ретинопатии при сахарном диабете. Кровоизлияния внутри глаза идут «рука об руку» с появлением темных пятен перед глазами и пелены, которые со временем могут исчезнуть, будто их и не было, что часто принимается за помутнение в глазах. Однако, большие кровоизлияния со временем приведут к абсолютной потере зрения.
патология глазной роговицы;.
Симптомы диабетической ретинопатии
Основные симптомы ретинопатии зависят от стадии заболевания. Обычно больные жалуются на размытость зрения, появление плавающих темных помутнений в глазу (мошек), и резкую потерю зрения. Важно отметить, что резкость зрения зависит от уровня сахара в крови. Однако на начальных стадиях ретинопатии зрительных расстройств практически не наблюдается, поэтому больные диабетом должны регулярно проходить офтальмологический осмотр для выявления первых признаков заболевания.
Таким образом, основная задача лазерной коагуляции сетчатки это препятствовать прогрессированию заболевания, и для достижения этого обычно проводится несколько в среднем 3-4 сеансов коагуляции , которые выполняются с интервалом в несколько дней и длятся 30-40 минут.
Симптомы
На ранних стадиях диабетическая ретинопатия протекает без симптомов. Поражение сосудов, питающих сетчатку глаз, развивается, но до поры до времени диабетик этого не чувствует. Из-за редких и слабых кровоизлияний могут возникать точки перед глазами, которые проходят сами по себе.
Со временем кровоизлияния становятся видимыми, появляются трудности при чтении, глаза болят, мушки или пелена перед ними не проходят, зрение ухудшается. Это означает, что диабетическая ретинопатия уже зашла весьма далеко. Хотя начать ее лечение никогда не поздно. Нужно срочно обратиться к офтальмологу. Причем не к первому попавшемуся. Вам нужен опытный специалист по лечению осложнений диабета на зрение.
Ниже подробно рассказано о симптомах, диагностике, лечении и профилактике диабетической ретинопатии.
Лечение диабетической ретинопатии
Диабетическая ретинопатия при тяжёлой форме сахарного диабета неизбежно возникает и прогрессирует. Поэтому основная цель лечения ретинопатии заключается в том, чтобы как можно дольше избегать осложнений сахарного диабета и замедлить переход начальных проявлений ретинопатии к более серьёзным (пролиферативным) изменениям, которые приводят к значительному снижению зрения и инвалидизации [8] .
Независимо от стадии диабетической ретинопатии необходимо провести соответствующее лечение основного заболевания, нормализовать артериальное давление и липидный обмен. Поэтому лечением ретинопатии занимаются сразу несколько специалистов: эндокринолог, офтальмолог, невролог и терапевт [9] .
Медикаментозное лечение диабетической ретинопатии включает использование нескольких лекарственных групп:
- препараты, воздействующие на артериальную гипертензию, диабетическую нефропатию и ретинопатию;
- ангиоретинопротекторы и антиоксиданты, укрепляющие сосудистую стенку и иммунитет, препятствующие образованию микротромбов;
- препараты, улучшающие микроциркуляцию крови, её вязкость и текучесть;
- гиполипидемические препараты, нормализующие липидный обмен в организме;
- глюкокортикоиды, которые вводят в стекловидное тело для устранения отёка;
- ингибиторы VEGF, которые также вводят в стекловидное тело, чтобы не допустить или приостановить образование новых сосудов (например, афлиберцепт, ранибизумаб, бевацизумаб ) [16] .
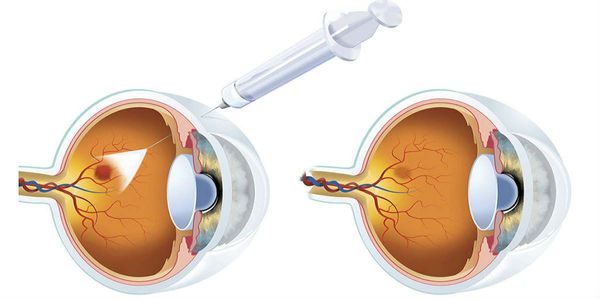
При развитии третьей стадии диабетической ретинопатии, угрожающей жизни пациента, терапевтические возможности очень ограничены. В таких случаях может потребоваться лазерная коагуляция сетчатки . Показаниями к её выполнению служат:
- экссудативная (отёчная) макулопатия;
- ишемия сетчатки;
- появление новых сосудов на сетчатке или передней поверхности радужной оболочки;
- прогрессирование патологических изменений на глазном дне через 3-6 месяцев после компенсации сахарного диабета.
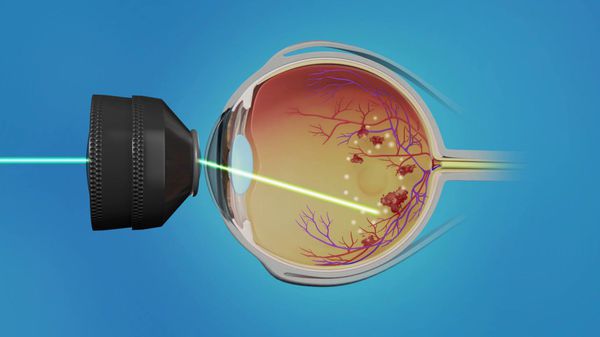
На данный момент существует три основных метода лазерной фотокоагуляции:
- Фокальная лазеркоагуляция (ФЛК) — нанесение коагулянта (вещества, “склеивающего” сетчатку с сосудистой оболочкой) на участки просачивания красителя (флуоресцеина), расположения микроаневризм, кровоизлияний и твёрдых экссудатов. Чаще применяется при макулярном отёке с повышенной проницаемостью сосудов.
- Барьерная лазеркоагуляция — нанесение коагулянтов на околомакулярную зону в несколько рядов. Чаще применяется при первой стадии диабетической ретинопатии в сочетании с макулярным отёком.
- Панретинальная лазеркоагуляция (ПРЛК) — нанесение коагулянтов на все зоны сетчатки, избегая макулярной области. Чаще применяется при второй стадии диабетической ретинопатии с обширными зонами ишемии. Правильно выполненная ПРЛК на ранних стадиях пролиферации является достаточно эффективным методом лечения диабетической ретинопатии.
В далеко зашедших случаях показано хирургическое вмешательство , а именно субтотальная витрэктомия (почти полное удаление стекловидного тела) с удалением задней пограничной мембраны, которая прикреплена по окружности диска зрительного нерва [6] .
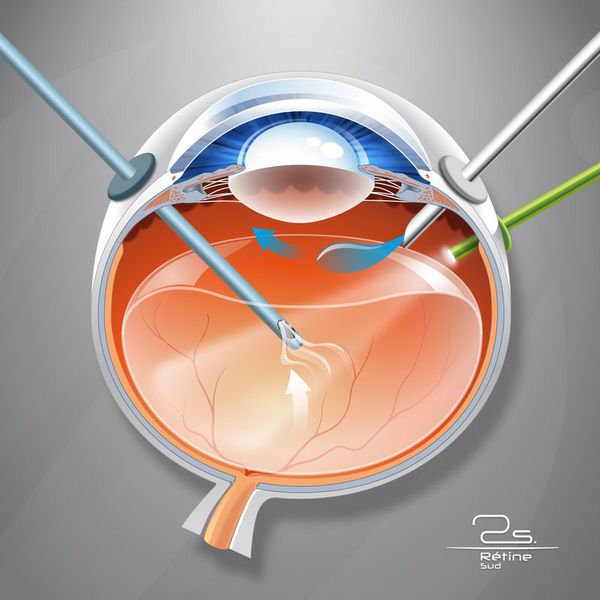
Показаниями для витрэктомии служат:
- витреальное кровоизлияние (постоянно кровоточащие сосуды);
- наличие спаек;
- отслойка сетчатки.
Для многих пациентов с тяжёлым течением диабетической ретинопатии витрэктомия является единственным вариантом сохранения зрения.
Во многом прогноз зависит от стадии диабетической ретинопатии и степени тяжести сахарного диабета.
Классификация по стадиям
Развитие диабетической ретинопатии происходит при длительном течении сахарного диабета 1 или 2 типа в несколько стадий:
- Первая стадия. Патологические изменения минимальны, поражаются лишь единичные мелкие ретинальные сосуды. Зрительные функции при этом не нарушаются, человек не жалуется на ухудшение зрения. Лечение не требуется, достаточно контроля уровня сахара и наблюдения за состоянием глазного дна.
- Вторая стадия. Изменения в сосудах сетчатки становятся более выраженными, начинается гибель нервных клеток, возникают внутриглазные кровоизлияния. Это приводит к ухудшению зрения до 0,7-0,9.
- Третья стадия. Количество внутриглазных кровоизлияний увеличивается, происходит закупорка мелких сосудов тромбами. Качество зрения меньше 0,7.
- Четвертая стадия. Самая опасная стадия диабетической ретинопатии, на которой в результате кислородного голодания сетчатки и роста новых патологических сосудов начинается стремительная потеря зрения, развивается слепота.
На начальных этапах развития диабет глаза протекает бессимптомно, поэтому нередко патология обнаруживается уже на запущенной стадии, когда вернуть утраченное зрение невозможно.

Самая опасная стадия диабетической ретинопатии, на которой в результате кислородного голодания сетчатки и роста новых патологических сосудов начинается стремительная потеря зрения, развивается слепота.
Лечение
Лечить ретинопатию как самостоятельное заболевание, не приводя в норму сахар в крови, нецелесообразно, ведь она является осложнением диабета. Поэтому основные методы лечения направлены именно на коррекцию нарушений углеводного обмена в организме. Нормализация артериального давления, борьба с ожирением и поддержание здоровья почек – важные элементы комплексного подхода при избавлении от любых вторичных проявлений диабета.
Для улучшения состояния глаз применяют как консервативные, так и хирургические варианты лечения. Выбор оптимального способа зависит от стадии ретинопатии и общего течения сахарного диабета.
Препараты для лечения ретинопатии должен подбирать только врач.
Симптомы
Ранние стадии заболевания протекают бессимптомно. Постепенно возникающие нарушения:
- мелькание «мушек» перед глазами,
- появление «звёздочек» и лёгкое затуманивание,
Это — первые симптомы, не причиняющие больному неудобств и дискомфорта. Такие симптоматические проявления принимаются за усталость, им не придают внимания.
Глазная боль, снижение остроты зрения, а также его потеря — поздние симптомы, появляются при прогрессировании патологии на более поздних стадиях, когда процесс зашёл слишком далеко или перешёл в стадию необратимости.
Такие симптомы говорят о том, что любому здоровому человеку просто необходимо прийти на приём к врачу-офтальмологу хотя бы один раз в год, а больным сахарным диабетом каждые шесть месяцев, для обследования органов зрения. Это позволит обнаружить симптомы нарушения на ранних стадиях болезни, не дожидаясь возникновения явных симптомов, когда лечение медикаментозными препаратами может уже быть неэффективным.
Для корректировки инсулинотерапии, скорее всего, потребуется помещение больного в стационар.
Каковы осложнения?
При отсутствии должного лечения сахарного диабета и диабетической ретинопатии, возникают серьёзные их осложнения, приводящие к слепоте.
- Тракционная отслойка сетчатки. Возникает из-за рубцов в стекловидном теле, прикреплённых к сетчатке и натягивающих ее при движении глаза. В результате образуются надрывы и происходит потеря зрения.
- Рубеоз радужки – прорастание сосудов в радужку. Часто эти сосуды рвутся, вызывая кровоизлияния в переднюю камеру глаза.
При значительно повышенном уровне глюкозы в крови снижать его следует постепенно, чтобы избежать ишемии сетчатки.
Факторы риска значительного снижения зрения
Диабетическая катаракта. Истинная диабетическая катаракта встречается чаше у детей и молодых людей, чем у пожилых, чаще у женщин, чем у мужчин, и, как правило, бывает двусторонней. В отличие от возрастной, диабетическая катаракта, прогрессирует очень быстро и может развиться в течение 2–3 месяцев, нескольких дней и даже часов (при диабетическом кризе). В диагностике диабетической катаракты большое значение имеет биомикроскопия, позволяющая выявить хлопьевидные беловатые помутнения в самых поверхностных субэпителиальных слоях хрусталика, помутнения под задней капсулой, субкапсулярные вакуоли в виде темных, оптически пустых, круглых или овальных зон. Однако в отличие от слепоты при ретинопатии слепота при диабетической катаракте поддается хирургическому лечению.
Неоваскулярная глаукома – это вторичная глаукома, обусловленная пролиферацией новообразованных сосудов и фиброзной ткани в углу передней камеры и на радужке. В ходе своего развития эта фиброваскулярная мембрана сокращается, что приводит к формированию больших по протяженности гониосинехий и к некупируемому повышению внутриглазного давления. Вторичная глаукома встречается относительно часто, при ее выраженном развитии плохо поддается лечению и приводит к необратимой слепоте.
Неоваскулярная глаукома это вторичная глаукома, обусловленная пролиферацией новообразованных сосудов и фиброзной ткани в углу передней камеры и на радужке.
Причины
Патология развивается на фоне длительно текущего сахарного диабета. Значение в развитии осложнения имеют следующие факторы:
- уровень глюкозы,
- давность заболевания,
- наследственность,
- наличие сопутствующей патологии,
- беременность.
При длительности диабета менее двух лет начальные признаки ретинопатии диагностируются у 15% пациентов. При заболевании, длящемся более 20 лет, изменения на глазном дне имеются у каждого человека.
 Риск возникновения ретинопатии повышается со временем
Риск возникновения ретинопатии повышается со временем
давность заболевания,.
Препролиферативная стадия
- увеличение количества признаков, которые имелись на первой стадии;
- неравномерное расширение ретинальных вен;
- субретинальные и преретинальные геморрагии;
- гемофтальм;
- экссудативная макулопатия;
- ишемия и экссудация в макуле;
- диабетическая папиллопатия с преходящей отечностью ДЗН.
На препролиферативной стадии необходимо проходить более тщательное обследование на предмет ишемических поражений сетчатки. Ишемия указывает на прогрессирование болезни, скорый переход к пролиферативной форме и развитие неоваскуляризации.
Степень оптических нарушений при ретинопатии сильно зависит от состояния макулы.
Симптомы
Диабетическая ретинопатия развивается длительно. На начальных стадиях заболевание протекает практически бессимптомно и безболезненно. Субъективного ощущения снижения остроты зрения в непролиферативной стадии нет. При развитии макулярного отека пациенты могут предъявлять жалобы на ухудшение зрения на близком расстоянии или появление размытости, нечеткости наблюдаемых объектов.
В пролиферативной стадии заболевания перед глазами периодически появляются пелена, темные плавающие пятна. Их возникновение связано с внутриглазными кровоизлияниями. После рассасывания сгустка крови эти проявления самостоятельно исчезают. При массивном внутриглазном кровоизлиянии может наступить полная утрата зрения.
Их возникновение связано с внутриглазными кровоизлияниями.
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Основная цель лечебного питания обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке.
Диабетическая ретинопатия: особенности течения и терапии опасного осложнения сахарного диабета

Болезни органов зрения являются одной из наиболее актуальных проблем. Ежегодно тысячи людей теряют трудоспособность по причине наступления частичной или полной слепоты. Ситуация усугубляется тем, что многие опасные патологии способны на протяжении долгого времени протекать бессимптомно и обнаруживаются лишь на поздних стадиях своего развития. К таким заболеваниям относится и диабетическая ретинопатия. Как же вовремя распознать данное состояние и предотвратить негативные последствия?
Диабетическая ретинопатия особенности течения и терапии опасного осложнения сахарного диабета.





