Осложнения и последствия
- Присоединение инфекции с последующей интоксикацией. Такое осложнение характеризуется постепенной потерей функции основных органов и систем, лихорадкой, истощением больного.
- Злокачественное перерождение клеток. Обычно малигнизация представляет собой развитие лимфомы, лейкемии и прочих злокачественных заболеваний.
- Аутоиммунные патологии – своеобразная агрессивная реакция собственной иммунной защиты больного.
- Стойкое понижение иммунитета с развитием иммунодефицитного состояния.
- Недостаточность функции почек и печени.
- Внутренние кровотечения, геморрагии.
- Гибель больного от тотальной дисфункции органов или от септических осложнений.
 [16], [17], [18], [19]
[16], [17], [18], [19]
Такое осложнение характеризуется постепенной потерей функции основных органов и систем, лихорадкой, истощением больного.
Гемофагоцитарный синдром (ГФС)
ГФС (синоним гемофагоцитарный лимфогистиоцитоз) является нарушением иммунной регуляции, вызванным провоспалительными цитокинами, при сопутствующей патологии иммунных клеток (NK и цитотоксических лимфоцитов Т), обусловленной генетически (врождённая форма, наблюдается главным образом у детей, в более лёгких формах также у взрослых) или приобретённой (поражение этих клеток, вызванное тяжёлой инфекцией [чаще всего ВЭБ], аутоиммунным заболеванием или злокачественным новообразованием [особенно лимфомой]). Редко субстратом ГФС являются врожденные иммунодефициты. Идиопатические случаи составляют 6–18 %. Выделяемые в механизме замкнутого круга во всё большем и большем количестве провоспалительные цитокины вызывают патологически усиленную общесистемную воспалительную реакцию, что ведёт к повреждению всех органов.
Разновидностью ГФС является синдром активации макрофагов (САМ) →разд. 16.3, который отличается от типичного ГФС высокой концентрацией СРБ в плазме. Наблюдается чаще всего в течении болезни Стилла, системной красной волчанки, а также после пересадки костного мозга.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
Постоянная лихорадка, увеличение печени и селезёнки; можно также обнаружить симптомы геморрагического диатеза (не всегда), бледность и/или желтушность кожных покровов, иногда отёки, эритематозная, папулёзная или уртикарная сыпь (бывает кровоточащая), экссудаты в полостях тела и нарушения сознания. Без лечения летальность составляет 100 %. наверх
Дополнительные методы исследования
1. Лабораторные исследования:
1) общий анализ периферической крови с мазком — панцитопения (в т. ч. обычно лимфопения);
2) биохимические исследования →Диагностические критерии;
3) могут появляться нарушения гемостаза, соответствующие синдрому ДВС →разд. 15.21.
2. Морфологические исследования: в костном мозге, селезёнке, лимфоузлах, иногда в других органах или в спинномозговой жидкости (СМЖ; в случае поражения ЦНС) можно обнаружить гемофагоцитоз макрофагов, в цитоплазме которых видны поглощённые эритроциты, иногда также другие клетки (напр. лейкоциты, тромбоциты) или их фрагменты.
3. Другие исследования: с целью проведения дифференциальной диагностики →см. ниже.
Молекулярный диагноз (обнаружение соответствующей мутации) или соответствие ≥5 из 8 критериев:
1) лихорадка ≥38,5 °C;
2) увеличение селезёнки;
3) цитопения в периферической крови ≥2 из 3 линий гемопоэза (гемоглобин 2000 нг/мл, для постановки диагноза достаточным является наличие 4 критериев.
Калькулятор, вычисляющий вероятность диагноза, приобретенного HLH на основе клинических данных отдельного пациента (HScore) →http://saintantoine.aphp.fr/score/.
С целью дифференциации причин отдельных отклонений, составляющих диагностические критерии, следует провести:
1) лабораторные исследования — число ретикулоцитов, СОЭ, биохимические исследования (ЛДГ, аминотрансферазы, билирубин, креатинин, мочевина, СРБ), исследования системы свёртывания, электрофорез белков сыворотки, иммуноглобулины, реакция Кумбса;
2) вирусологические исследования, в т. ч. на ВЭБ, в том числе иммуногистохимическое исследование тканевого материала на наличие LMP1;
3) неврологическое обследование, в случае симптомов со стороны ЦНС исследование СМЖ с оценкой мазка;
4) УЗИ и/или КТ селезёнки и печени, возможно КТ или МРТ головы;
5) аспирационная биопсия и трепанобиопсия костного мозга;
6) другие исследования, исходя из непосредственно определяемых показаний, в т. ч. поиски лимфомы (гистологическое исследование увеличенного лимфоузла).
Самым важным состоянием для дифференциальной диагностики с HLH (также может сопутствовать) является сепсис →разд. 18.8.
Другие причины повышенного уровня ферритина (→разд. 27.1), включая болезнь Стилла, которая часто вызывает HLH.
Проводится в гематологическом центре. наверх
1. Этиотропное лечение: протокол HLH-2004 (этопозид, дексаметазон, циклоспорин); в течение 8 нед.; в случае поражения ЦНС → метотрексат интратекально. В случае резистентности к этому лечению можно применить протоколы химиотерапии, используемые при лечении лимфом, и алемтузумаб, а также моноклональные антитела анти-IL-6, в последующем алло-ТГСК. В случае больных, у которых ГФС развился на фоне лимфомы или другого новообразования, вместо протокола HLH-2004 примените стандартный протокол лечения данного новообразования. Если ГФС является вторичным к инфекции ВЭБ → рассмотрите применение ритуксимаба. В случае рецидива → повторите вышеуказанную схему, в последующем — алло-ТГСК. Лечение САМ →разд. 16.3.
2. Симптоматическое лечение: плазмаферез, переливание ВВИГ и компонентов крови, изоляция в абактериальных условиях, применение противобактериальных, противогрибковых и противовирусных лекарств, жаропонижающие лекарства.
2 увеличение селезёнки;.
Гемофагоцитарный синдром и его причины

За последние десятилетия достигнуты значительные успехи в изучении биологических особенностей системы макрофагов, которая рассматривается как биологический фильтр крови и лимфы, способствует удалению микроорганизмов, клеток пораженных опухолевыми и инфицированными вирусами, токсинов, метаболитов, остатков лекарственных препаратов.
В процессах очищения организма участвуют мононуклеарные фагоциты печени и селезенки, моноциты, макрофаги лимфоузлов, альвеолярные макрофаги.
Повышенная активность макрофагов приводит к нерегулируемому фагоцитозу клеток крови – это и является отличительной особенностью гемофагоцитарного синдрома (ГФС). Это заболевание наследственное или приобретенное, относится к группе гистиоцитарных синдромов, объединяющей заболевания, характеризующиеся пролиферацией моноцитов, макрофагов и дендритных клеток.
В красной пульпе селезенки, синусоидах печени, синусах лимфатических узлов, в костном мозге и ЦНС при проявлениях ГФС имеется диффузная инфильтрация органов и тканей активированными макрофагами с признаками гемофагоцитоза.
Гемофагоцитарный синдром
Первое сообщение о гемофагоцитарном синдроме, ассоциированном с инфекцией, относится к 1979 г. В этом году R. J. Risdall сообщил о 19 пациентах, у которых развился сходный симптомокомплекс, состоящий из лихорадки, гепатоспленомегалии и панцитопении на фоне вирусной инфекции.
Из 19 больных 14 получали иммуносупрессивную терапию после трансплантации почки, у пяти заболевание развилось вне связи с предшествовавшим иммунодефицитным состоянием.
У 13 больных удалось установить роль в развитии болезни вирусов из семейства герпес-вирусов и аденовирусов. Этот клинико-морфологический синдром был обозначен как «вирусассоциированный гемофагоцитарный синдром».
В дальнейшем термин «вирусассоциированный гемофагоцитарный синдром» получил широкое распространение, но по мере накопления клинических наблюдений стало ясно, что бактериальные, грибковые и паразитарные инфекции также могут запускать патологическую лимфогистиоцитарную реакцию, поэтому в современной литературе широко используется термин «гемофагоцитарный синдром, ассоциированный с инфекцией» (ИАГС).
В дальнейшем термин вирусассоциированный гемофагоцитарный синдром получил широкое распространение, но по мере накопления клинических наблюдений стало ясно, что бактериальные, грибковые и паразитарные инфекции также могут запускать патологическую лимфогистиоцитарную реакцию, поэтому в современной литературе широко используется термин гемофагоцитарный синдром, ассоциированный с инфекцией ИАГС.
Симптомы гемофагоцитарного лимфогистиоцитоза
Клинические проявления гемофагоцитарного лимфогистиоцитоза чрезвычайно вариабельны. Наиболее часто наблюдается длительная лихорадка, рефрактерная к проводимой антибактериальной и противовирусной терапии. Озноб, признаки общей интоксикации (слабость, потливость, нарушения сна, отказ от приема пищи, тошнота и рвота, боли в мышцах) продолжаются в течение длительного времени, приобретая волнообразное течение с периодическими временными улучшениями самочувствия.
Характерным проявлением заболевания является увеличение печени и селезенки, имеющее прогрессирующий характер. К ранним симптомам первичного гемофагоцитарного лимфогистиоцитоза относится появление кожной сыпи, увеличение периферических лимфатических узлов, а также развитие неврологических расстройств в виде повышенной возбудимости, двигательных нарушений и расстройств чувствительности, судорожного синдрома, признаков повышения внутричерепного давления у детей раннего возраста. Встречаются при гемофагоцитарном лимфогистиоцитозе и симптомы, свидетельствующие о наличии анемии, коагулопатии – бледность и желтушность кожных покровов, периферические отеки, признаки кровотечения из пищеварительного тракта (черный кал, примесь крови в каловых массах и др.).
При вторичном гемофагоцитарном синдроме сочетаются клинические признаки поражения иммунной системы и проявления основного заболевания (вирусной инфекции, злокачественного новообразования, аутоиммунного заболевания).
признаки коагулопатии;.
Симптомы гемофагоцитарного лимфогистиоцитоза
Для постановки диагноза «гемофагоцитарный лимфогистиоцитоз» необходимо зафиксировать у больного следующие симптомы:
- лихорадка, длящаяся более семи дней, температура выше 38,5°C;
- спленомегалия — увеличение селезенки более чем на 3 см вверх от края реберной дуги;
- цитопения — показатель лейкоцитов ниже диапазона нормы, а именно:
- абсолютные нейтрофилы менее 1000/мкл;
- тромбоциты менее 100 000/мкл;
- гемоглобин менее 9,0 г/дл.
- гипофибриногенемия или гипертриглицеридемия:
- фибриноген менее 1,5 г/л или больше, чем 3 стандартных отклонения от возрастной нормы;
- триглицериды натощак более 2 ммоль/л.
- гемофагоцитоз (ставится с обязательным образцом ткани селезенки, лимфатического узла, костного мозга для исключения злокачественного заболевания);
- сыпь (чешуйчатые поражения, высыпания на волосистой части головы, за ушами);
- опухоль десен, которая может привести к потере зуба;
- проблемы кормления (особенно у младенцев);
- боли в животе, рвота, диарея;
- потеря веса.
Могут присутствовать респираторные симптомы: кашель, одышка. У взрослых больных налицо изменение психических функций, увеличение лимфатических узлов, отказ печени.
Американская ассоциация гистиоцитоза рекомендует следующие методы лечения.
Признаки и симптомы
Для ГЛГ характерно упорное повышение температуры, причем лихорадка не поддается лечению антибактериальными препаратами. Наблюдается увеличение селезенки (спленомегалия), обычно также увеличение печени (гепатомегалия). Более чем в половине случаев возникает кожная сыпь, поражающая также и волосистую часть головы. Часто встречается увеличение лимфоузлов – лимфаденопатия. Нередки признаки поражения центральной нервной системы (ЦНС): изменения поведения, нарушения координации движений, судороги. Другие возможные симптомы – желтуха, отеки, признаки поражения желудочно-кишечного тракта (боли в животе, рвота, понос, отказ от пищи, потеря веса).
Кроме того, при ГЛГ возникают клинические проявления цитопении, то есть состояния дефицита клеток крови: недостаток эритроцитов проявляется бледностью и слабостью, недостаток тромбоцитов – синяками и кровотечениями (возможны, например, кровотечения из десен), недостаток лейкоцитов – частыми инфекциями.
Нередки признаки поражения центральной нервной системы ЦНС изменения поведения, нарушения координации движений, судороги.
Была ли страница полезной?
Повышенные уровни растворимого интерлейкина-2 CD25 2400 Ед мл или очень высокие для своего возраста.
Причины возникновения:
В основе развития данных симптомов лежит нарушения регуляции иммунного ответа к аномальной активации цитотоксических Т-лимфоцитов и макрофагов. Заболеваемость семейным гемофагоцитарным лимфогистиоцитозом составляет приблизительно 1 случай на 1000000 детей до 15 лет в год или 1 на 50 000 новорождённых в год. Клиническая манифестация заболевания развивается у большинства пациентов на первом году жизни, редко – при рождении, примерно у 20% детей первые клинические признаки заболевания появляются в возрасте старше 3-х лет.
Заболеваемость семейным гемофагоцитарным лимфогистиоцитозом составляет приблизительно 1 случай на 1000000 детей до 15 лет в год или 1 на 50 000 новорождённых в год.
Гемофагоцитарный синдром
За последние десятилетия достигнуты значительные успехи в изучении биологических особенностей системы макрофагов, которая рассматривается как биологический фильтр крови и лимфы, способствует удалению микроорганизмов, клеток пораженных опухолевыми и инфицированными вирусами, токсинов, метаболитов, остатков лекарственных препаратов.
Трансплантация
Современные тактики лечения наследственных форм лимфогистиоцитоза включают не только вышеперечисленные методики. Прогноз заболевания существенно улучшается при своевременном осуществлении трансплантации от совместимого родственного донора. При бактериальных, вирусных и паразитарных инфекциях, спровоцировавших появление данного синдрома, реализуется этиотропная противомикробная терапия, инфузии иммуноглобулина в высоких дозах, а также иммуносупрессивное лечение. Иногда показана трансплантация костного мозга.
Прогноз заболевания существенно улучшается при своевременном осуществлении трансплантации от совместимого родственного донора.
Дифференциальная диагностика
С целью дифференциации причин отдельных отклонений, составляющих диагностические критерии, следует провести:
1) лабораторные исследования – число ретикулоцитов, СОЭ, биохимические исследования (ЛДГ, аминотрансферазы, билирубин, креатинин, мочевина, СРБ), исследования системы свёртывания, электрофорез белков сыворотки , иммуноглобулины, реакция Кумбса
2) вирусологические исследования, в т.ч. на ВЭБ, в том числе иммуногистохимическое исследование тканевого материала на наличие LMP1
3) неврологическое обследование, в случае симптомов со стороны ЦНС исследование СМЖ с оценкой мазка
4) УЗИ и/или КТ селезёнки и печени, возможно КТ или МРТ головы
5) аспирационная биопсия и трепанбиопсия костного мозга
6) другие исследования, исходя из непосредственно определяемых показаний, в т. ч. поиски лимфомы (гистологическое исследование увеличенного лимфоузла).
Самым важным состоянием для дифференциальной диагностики с HLH (также может сопутствовать) является сепсис
Другие причины повышенного уровня ферритина . включая болезнь Стилла, которая часто вызывает HLH.
Если ГФС является вторичным к инфекции ВЭБ.
Гемофагоцитарный лимфогистиоцитоз
Гемофагоцитарный лимфогистиоцитоз (гемофагоцитарный синдром) – врожденное или приобретенное нарушение регуляции иммунного ответа, при котором происходит аномальная активация цитотоксических T-лимфоцитов, моноцитов и макрофагов с аккумуляцией в органах-мишенях и развитием в них выраженного патологического процесса (воспаления, повреждения тканей, фагоцитоза форменных элементов крови). При врожденной, генетически детерминированной форме заболевания болеют преимущественно дети раннего возраста и в 60-80% случаев – на первом году жизни.
Вторичный (приобретенный) гемофагоцитарный лимфогистиоцитоз встречается во всех возрастных категориях, развивается на фоне затяжного течения различных инфекционных заболеваний, аутоиммунных процессов и новообразований. Впервые признаки гемофагоцитарного синдрома были описаны еще в 1939 году, а заболевание тогда было названо гистиоцитарным медуллярным ретикулезом. Семейная наследственная форма лимфогистиоцитоза была впервые описана в 1959 году. Распространенность заболевания колеблется от 1 случая на 50 тысяч новорожденных до 1-2 случаев на 1 миллион детей в возрасте до 15 лет.
Причины гемофагоцитарного лимфогистиоцитоза.
Медикаментозная терапия
Основное лечение гистиоцитозов в стадии обострения заключается в приёме следующих препаратов:
- кортикостероиды — Преднизолон;
- цитостатики — Хлорбутин, Азатиоприн, Винкристин, Лейкеран, Метотрексат.
Курс приёма лекарств, а также их дозировку назначает врач в зависимости от возраста и массы тела больного и степени тяжести заболевания. Обычно медикаментозное лечение проводят циклами, где курс приёма сменяется равным по длительности перерывом. При положительной динамике назначают до 10 циклов.
Одновременно проводят симптоматическое лечение. Выбор препаратов зависит от проявлений заболевания:
- при поражении гипофиза назначается Тималин, Гипотиазид, Декарис;
- при несахарном диабете рекомендуется заместительная терапия Десмопрессином;
- при синусном гистиоцитозе используются препараты интерферона;
- при бронхообструкции — бронходилататор Теофиллин;
- витамины назначаются как общеукрепляющее средство.
При поражении жизненно важных органов и систем показана полихимиотерапия — Преднизолон, Винбластин и Вепезид. При диффузном поражении кожных покровов или локализованных очагах гранулематоза применяют монохимиотерапию, препаратом выбора является Вепезид.
Схему лечения врач назначает в зависимости от формы заболевания, степени тяжести, а также объёма и локализации повреждения органов и тканей.
Гемофагоцитарный синдром
Существует острая необходимость в эффективном лечении COVID-19. Результативность всей системы здравоохранения отдельного региона и страны в целом показательна в снижении летальных исходов в группе больных тяжелого течения. Нынешнее лечение COVID-19 является поддерживающим в борьбе с дыхательной недостаточностью различной степени выраженности. В подгруппе пациентов с тяжелой формой COVID-19 может наблюдаться синдром цитокинового шторма. Это гипервоспаление необходимо как можно раньше выявлять и лечить. Вторичный гемофагоцитарный лимфогистиоцитоз (Secondary haemophagocytic lymphohistiocytosis (sHLH)) — это малоизученный гипервоспалительный синдром, характеризующийся фульминантной и фатальной гиперцитокинемией с полиорганной недостаточностью. У взрослых людей sHLH чаще всего вызывается вирусными инфекциямии, возникает в 3·7-4·3% случаев сепсиса. Принципиальные черты sHLH включают непрерывные лихорадки, цитопении, и гиперферритинимия; поражение легких (включая ARDS) встречается примерно у 50% пациентов. Цитокиновый профиль при COVID-19, напоминает sHLH, характеризуется повышенным уровнем интерлейкина (IL)-2, IL-7, гранулоцитарного стимулирующего фактора, интерферона-γ, включающее протеин 10, моноцитарного хемоаттрактантного белка 1, макрофагального воспалительного белка 1-α и фактора некроза опухоли-α. Предиктором летальности из недавнего ретроспективного многоцентрового исследования в подтвержденных случаев COVID-19 в Ухане, Китай, считается повышенный уровень ферритина. Предполагается, что смертность может быть обусловлена вирусно- обусловленным гипервоспалением.
ОПРЕДЕЛЕНИЕ
Термин «гемофагоцитарный лимфогистиоцитоз» (ГЛГ) очерчивает круг врожденных и приобретенных заболеваний, в основе которых лежит нарушение регуляции иммунного ответа, приводящее к аномальной активации цитотоксических Т-лимфоцитов и макрофагов, их аккумуляции в пораженных органах и развитию системного воспалительного ответа. В клинике гемофагоцитарный лимфогистиоцитоз определяется как характерное сочетание клинических (лихорадка, спленомегалия) и лабораторных (панцигопения, коагулопатия, дислипидемия) проявлений, отражающих гиперактивацию иммунной системы и мультиорганное воспалительное повреждение. (ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ 2014г)
Нозологическая группа
D76.2 Гемофагоцитарный синдром, связанный с инфекцией
Диагностика гипервоспаления открывает перспективы использования иммуносупрессии в комплесной терапии COVID-19.
Степень риска реактивного гемофагоцитарного синдрома может быть оценена с помощью шкалы HScore, которая обладает 93% чувствительностью и 86 % достоверностью для HLH.
Диагностические возможности шкалы HScore доказаны Fardet L. и соавторами в статье: «Development and validation of the HScore, a score for the diagnosis of reactive hemophagocytic syndrome.» Arthritis Rheumatol 2014 Sep;66(9):2613-20. Авторы делают заключение: «Шкала HScore может быть использован для оценки риска развития реактивного гемофагоцитарного синдрома. Шкала находится в свободном доступе в интернете (http://saintantoine.aphp.fr/score/).
В статье представлена таблица:
Tаблица: Вероятность развития гемофагоцитарного синдрома по шкале Score
HScore Вероятность развития гемофагоцитарного синдрома
Общий вид онлайн калькулятора и подрубрики с вариантами ответом представлены на рисунках.
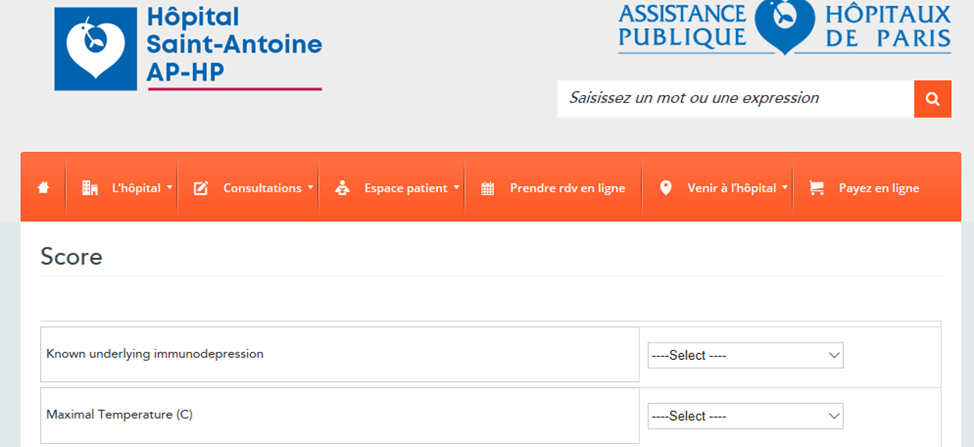
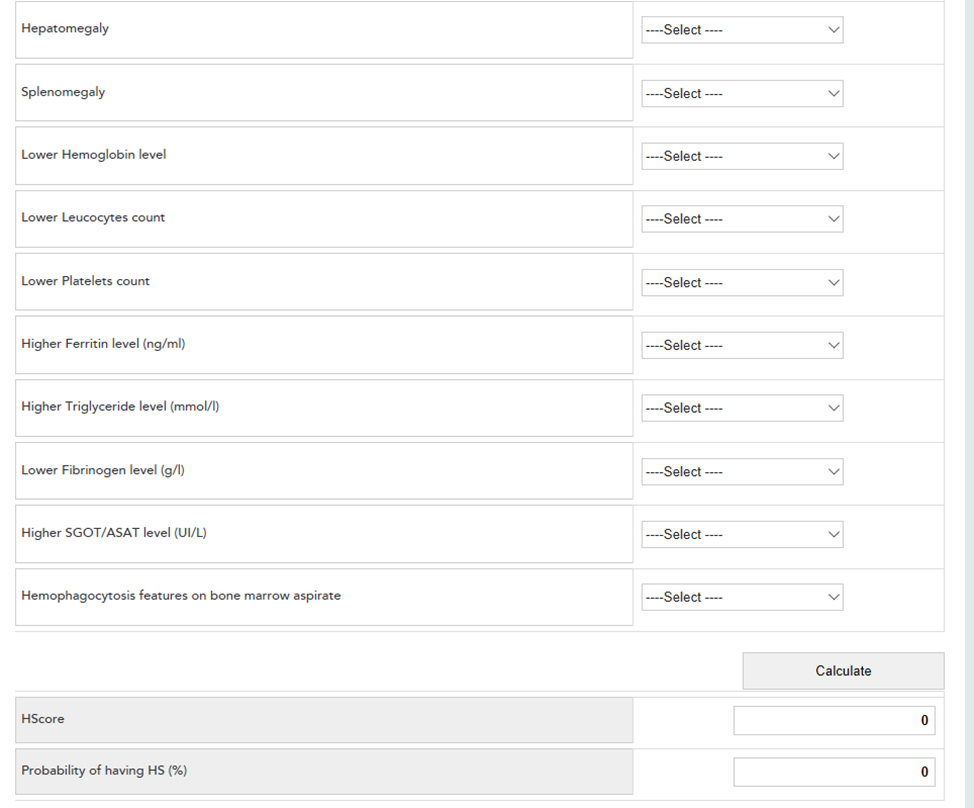













Клинические и лабораторные показатели шкалы HScore
В клинике гемофагоцитарный лимфогистиоцитоз определяется как характерное сочетание клинических лихорадка, спленомегалия и лабораторных панцигопения, коагулопатия, дислипидемия проявлений, отражающих гиперактивацию иммунной системы и мультиорганное воспалительное повреждение.





