Причины послеоперационных эндофтальмитов
Спектр возбудителей послеоперационных эндофтальмитов
С другой стороны, должны приниматься во внимание побочные эффекты 5 раствора повидон-йода при его попадании в переднюю камеру.
Диагностика эндофтальмита
При подозрении на развитие заболевания необходимо сразу обращаться к врачу. Прежде всего, офтальмолог должен изучить остроту и поле зрения.
Диагностика эндофтальмита заключается в следующем:
- Тонометрия. На начальном этапе развития заболевания наблюдается снижение параметров внутриглазного давления. При развитии гнойного воспаления эти показатели повышаются.
- Биомикроскопия. Эта процедура помогает обнаружить расширение сосудов и скопление гнойных масс.
- Диафаноскопия. Процедура подразумевает подсвечивание органа зрения. Если глаз здоров, зрачок имеет красный оттенок. При скоплении серозного вещества оттенок становится бело-серым. Формирование гнойных масс придает зрачку серо-зеленый окрас.
- Ультразвуковое исследование. Эта процедура помогает обнаружить зону локализации аномалии.
При хронической форме патологии симптомы выражены менее явно. Для оценки клинической картины эндофтальмита использовать офтальмоскопическое исследование не стоит. Особенность заболевания не позволяет визуализировать глазное дно. Исследования мочи и крови тоже неинформативны. Потому проводить их не следует.
Если глаз здоров, зрачок имеет красный оттенок.
Симптомы эндофтальмита
Эндофтальмит может протекать по типу отграниченного очага в глазу (абсцесса стекловидного тела) либо диффузного процесса; иногда встречается смешанная форма. По степени тяжести симптоматики выделяют легкую, среднюю и тяжелую степени эндофтальмита.
Экзогенный эндофтальмит развивается на 2-3 сутки после механического повреждения глаза. Прогрессирующее течение заболевания сопровождается болью в глазном яблоке, нарастающим снижением остроты зрения иногда до светоощущения, плавающими помутнениями в поле зрения. Внешние изменения глаза характеризуются умеренным отеком век и конъюнктивы, резкой смешанной инъекцией глазного яблока. Могут развиваться признаки иридоциклита. Характерной чертой эндофтальмита является формирование абсцесса в стекловидном теле, который просвечивает через зрачок желтоватым свечением.
Проведение биомикроскопии выявляет смешанную инъекцию глазного яблока, наличие преципитатов на поверхности роговицы, гипопиона, гиперемию и инфильтрацию радужки, образование задних синехий.
Послеоперационный эндофтальмит: современные методы профилактики и лечения

Рубрика: Медицина
Дата публикации: 12.05.2020 2020-05-12
Статья просмотрена: 27 раз
При хроническом эндофтальмите микроорганизмы изолированы в капсулярном мешке и защищены биопленкой; также они могут иметь внутриклеточную локализацию внутри макрофагов, где их не достигают антибиотики, часто используемые для лечения острого эндофтальмита.
Лечение
Эндофтальмит нужно начать лечить как можно раньше. Для начала лечения достаточно просто подозрения на это заболевание.
Лечение проводят в стационаре. Назначают антибиотики с учетом возбудителя внутривенно, а также под конъюнктиву, супрахориоидально (между сосудистой оболочкой глаза и склерой), ретробульбарно (в полость за глазным яблоком), в переднюю камеру глаза, стекловидное тело. Обязательно назначают и противовоспалительные препараты.
В некоторых случаях приходится прибегать к витреоэктомии – удалению стекловидного тела. А если болезнь зашла так далеко, что развился панофтальмит (воспаление всех тканей и оболочек глаза), возможно и удаление всего глаза.
Обязательно нужно сделать посев на бактериальную флору и на ее чувствительность к антибиотикам.
Хронический послеоперационный эндофтальмит
Эндофтальмит — это острое воспаление глазных структур, при котором гнойный экссудат накапливается в стекловидном теле или пропитывает все оболочки глазного яблока. Заболевание может протекать по типу отграниченного очага в глазу или диффузного процесса. Основная опасность эндофтальмита состоит в том, что при развитии заболевания процесс нагноения может выйти за пределы глазного яблока и спровоцировать появление сепсиса либо менингита.
Глазное яблоко состоит из трех оболочек – наружной, средней и внутренней. Наружная оболочка глаза, в свою очередь, состоит из склеры и роговицы. Склера, ее еще называют белком глаза, прочная непрозрачная наружная капсула глаза, в передней его части переходящая в прозрачную роговицу. Она составляет 5/6 наружной оболочки глаза. В ней находится много нервных окончаний и кровеносных сосудов, и к ней же крепятся 6 глазодвигательных мышц. Роговица – это прозрачная оболочка, покрывающая переднюю часть глазного яблока. Это часть оптической системы глаза, наиболее выпуклая его часть, она имеет большую преломляющую силу. Кровеносные сосуды в ней отсутствуют. Позади роговицы расположена передняя камера глаза.
Средняя оболочка состоит из радужки, цилиарного тела и сосудистой оболочки. Радужка расположена позади роговицы и выполняет роль диафрагмы глаза. В центре ее есть круглое черное отверстие – зрачок, через которое проходит свет. Диаметр зрачка регулируется радужкой в зависимости от интенсивности цвета. Сама радужка окрашена меланином, от количества этого пигмента зависит цвет глаз человека. Пигмент защищает глаза от избытка солнечного света. По периферии радужка переходит в цилиарное тело, в котором расположена цилиарная мышца, изменяющая кривизну хрусталика. За цилиарным телом находится сосудистая оболочка, но увидеть ее можно только при офтальмоскопии. Она отвечает за питание сетчатки.
Внутренняя оболочка глазного яблока самая тонкая – это сетчатка. Это часть нервной системы. Она состоит из палочек и колбочек. Палочки расположены по периферии сетчатки, они отвечают за восприятие света. Колбочки сконцентрированы в центре – в макуле. Они отвечают за восприятие цвета. Нервные волокна, идущие от нервных клеток формируют зрительный нерв.
Между хрусталиком и сетчаткой находится стекловидное тело – студнеобразное прозрачное вещество, придающее глазному яблоку форму и тонус, обеспечивающее проведение света, участвующее во внутриглазном обмене веществ.
Эндофтальмит развивается в результате инфицирования глазного яблока. Произойти это может при ранениях глаза, при попадании инфекции во время операции, при прободной язве роговицы. Значительно реже это заболевание возникает при заносе микроорганизмов с током крови из очагов воспаления, расположенных в других органах или при гнойных процессах в тканях глаза. Дополнительные факторы риска развития этого заболевания – сахарный диабет, ослабленный иммунитет, тяжелые хронические заболевания.
Известны случаи, когда эндофтальмит развивался через несколько месяцев или даже лет после операции на глазе или его травмы.
Лечение инородного тела в глазу здесь
Сама радужка окрашена меланином, от количества этого пигмента зависит цвет глаз человека.
Причины заболевания
Развитию эндофтальмита могут способствовать как экзогенные, так и различные эндогенные факторы.
Экзогенные случаи проникновения инфекции во внутриглазные ткани, как правило, связаны с серьезными ранениями глаз (до 97 %), хирургическими вмешательствами (до 4%), прободением гнойных язв роговицы, ожогами глаз. По статистике, механические повреждения глаз, сопровождающиеся возникновением эндофтальмита, чаще всего встречаются у детей (40 %), затем идут производственные травмы глаз (30%) и сельскохозяйственные. Риск развития заболевания значительно повышает проникновение в глаз постороннего тела. Послеоперационный эндофтальмит чаще всего развивается после экстракции катаракты при имплантации заднекамерной ИОЛ.
К экзогенным факторам инфицирования глаза относят первичную и вторичную бактериальную инвазию. При первичной инвазии, бактериальная микрофлора проникает во внутренние структуры глаза при проникающем ранении или инвазивном вмешательстве, после чего, в первые 2 или 3 суток развивается воспалительная реакция. При вторичной бактериальной инвазии воспалительная реакция развивается в более поздние сроки из-за первичной неадекватной обработки раны, зияния ее или размозжения краев.
Эндогенный путь развития эндофтальмита составляет 1–2% всех случаев и обусловлен гематогенным заносом бактериальных агентов в капилляры радужки или ресничного тела из отдаленно локализованных очагов воспаления в организме: при абсцессах, фурункулах, флегмонах, тонзиллите, синуситах, пневмонии, остеомиелите, менингите, сепсисе, септическом эндокардите и пр.
Возбудителями эндогенного и экзогенного эндофтальмита, особенно часто выступают стафилококки, стрептококки, протей, коринебактерии, гемофильная и синегнойная палочки, нейссерии, клебсиелла, энтеробактерии, пневмококки, а также многообразные полимикробные ассоциации. Серьезную опасность представляет грибковый эндофтальмит, к развитию которого могут приводить не менее двадцати разновидностей грибков (рода кандида, акремониум, аспергилл, нейроспора, цефалоспориум и пр.).
Патогенез эндофтальмита экзогенного инфицирования многоплановый. При нарушениях целостности роговицы и склеры, микроорганизмы могут проникать внутрь стекловидного тела и беспрепятственно размножаться. Возникает внутриглазной очаг инфекции, быстро распространяющийся на все оболочки. В то же время, нарушение иммунологической изоляции глаза, может сопровождаться аутоиммунной воспалительной реакцией, которая ослабляет сопротивляемость инфекции, агрессивному течению эндофтальмита, развитию панофтальмита.
Образование гнойного экссудата, вызывает увеит, расплавление сетчатой и сосудистой оболочек, инкапсуляции и образование шварт. Шварты в дальнейшем вызывают тракции и отслоение сетчатки с гипотензией и неминуемой атрофией глаза.
При первичной инвазии, бактериальная микрофлора проникает во внутренние структуры глаза при проникающем ранении или инвазивном вмешательстве, после чего, в первые 2 или 3 суток развивается воспалительная реакция.
Транслимбальный доступ при витрэктомии по поводу эндофтальмита
Так как часто лечение эндофтальмитов проводят хирурги, преимущественно специализирующиеся на переднем сегменте глаза, возможно выполнение вмешательства из транслимбального доступа. К сожалению, транслимбальный доступ не обеспечивает адекватной визуализации, необходимой для задней витрэктомии, а также приводит к значительному повреждению роговицы и радужной оболочки. Транслимбальная витрэктомия должна рассматриваться как резервный вариант для начинающего хирурга в случаях экстренной необходимости.
Выполнение витрэктомии из транслимбального доступа практически невозможно у пациентов с заднекамерными ИОЛ, у которых чаще всего и возникают эндофтальмиты.
Витрэктомия должна выполняться при использовании минимально возможного уровня вакуума для аспирации с пропорциональным контролем, наиболее высоким темпом резки, предпочтительно 5000 резов в минуту.
Код по МКБ-10
Код эндофтальмита по Международной классификации болезней:
- Н00 — Н59 — Заболевания глаз, а также их придаточных аппаратов
- Н43 — Н45 — Заболевания глазного яблока и стекловидного тела
- Н44 — Заболевания глазного яблока
- Н44.0 — Гнойный эндофтальмит
0 Гнойный эндофтальмит.
Разновидности эндофтальмита
Классификация эндофтальмита базируется на локализации патологического процесса. Так выделяют следующие виды заболевания:
- Очаговое. Заболевание поражает только тот участок стекловидного тела, который находится рядом с участком попадания инфекции. На первой стадии болезни пораженная область мутнеет. Показатели зрения падают до цифр 0,1 – 0,2. Если патология перешла во вторую стадию, отмечается значительное снижение зрения. При этом проявляется такой симптом, как светобоязнь. Появляется эффект расплавления стекловидного тела из-за гнойных язв.
 Диффузное. Стекловидное тело поражается полностью. Оно все мутнеет. Болезнь этого типа может проходить через четыре промежуточные стадии между образованием серовато-белого помутнения и окончательным расплавлением стекловидного тела.
Диффузное. Стекловидное тело поражается полностью. Оно все мутнеет. Болезнь этого типа может проходить через четыре промежуточные стадии между образованием серовато-белого помутнения и окончательным расплавлением стекловидного тела.- Смешанное. Для этого типа заболевания характерно распространение воспалительного процесса на весь участок тканей стекловидного тела. При этом гнойное расплавление отмечается только в районе локализации очага инфекции.
Отдельно выделяют хронический тип эндофтальмита. Развитие болезни в данном случае провоцируется бактериями с низкой способностью заражения в момент восстановления после операции. Для патологии характерны появление через отрезок времени, больший чем 6 недель, и вялое течение.
Отдельно выделяют хронический тип эндофтальмита.
Послеоперационный эндофтальмит
- Святослав Васильчиков 2 лет назад Просмотров:
1 ПРАКТИЧЕСКАЯ МЕДИЦИНА 95 УДК ЛЕКЦИИ ДЛЯ ПРАКТИКУЮЩИХ ВРАЧЕЙ М.Т. АЗНАБАЕВ, Г.Я. ГАЙСИНА, Г.А. АЗАМАТОВА Башкирский государственный медицинский университет, , г. Уфа, ул. Ленина, д. 3 Послеоперационный эндофтальмит Азнабаев Марат Талгатович доктор медицинских наук, профессор кафедры офтальмологии с курсом ИПО, тел. (347) , Гайсина Гульфия Яудатовна ассистент кафедры офтальмологии с курсом ИПО, тел. (347) , Азаматова Гульнара Азаматовна кандидат медицинских наук, ассистент кафедры офтальмологии с курсом ИПО, тел. (347) , Представлен обзор литературы, посвященной проблеме послеоперационных воспалительных инфекционных осложнений в офтальмохирургии, из которых наиболее опасным является эндофтальмит. Рассмотрены этиология, факторы риска, частота возникновения, патогенез, клиника, диагностика, современные методы профилактики и лечения данной внутриглазной инфекции. Ключевые слова: эндофтальмит, микроорганизм, воспаление, частота, профилактика. M.T. AZNABAEV, G.Ya. GAYSINA, G.A. AZAMATOVA Bashkir State Medical University, 3 Lenin St., Ufa, Russian Federation, Postoperative endophthalmitis Aznabaev M.T. MD, PhD, Professor of the Department of Ophthalmology, tel. (347) , Gaysina G.Ya. Assistant Lecturer of the Department of Ophthalmology, tel. (347) , Azamatova G.A. MD, PhD, Assistant Lecturer of the Department of Ophthalmology, tel. (347) , The article presents a review of literature, devoted to the problem of postoperative inflammatory infectious complications in ophthalmic surgery. The endophthalmitis is one of the most dangerous complications. We examined etiology, risk factors, incidence, pathogenesis, clinical features, diagnosis, current methods of prevention and treatment of this intraocular infection. Key words: endophthalmitis, microorganism, inflammation, incidence, prevention. В настоящее время достигнуты значительные успехи в области офтальмохирургии. Возможности современной аппаратуры, усовершенствование микрохирургических технологий способствуют достижению высокого результата минимум осложнений, высокая острота зрения, стабилизация клинико-функциональных параметров глаза [1, 2]. Несмотря на это, одной из наиболее частых причин снижения функциональных результатов после офтальмохирургических вмешательств является развитие воспалительных инфекционных осложнений различной степени выраженности в послеоперационном периоде. Полностью исключить воспалительную реакцию невозможно, так как любое хирургическое вмешательство сопровождается асептическим воспалением как естественный ответ тканей на травму [3-5]. При присоединении патогенной микрофлоры процесс приобретает инфекционный характер. По данным ряда авторов [6-9, 2], выделяют следующие воспалительные инфекционные осложнения: экссудативно-воспалительные реакции (положительный феномен Тиндаля, фибринозный иридоциклит, преципитаты на поверхности интраокулярной линзы), эндофтальмит. Частота экссудативно-воспалительных реакций достигает 21,5% [6-8]. Послеоперационный эндофтальмит встречается реже других инфекционных воспалений, однако именно данная внутриглазная инфекция является одной из самых разрушительных для органа зрения [10]. Эндофтальмит приводит к крайней инвалидизации слепоте в 5-45% случаев, к гибели глаза в 28-89% случаев [11, 12]. Послеоперационные инфекционные воспалительные осложнения помимо соматических нарушений наносят значительный моральный ущерб необратимого характера больному и большой экономический ущерб государству. Бактериальный послеоперационный эндофтальмит возникает после хирургических вмешательств, в структуре которых преобладает экстракция катаракты с имплантацией ИОЛ [13, 14]. Анализ 72 случаев эндофтальмита, проведенных И.Г. Сметанкиным (2010) за годы, показывает, что данная внутриглазная инфекция встречалась в 39% случаев после операций по поводу катаракты и в 11% после первично выполненной витрэ-
2 96 ПРАКТИЧЕСКАЯ МЕДИЦИНА 2 (87) апрель 2015 г. / Том 1 ктомии [15]. После других полостных операций на глазном яблоке послеоперационный эндофтальмит наблюдается до 4,8% случаев [16, 17]. Ранее, в XX веке, частота развития эндофтальмитов после экстракции катаракты составляла около 10%. Во второй половине прошлого века благодаря внедрению операционного микроскопа, микрохирургичнских методов, качественного шовного материала и антибиотиков ситуация изменилась и частота инфекционных осложнений снизилась до 0,12% [18-21, 14]. Однако переход к факоэмульсификации и тоннельным разрезам привел к росту случаев эндофтальмита в послеоперационном периоде до 0,5% [19, 21, 14]. В многочисленных работах отечественных и зарубежных авторов подчеркивается, что число случаев послеоперационного эндофтальмита неуклонно растет [9, 14, 22]. По результатам крупномасштабных исследований, послеоперационный эндофтальмит встречается от 0,05 до 1,77% [23-25, 9, 10]. Частота возникновения эндофтальмита в разных странах варьирует: в США до 0,3% [9, 10, 14], Швеции до 0,35% [26, 14], Великобритании 0,14% [27, 14], Германии 0,148% [14], Японии 0,13% [28]. В литературе значительное внимание уделяется факторам риска развития послеоперационного эндофтальмита. Были определены такие способствующие факторы риска, как недостаточная антибиотикопрофилактика, возросшая лекарственная устойчивость микроорганизмов, многоразовый инструментарий, разрыв задней капсулы хрусталика, периоперационная связь со стекловидным телом, выпадение стекловидного тела, инфицирование ирригационного раствора и ИОЛ, наличие глубоких швов, плохое замедленное заживление операционной раны, возраст старше 85 лет, наличие сопутствующих заболеваний глаза [10, 15, 14]. Наиболее часто источником воспалительных инфекционных осложнений в хирургии глаза является собственная микрофлора поверхности глазного яблока, контаминированный хирургический инструментарий, среда операционной [29, 13, 14]. Исследования показывают, что при отсутствии профилактической предоперационной санации конъюнктивального мешка потенциальные возбудители гнойной инфекции обнаруживались до 78%, век до 100% [30, 31]. По данным современных научных публикаций и EVS (Endophthalmitis Vitrectomy Study) [32], от 70 до 95% случаев послеоперационного эндофтальмита вызывается грамположительной микрофлорой, в частности грамположительными коагулазоотрицательными микрококками [9, 10, 30, 14]. Наиболее частыми возбудителями послеоперационного эндофтальмита являются Staphyllococcus epidermidis (75,0%), Staphylococcus aureus (14,1%), Streptococcus spp. (6,2%), Streptococcus hemophilis, Enterococcus spp. (3,1%), Pseudomonas aeuruginosa. [15, 31, 14]. Грамотрицательная флора встречается от 6 до 22 % случаев инфекционных осложнений [14, 30]. Анаэробная флора как возбудитель послеоперационного эндофтальмита выделяется реже. Бактериальный эндофтальмит возникает в результате проникновения патогенных микроорганизмов (бактерий, грибов, простейших) в полость глазного яблока с последующим развитием воспаления внутренних оболочек и структур глаза. Пути проникновения инфекционного агента различны через операционную рану с контаминированным инструментарием, интраокулярной линзой, ирригационными растворами, глазными каплями, применяемыми в послеоперационном периоде [33, 20]. Инфекционный процесс включает начальную фазу инкубации, фазу ускорения и фазу деструкции. В начальной фазе инкубации наблюдается пролиферация бактерий до критического уровня, проникновение их через гематоофтальмический барьер. Далее происходит экссудация фибрина и клеточная инфильтрация нейтрофильными гранулоцитами. Продолжительность этой фазы не менее часов. В фазе ускорения отмечается первичная инфекция заднего сегмента, которая приводит к развитию воспаления в передней камере и иммунной реакции с участием макрофагов и лимфоцитов, инфильтрирующих стекловидное тело. Длительность этой фазы до 7 суток. Микроорганизмы, вызвавшие тяжелую внутриглазную инфекцию, начинают вырабатывать экзотоксины и эндотоксины, оказывающие разрушающее действие на клетки макроорганизма. Медиаторы воспаления, привлекая еще большее количество лейкоцитов, добавляют к деструктивным эффектам развитие повреждения сетчатки и витреоретинальную пролиферацию [6, 9, 15, 14]. Послеоперационный эндофтальмит может протекать остро, развиваясь в течение 6 недель после операции, либо хронически, развиваясь спустя 6 недель и более после полостных вмешательств на глазном яблоке. Клиническая картина острого эндофтальмита характеризуется резким снижением зрения, сильными болями. Объективно наблюдаются выраженная инъекция глазного яблока, отек век и конъюнктивы, отек роговицы, нередко с образованием абсцесса, клеточная реакция влаги передней камеры с выпадением фибрина и образованием гипопиона, инфильтрация стекловидного тела [32, 33, 15, 14]. Для хронического эндо фтальмита характерно рецидивирующее течение, медленное и прогрессирующие снижение зрительных функций, скудная симптоматика, с вовлечением в воспалительный процесс внутренних оболочек и структур глаза [32-34, 14]. Клинически хронический эндофтальмит манифестирует в виде постепенно развивающегося и рецидивирующего иридоциклита с крупными кератиновыми преципитатами, небольшим гипопионом. Отмечается легкий передний витреит и белесоватая бляшка в пределах капсулярного мешка [14]. Эндофтальмит позволяют диагностировать динамика зрительных функций, характерная клиническая картина, лабораторные, иммунологические, микробиологические исследования, данные ультразвукового сканирования и электрофизиологических исследований [33, 34, 14, 20]. Большое значение придается результатам бактериологических и иммунологических исследований. Исследуется аспираты передней камеры, интраокулярная линза, капсульный мешок, пунктаты стекловидного тела. Бактериоскопический метод в течение 1 ч. позволяет определить наличие микроорганизмов в исследуемом материале. Микробиологические исследования дают возможность идентификации бактерий с определением чувствительности к антибактериальным средствам, но в более длительные сроки [33, 20]. Неоценима роль ПЦР, позволяющая идентифицировать микроорганизмы на молекулярном уровне с высокой точностью [33, 14, 9, 10]. Прове-
3 ПРАКТИЧЕСКАЯ МЕДИЦИНА 97 дение реакции возможно при минимальном объеме материала, что немаловажно в офтальмохирургии. В рамках исследования ESCRS (European Society Cataract and Refract Surgery) при послеоперационном эндофтальмите был использован в практике метод количественной ПЦР в режиме реального времени. Исследование проводилось с использованием флуоресцентных зондов, при котором уровень флуоресценции был пропорционален степени накопления двухцепочечных продуктов ПЦР. Данное исследование в режиме реального времени дает результаты количественного измерения микробной нагрузки через 90 минут [14]. Предполагаемый клинический диагноз послеоперационного эндофтальмита является неотложным состоянием, требующим лечения в пределах 1 часа после появления первых симптомов [13-15, 20]. Комплексное консервативное лечение эндофтальмита включает использование массивной общей и местной терапии антибиотиками широкого спектра действия в комбинации с сульфаниламидами, антигрибковых препаратов, противовоспалительную, осмотическую и дезинтоксикационную терапию [35, 13, 15, 18]. Различные экспериментально-клинические исследования показали высокую эффективность интравитреального введения антибактериальных препаратов при лечении эндофтальмита [35, 14], которая обеспечивает максимальную концентрацию лекарственного вещества в лечебной зоне. Однако высокое содержание препарата в целевой зоне сохраняется только в течение нескольких часов. По рекомендациям ESCRS [34, 14], при остром эндофтальмите к интравитреальному введению антибиотиков дополнительно применяется системная антибиотикотерапия теми же антибактериальными препаратами. Приведенная схема лечения поддерживает высокий уровень концентрации антибиотика на протяжении более длительного периода времени путем уравновешивания диффузии введенного лекарственного вещества из глаза. К тому же воспаление оболочек глаза способствует усилению проникновения препарата в глаз из системного кровотока [14]. Высокие системные дозы являются оптимальными, однако существует угроза в отношении риска развития системной токсичности. При отсутствии положительных сдвигов после повторного интравитреального введения антибиотика решается вопрос экстренного хирургического вмешательства [35, 14]. Результаты исследований некоторых авторов [13, 10, 14, 35] свидетельствуют в пользу комплексного хирургического лечения послеоперационных эндофтальмитов. Одним из главных принципов лечения внутриполостных гнойных процессов в общей хирургии является вскрытие гнойной полости, освобождение ее от накопившегося экссудата и обеспечение процесса дренирования. В офтальмологии способы лечения эндофтальмита, основанные на этом принципе, до сих пор применяются с осторожностью вследствие тонкого анатомического строения глазного яблока и в связи с этим большой опасностью повреждения внутренних тканей при операциях такого рода. Однако современное развитие микрохирургии позволяет снизить риск таких осложнений к минимуму. Комплексное хирургическое лечение эндофтальмита заключается в следующем. В течение первых суток от начала воспаления начинают проводить интенсивную консервативную терапию с назначением антибиотиков широкого спектра действия и кортикостероидов парентерально и местно в виде инстилляций. Если по истечении суток нет положительной динамики, вводят 1 мг ванкомицина в полость стекловидного тела. При отсутствии стабилизации процесса через 1 сутки проводят субтотальную витрэктомию с повторным введением 1 мг ванкомицина. Если в течение трех суток после витрэктомии нарастают клинические симптомы эндофтальмита, производят повторную витрэктомию. В случаях наличия искусственного хрусталика его также удаляют. Консервативная терапия продолжается до полного стихания процесса воспаления [35]. Немедленное выполнение витрэктомии оказывает значительный положительный эффект у пациентов с остротой зрения, равной светоощущению (или худшей) в момент обращения [34, 14]. На сегодняшний день «золотым стандартом» лечения эндофтальмита во многих странах является полная витрэктомия с последующим введением антибиотиков в полость глаза. Данная операция позволяет с минимальными повреждениями эвакуировать содержимое задней камеры глаза (микроорганизмы и продукты их жизнедеятельности) с замещением стекловидного тела стерильными жидкостями (физиологический раствор, силикон, озонированные перфторуглероды) [20, 24, 33, 20, 35]. Последующее интравитреальное введение антибиотика обеспечивает максимальную концентрацию препарата в стекловидном теле. Хронический эндофтальмит трудно поддается мощной противовоспалительной и антибактериальной терапии. При хронической форме внутриглазной инфекции микроорганизмы изолированы в капсулярном мешке и защищены биопленкой, они могут локализоваться также внутри макрофагов, где на них практически не оказывают действия даже антибиотики, успешно применяемые при острой форме эндофтальмита. Исследования, проведенные Warheker (1999) и Karia (2001), показывают, что кларитромицин оказывает положительный эффект в дозе 500 мг 2 раза в день в течение 2-4 недель. При добавлении промывания капсулярного мешка ванкомицином повышалась частота ответа на лечение в случаях инфекции, вызванной Propionibacterium [32, 34, 14]. По данным руководства ESCRS [14], существует несколько видов хирургических вмешательств при хроническом эндофтальмите: промывание антибиотиком капсулярного мешка при первичной пункции передней камеры, интравитреальная инъекция антибиотиков (ИВВ), витрэктомия pars plana (ВПП) c ИВВ, ВПП с частичной капсулэктомией и ИВВ, ВПП с тотальной капсулэктомией, ИВВ, извлечением интраокулярой линзы. Антибактериальные препараты при эндофтальмите применяют местно в виде инстилляций, подконъюнктивальных, ретро- и парабульбарных инъекций [33]. На основании собственных исследований американские ученые при выборе эмпирической химиотерапии рекомендуют использовать только комбинацию антибактериальных препаратов [35]. Через часов в зависимости от клинического ответа и профиля чувствительности выделенного микроорганизма проводят модификацию антибиотикотерапии. Из противовоспалительных препаратов используют глюкокортикоиды. Применяют их как местно (в каплях, в субконъюнктивальных инъекциях), так и системно. Некоторые авторы предлагают вводить
Отмечается легкий передний витреит и белесоватая бляшка в пределах капсулярного мешка 14.
Лечение эндофтальмита
Лечение эндофтальмита проводится в условиях отделения хирургической офтальмологии. Сразу же после установления диагноза назначаются ударные дозы антибиотиков широкого спектра действия, сульфаниламиды, антимикотические средства, противовоспалительные препараты (НПВП, кортикостероиды), мощная дезинтоксикационная терапия, общеукрепляющая терапия (витаминотерапия, аутогемотерапия), рассасывающая терапия (ферменты).
Для достижения максимальной концентрации антибактериальных препаратов внутри глаза проводится их внутривенное, внутримышечное, субконъюнктивальное, ретробульбарное, парабульбарное, супрахориоидальное, интравитреальное введение. Одновременно назначаются инстилляции противомикробных глазных капель и аппликации мазей.
При витреите или гипопионе производится лечебно-диагностическая пункция стекловидного тела с забором экссудата для бактериального посева и введением антибиотика в стекловидное тело. При эндофтальмите возможно проведение внутриартериальной офтальмоперфузии лекарственных препаратов через надглазничную артерию. Для лечения эндофтальмита используются цефалоспорины (цефтазидим, цефотаксим), гликопептиды (ванкомицин), пенициллины (ампициллин), аминогликозиды (гентамицин, тобрамицин), фторхинолоны (ципрофлоксацин), макролиды (азитромицин) и др.
При неэффективности интенсивной консервативной терапии эндофтальмита возникает необходимость хирургического удаления части стекловидного тела – витрэктомии. В послеоперационном периоде антибиотикотерапия должна быть продолжена.
Исходом эндофтальмита чаще всего является субатрофия и атрофия глазного яблока.
Транслимбальный доступ при витрэктомии по поводу эндофтальмита
Так как часто лечение эндофтальмитов проводят хирурги, преимущественно специализирующиеся на переднем сегменте глаза, возможно выполнение вмешательства из транслимбального доступа. К сожалению, транслимбальный доступ не обеспечивает адекватной визуализации, необходимой для задней витрэктомии, а также приводит к значительному повреждению роговицы и радужной оболочки. Транслимбальная витрэктомия должна рассматриваться как резервный вариант для начинающего хирурга в случаях экстренной необходимости.
Выполнение витрэктомии из транслимбального доступа практически невозможно у пациентов с заднекамерными ИОЛ, у которых чаще всего и возникают эндофтальмиты.
Создание во время операции задней отслойки стекловидного тела может привести к возникновению ятрогенных разрывов сетчатки.
Собственный опыт лечения послеоперационных эндофтальмитов
О.Е. Ильюхин 1 , А.Ю. Слонимский 1 , С.М. Муртазалиева 1 , А.А. Овсянко 1,2 , И.Б. Ахмедов 1 , Н.И. Самохина 1,2
1 Филиал № 1 «Офтальмологическая клиника» ГБУЗ ГКБ им. С.П. Боткина ДЗМ;
2 Кафедра офтальмологии ГБОУ ДПО РМАПО Минздрава России
Актуальность
Эндофтальмит — это гнойное воспаление внутренних оболочек глаза, которое при несвоевременном лечении может привести к полной слепоте и гибели глаза как органа.
Частота возникновения послеоперационных эндофтальмитов, по данным зарубежных авторов, достигает 1,24% [1]. В России эта цифра находится в пределах 0,02-0,5% [2]. За последние 10 лет отмечено увеличение частоты развития послеоперационного эндофтальмита.
Первые признаки эндофтальмита в подавляющем большинстве случаев развиваются в первые 1-3 сутки после операции. Данное состояние считается неотложным, что требует назначения соответствующего лечения в течение первого часа с момента установления диагноза. Однако единой тактики лечения послеоперационных эндофтальмитов в настоящее время не выработано.
Общепринятым считается назначение интенсивной системной и местной антибактериальной терапии. Принимая во внимание наличие гематоофтальмического барьера, биодоступность препаратов для тканей глаза остается низкой. Таким образом, возникает необходимость достижения необходимой концентрации путем введения антибактериальных препаратов внутрь глаза. В настоящее время многие исследования доказывают эффективность выполнения витрэктомии с введением антибиотика в полость стекловидного тела [1].
Цель — оценить результативность лечения больных с послеоперационным эндофтальмитом, находящихся на стационарном лечении в Филиале №1 ГКБ им. С.П. Боткина в разные сроки от начала заболевания.
Материал и методы
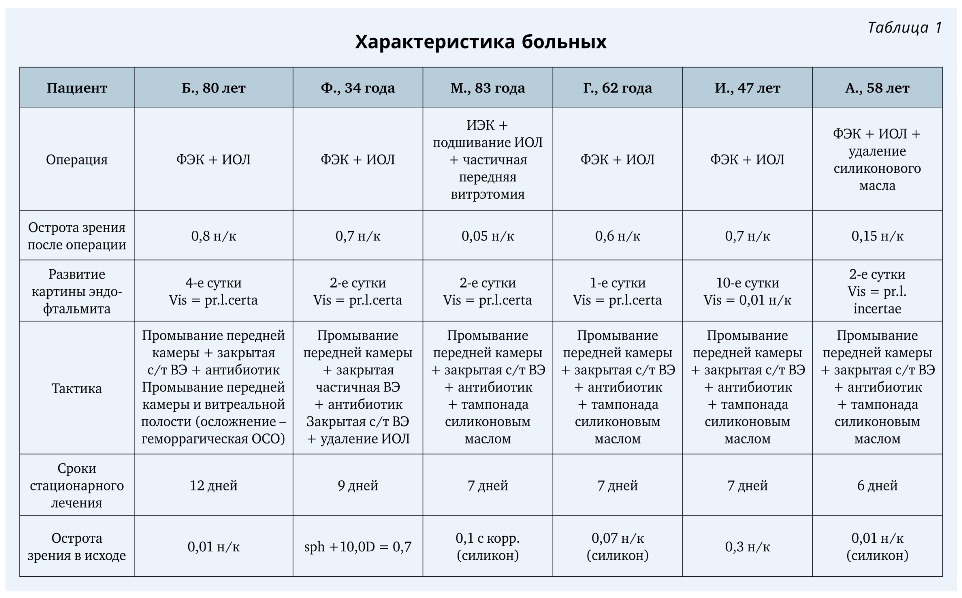
Под нашим наблюдением находились 6 пациентов с развившейся клинической картиной послеоперационного эндофтальмита после планового хирургического вмешательства.
Пациент Ф., 34 года. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения в первые сутки после операции — 0,7 н/к. Клиническая картина эндофтальмита развилась на 2-е сутки после операции. Острота зрения — правильная проекция света.
Пациент Б., 80 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения после операции — 0,8. Манифестация картины эндофтальмита на третьи сутки после операции — острота зрения снизилась до правильной светопроекции.
Пациент М., 83 года. Операция — интракапсулярная экстракция катаракты с подшиванием ИОЛ + частичная передняя витрэктомия. В первые сутки после операции острота зрения составляла 0,05. На 2-е сутки после операции — клиническая картина эндофтальмита, острота зрения — правильная проекция света.
Пациент Г., 62 года. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения на первые сутки после операции — 0,6 н/к. Клинические признаки эндофтальмита проявились к концу первых суток после операции.
Пациент И., 47 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения после операции — 0,7 н/к. На 10-е сутки развитие картины эндофтальмита — острота зрения снизилась до 0,01 н/к.
Пациент А., 58 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ + удаление силиконового масла + ревизия витреальной полости. Клиническая картина эндофтальмита развилась на 2-е сутки после операции, острота зрения — неправильная проекция света.
Всем пациентам в первые часы после обращения назначали эмпирически общую и местную антибактериальную терапию.
В большинстве случаев она включала в себя назначение цефалоспоринов 3-го поколения и метранидазола системно. Местно в каплях назначали антибиотики группы фторхинолонов и антисептики. При отсутствии положительной динамики в течение двух часов принимали решение о переходе к хирургическому этапу лечения. Критериями оценки тяжести состояния являлись снижение остроты зрения, данные определения КЧСМ и эхографические показатели увеличения толщины оболочек глаза и усиление экссудативной реакции в витреальной полости.
Хирургический этап лечения включал в себя промывание передней камеры с проведением трехпортовой задней закрытой субтотальной витрэктомии с введением двух антибиотиков (моксифлоксацин 0,25 мг и ванкомицин 1 мг). Операции были проведены хирургами витреоретинального отделения с использованием витреотома Alcon Constellation и операционного микроскопа Carl Zeiss OPMI Lumera® T с широкоугольной системой Resight 500. В четырех случаях (I группа) операция завершилась тампонадой витреальной полости силиконовым маслом вязкостью 1000St. Двум пациентам (II группа) была выполнена газовоздушная тампонада, из них одному произвели и удаление ИОЛ. Всем пациентам в обязательном порядке проводили взятие материала для бактериологического исследования содержимого передней камеры и витреальной полости.
В послеоперационном периоде всем пациентам продолжено проведение системной и местной антибактериальной терапии.
Клинические данные пациентов представлены в табл. 1.
Результаты и обсуждение
В результате проведенных лечебных мероприятий, включавших в себя комбинацию медикаментозной терапии и хирургического лечения, воспалительный процесс во всех случаях удалось купировать в короткие сроки, что позволило сохранить пораженный глаз не только анатомически, но и в функциональном плане.
В зависимости от выбранной тактики хирургического лечения, послеоперационный период ведения больных имел ряд особенностей.
- Тампонада витреальной полости силиконовым маслом позволяет купировать воспалительную реакцию как в переднем, так и в заднем отделах (ярко-розовый рефлекс и незначительная опалесценция влаги передней камеры) уже в первые сутки после оперативного вмешательства, что позволяет минимизировать сроки системной антибактериальной терапии, а также избежать повторных оперативных вмешательств. Максимальной остроты зрения удается добиться спустя 2-3 месяца после операции удаления силиконового масла из витреальной полости.
- Удаление ИОЛ является, по нашему мнению, вынужденной мерой, продиктованной невозможностью завершения основных этапов витрэктомии (по причине плохой визуализации, либо трудностями технического характера). В послеоперационном периоде также требуется более длительная системная антибактериальная терапия. В отдаленном периоде встает вопрос об имплантации ИОЛ с оптической целью.
Отсутствие тампонады витреальной полости силиконовым маслом не купировало воспалительный процесс и требовало, по нашим наблюдениям, повторных вмешательств (промывание передней камеры и витреальной полости с повторным введением антибиотика).
Анализ клинических случаев послеоперационного эндофтальмита позволил нам определить наиболее оптимальную тактику ведения пациентов с данной патологией, позволяющую купировать бактериальный процесс в короткие сроки, минимизируя тем самым токсическое поражение сетчатки и зрительного нерва.
Выводы
Примененная тактика ведения больных с послеоперационным эндофтальмитом дала возможность не только сохранить глаз как орган, но и вернуть определенные зрительные функции.
- Клиническая картина эндофтальмита требует назначения незамедлительной максимальной терапии.
- При отсутствии положительной динамики хирургический этап лечения должен быть начат не позднее 2-х часов от начала терапии. Объем хирургического вмешательства должен включать в себя промывание передней и задней камер глаза, закрытую субтотальную витрэктомию с введением антибиотика в витреальную полость, переднюю камеру и тампонаду витреальной полости силиконовым маслом.
- Удаление ИОЛ необходимо в самых тяжелых случаях при плохой интраоперационной визуализации вследствие нарушения прозрачности сред, а также при наличии технических препятствий к завершению основных этапов витрэктомии, необходимым мероприятиям перед завершением операции является удаление ИОЛ.
Литература
- Барри П., Кордовес Л., Гарднер С. Руководство ESCRS по профилактике и лечению эндофтальмита после операции по удалению катаракты: данные, дилеммы и выводы. – 2013.
- Складчикова Н.Ю., Стебнев В.С., Складчикова Н.И. Острый бактериальный эндофтальмит как осложнение хирургии катаракты. Результаты лечения // Вестник ОГУ. – 2011. – № 14 (133).
Сборник научных трудов «190 лет. Московская глазная больница», Москва, 2016 г.
Острота зрения в первые сутки после операции 0,7 н к.
Профилактика
Лучшие меры профилактики — это бережное отношение к глазам, защита органов зрения от любых травм и плановый осмотр в клинике офтальмологии каждый год.
Между сетчаткой и хрусталиком глаза имеется так называемое стекловидное тело.
 Диффузное. Стекловидное тело поражается полностью. Оно все мутнеет. Болезнь этого типа может проходить через четыре промежуточные стадии между образованием серовато-белого помутнения и окончательным расплавлением стекловидного тела.
Диффузное. Стекловидное тело поражается полностью. Оно все мутнеет. Болезнь этого типа может проходить через четыре промежуточные стадии между образованием серовато-белого помутнения и окончательным расплавлением стекловидного тела.




