Грудная дорсалгия
Дорсалгия в грудном отделе позвоночника возникает редко. Его диски и позвонки не подвергаются нагрузкам при движении, надежно защищены ребрами от повреждений. Боли в грудном отделе обычно указывают на остеохондроз 2-3 степени тяжести. Дорсалгия — типичный признак патологии, но далеко не самый специфичный.
Для грудного остеохондроза характерны такие симптомы:
Дорсалгией нередко проявляется торакалгия, или межреберная невралгия, а также заболевания почек, печени, желудка. В области грудного отдела расположены нервные окончания, которые иннервируют и внутренние органы. Поэтому боль в спине возникает, например, при обострении гломерулонефрита.
Для грудного остеохондроза характерны такие симптомы.
Обследование и установление диагноза при болях в спине
- Рентгеновское обследование
- Компьютерная ( КТ ) и магниторезонансная томография (МРТ)
- Детситометрия
- Анамнез (история заболевания)
- Неврологическое обследование
- Мануальная диагностика
Нельзя любые боли в спине списывать на остеохондроз – состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста.
Для установления причины болей в спине необходимо тщательное обследование больного, включающее выяснение жалоб, сбор анамнеза, соматическое и неврологическое обследование, а также дополнительные исследования.
Обследование пациента включает: определение степени затруднения движений из-за боли, при подъеме ноги вверх, исследование симптомов натяжения, мышечного тонуса и локальных гипертонусов, а также и неврологического статуса. В первую очередь в неврологическом статусе должны быть исследованы зоны парастезий (изменение чувствительности) и/или гипостезии (снижение чувствительности), дорсофлексия стопы и большого пальца (объем движений), коленные и ахилловы рефлексы. Из дополнительных методов важную роль играют клинические анализы мочи и крови, УЗИ внутренних органов и малого таза. Рентгенография позвоночника проводится в прямой и боковой проекции в состояниях крайней флексии сгибания) и экстензии (разгибание) и дополняется КТ- или МРТ-исследованиями.
Магнитно-резонансная томография более информативна для визуализации спинного мозга. Однако возможности рентгенологических методов исследования не должны переоцениваться, врачу необходимо постоянно помнить о “коварстве” болевого синдрома и множестве причин,_его вызывающих. Наличие остеохондроза отнюдь не исключает других причин для проявления поясничных болей, например почечной патологии.
- При сборе жалоб и анамнеза необходимо выяснить:
- локализацию и иррадиацию боли;
- зависимость боли в позвоночнике от положения тела и движений;
- перенесенные травмы и заболевания (злокачественные новообразования и др.);
- эмоциональное состояние, причины для симуляции или агравации.
Соматическое обследование направлено на выявление злокачественных новообразований, инфекционных процессов и соматических заболеваний, которые могут проявляться болью в спине.
При неврологическом обследовании следует оценить эмоциональное состояние больного, определить, имеются ли парезы, расстройства чувствительности, выпадение рефлексов, исследовать подвижность позвоночника, объем движений конечностей, определить локальную болезненность в спине и ноге.
при показаниях – компьютерная томография КТ или магнитно-резонансная томография МРТ позвоночника.
Диагностика
Диагностика дорсалгии выполняется врачом общей практики, ревматологом и/или ортопедом. Анализ характеристик расстройства и любых связанных с ним симптомов необходим для интерпретации этого проявления, для понимания его происхождения и его серьезности, а также для установления правильного терапевтического протокола.
Чтобы исследовать происхождение боли в спине, прежде всего, доктор задает ряд вопросов, связанных с симптоматикой и личной историей болезни, поэтому он просит пациента четко описать расстройство и взаимосвязь с другими сопутствующими проявлениями. Как только сбор анамнестических данных завершен, проводится тщательный объективный осмотр спинной области, чтобы установить:
- время начала и точное местоположение;
- активность и условия улучшения и обострения (например, дорсалгия возникает постепенно или внезапно; она всегда одинакова или улучшается и ухудшается ночью или при использовании конкретных лекарств);
- характеристика болей в спине (постоянная, прерывистая, острая и др.);
- сопровождающие признаки и симптомы, указывающие на определенные патологии.
Во время осмотра врач может попросить пациента выполнить определенные движения.
Результаты анамнеза и физикального обследования помогают решить, нужны ли дополнительные тесты для установления причин возникновения дорсалгии.
Полезные тесты для лучшего понимания причин болей в спине могут включать:
- Общий анализ крови;
- Ультразвуковое исследование;
- Магнитно-резонансную томографию;
- Рентгенограмму.
Чтобы ограничить продолжительность и частоту болезненных эпизодов, также можно прибегнуть к некоторым мерам предосторожности , таким как.
Вертеброгенная и мышечно-тоническая дорсалгия
Вертеброгенная дорсалгия отличается тем, что в основе болевого синдрома лежат патологические изменения в тканях позвоночного столба. Это может быть разрушение хрящевой ткани межпозвоночного диска, компрессионный перелом тела позвонка или трещина его остистого отростка, смещение позвонков и дисков, растяжение межпозвоночных связок и т.д.
Мышечная дорсалгия часто развивается у спортсменов и лиц, занятых тяжелым физическим трудом. Перенапряжение мышечной ткани и накопление в ней молочной кислоты и других метаболитов негативно сказывается на состоянии миоцитов. Это провоцирует отечность и болевой синдром. При длительном перенапряжении мышц развивается остеохондроз позвоночника.
Мышечно-тоническая дорсалгия может быть связана с нарушением иннервации. При компрессии нервного волокна происходит нарушение процесса передачи нервного импульса. Некоторые мышечные волокна не успевают вовремя сократиться или расслабится. Начинается боль. В дальнейшем это усугубляется.
Имеются противопоказания, необходима консультация специалиста.
Как лечить дорсалгию
Считается врачебным преступлением лечение без диагноза боли в спине, когда врач сразу выписывает НПВС, не исключив при этом до тридцати других опаснейших болезней, при которых может быть тоже острая или хроническая боль.
Такое дифференцирование, с целью исключения вначале самых опасные болезней, должно быть приоритетным в лечении.
Так, дорсалгия грудного отдела позвоночника может быть переквалифицирована в угрожающие жизни заболевания:
- сердца и аорты — стенокардию, инфаркт миокарда, перикардит;
- БОД (болезни органов дыхания) — плевропневмонию, пневмоторакс, плеврит;
- ЗЖКТ (заболевания желудочно-кишечного тракта) — пенетрирующую язву, острый холецистит или панкреатит.
Врач должен быть особенно внимательным при дифференцировании торакалгии от болезней органов, так как боли в груди чаще связаны именно с органами, а не деструктивно-функциональными нарушениями.
Дорсалгия пояснично-крестцового отдела позвоночника при обследовании может оказаться:
- почечными коликами;
- тромбозом почечной артерии;
- кистой яичника;
- воспалением придатков.
Но здесь обратная картина: чаще в поясничной области диагностируется именно люмбалгия, чем висцеральные боли.

Это часть анамнеза, описывающего подробно где и как болит, с употреблением четкой дислокации и существующей терминологией например, острая цервикальная дорсалгия.
В чем причина боли в спине и какие факторы способствуют ее развитию
- Боль в спине и в плечах
- Судороги
- Затруднение передвижения
- Отёчность спины
Почему болезнь может не поддаваться лечению, а когда, казалось, все прошло, возникает рецидив? Потому что на этапе диагностики врач не определил причину болезни.
Лечить симптоматику значит загонять болезнь еще глубже внутрь, где она будет поражать все новые и новые области, развивая целую «сеть» попутных заболеваний.
И, в один «прекрасный» день, они дадут о себе знать всем своим букетом, к которым присоединятся еще и побочные действия от лекарств. Стоит ли оно того? Конечно, нет. Выбор есть всегда
Дальше рассмотрим подход тибетской медицины к вопросу лечения дорсалгии.
, Медведева Е.
Диагностика боли в спине
Во время обследования определяют мышечно-тонический синдром, напряжение шейных мышц или мышц пояснично-крестцовой области, ограничение движений в соответствующем отделе позвоночника. Парезы, расстройства чувствительности и выпадение рефлексов, как правило, отсутствуют.
Радикулопатии нижних шейных корешков или поясничных и первого крестцового корешка наблюдаются реже, чем рефлекторные синдромы данных локализаций, и проявляются в виде мышечнотонического синдрома, чувствительных, рефлекторных и/или двигательных нарушений в зоне иннервации пораженного корешка.
В грудном отделе рефлекторные (торакалгия) и корешковые синдромы бывают значительно реже, чем в поясничном и шейном отделах, и проявляются болью в грудном отделе, нарушением чувствительности в зоне пораженных торакальных корешков. Диагностика боли не вызывает затруднения.
Диагностика миофасциальной дисфункции, рефлекторных и корешковых синдромов основывается на клинических данных, данных неврологического обследования (с проведением специфических проб для выявления вовлеченности корешкового аппарата, периферических нервов и определенных рефлекторных мышечно-тонических феноменов) и мануального исследования мышц (пальпация для выявления в мышцах триггерных точек).
При наличии у больного болевого синдрома в спине в первую очередь необходимо исключить специфические его причины, такие как:
- врожденные аномалии и деформации,
- воспалительные заболевания (спондилиты),
- переломы тел позвонков,
- первичные и метастатические опухоли.
Для этого используют методы визуализации — рентгенографию, КТ или МРТ позвоночника.
Проведение радиографических исследований для диагностики неспецифической боли в спине, если нет подозрения на специфическую причину, малоинформативно. Информативным является проведение рентгенографии соответствующего отдела позвоночника с функциональными пробами для выявления функциональных нарушений.
КТ или МРТ рекомендуется проводить при подозрении на компрессионно-ишемическую радикулопатию или миелопатию, так как эти методы дают возможность обнаружить грыжу диска, определить ее размеры и локализацию, а также выявить стеноз позвоночного канала.
кашель, чихание,.
Группы риска
Возникновению дорсалгии могут быть подвержены следующие категории людей:
- те, кто ведет сидячий образ жизни (например, офисные сотрудники, водители);
- обладающие слаборазвитым мышечным корсетом спины;
- те, кто перенес травмы позвоночного столба;
- имеющие злокачественные опухоли позвоночника;
- болеющие спондилезом;
- страдающие от сколиоза;
- имеющие смещения позвонков из их анатомически правильного положения;
- подвергшиеся инфекционным заболеваниям;
- имеющие заболевания внутренних органов;
- страдающие от остеопороза;
- имеющие избыточный вес;
- подвергшиеся переохлаждению мускулатуры спины (миозиту);
- люди с врожденными заболеваниями опорно-двигательного аппарата.
Обратите внимание! Боли в спине непрекращающиеся на протяжении трех и более месяцев относят к хронической дорсалгии. Боли длящиеся до 6 недель относят к острой дорсалгии.
Видео: “Дорсалгия грудного отдела позвоночника”
головные боли и головокружения;.
Грудной отдел
Болевые ощущения в грудном отделе позвоночника, симптомы которого выражаются в острой, пронизывающей, жгучей или ноющей боли, имеющей приступообразный и спонтанно возникающий характер, определяется как дорсалгия грудного отдела позвоночника, или торакалгия. Терапевтическое лечение подобного рода межреберной невралгии направлено на ослабление компрессионного сдавливания и раздражения межреберных нервных окончаний. К прочей симптоматике грудной торакалгии относят:
- болевой синдром на вздохе;
- покалывание в грудной клетке;
- мышечный тик (подёргивание);
- повышенная потливость;
- кожа приобретает красновато-бледный оттенок.
При диагнозе дорсалгия грудного отдела, у пациента при кашлевом рефлексе, чихании или изменении положения тела болевые ощущения резко усиливаются.
Внимание! Следует знать, что дорсалгию грудной клетки очень часто принимают за болевой симптом при клинике сердечно-сосудистых заболеваний.
Поэтому дифференцированная лабораторная диагностика в определении межреберной невралгии является обязательным условием, чтобы лечение болезни не пошло по ложному пути.
Кроме того, у человека пожилого возраста при невротическом поражении наблюдаются скачки артериального давления в сторону увеличения.
Связь импотенции и дорсалгии
 Так как чаще всего боль в спине связана со сдавлением нервных структур (межпозвоночная грыжа, опухолевый рост, смещение позвонка), происходит нарушение функций внутренних органов, которые иннервируются пораженным нервом. При дорсалгии пояснично-крестцового отдела в некоторых случаях наступают расстройства тазовых органов: недержание мочи, каловых масс, нарушение эректильной функции у мужчин, что и является импотенцией. Таким образом, можно сказать, что импотенция и дорсалгия могут быть тесно связаны между собой.
Так как чаще всего боль в спине связана со сдавлением нервных структур (межпозвоночная грыжа, опухолевый рост, смещение позвонка), происходит нарушение функций внутренних органов, которые иннервируются пораженным нервом. При дорсалгии пояснично-крестцового отдела в некоторых случаях наступают расстройства тазовых органов: недержание мочи, каловых масс, нарушение эректильной функции у мужчин, что и является импотенцией. Таким образом, можно сказать, что импотенция и дорсалгия могут быть тесно связаны между собой.
Болевые ощущения беспокоят сильнее при разгибании бёдра на больной стороне.
Как врач ставит такой диагноз
Специалистом, к которому следует обращаться при возникновении болей в спине, является невролог. Причем, важно понимать, что запущенный процесс вылечить гораздо сложнее, чем начавшийся недавно, поэтому лучше всего боль не терпеть и не заниматься самолечением.
 Золотым стандартом, доступным каждому, является рентгенологическое исследование позвоночника. При необходимости, его выполняют в двух проекциях – спереди и сбоку, чтобы достоверно убедиться в наличии патологических изменений или их отсутствии. Если у доктора есть подозрение на нестабильность позвонков – их чрезмерную подвижность, при которой возникают болевые ощущения – выполняют серию рентгеновских снимков при наклонах и поворотах. Так называемые функциональные пробы. На таких снимках хорошо видны изменения костных структур – деформация, отростки, шипы, трещины, переломы.
Золотым стандартом, доступным каждому, является рентгенологическое исследование позвоночника. При необходимости, его выполняют в двух проекциях – спереди и сбоку, чтобы достоверно убедиться в наличии патологических изменений или их отсутствии. Если у доктора есть подозрение на нестабильность позвонков – их чрезмерную подвижность, при которой возникают болевые ощущения – выполняют серию рентгеновских снимков при наклонах и поворотах. Так называемые функциональные пробы. На таких снимках хорошо видны изменения костных структур – деформация, отростки, шипы, трещины, переломы.
В том случае, если информации, полученной при стандартном рентген-исследовании, недостаточно для точной установки диагноза, прибегают к томографии. Суть её заключается в послойной фиксации изображения структур организма и обработке результатов. Томограмма бывает компьютерная и магнитно-резонансная.
- КТ (компьютерная томография) — это высокотехнологичное рентгеновское исследование, позволяющее увидеть малейшие костные структуры очень подробно. Часто эта методика применяется при поражениях шеи или крестца.
- МРТ (магнитно-резонансная томография) – методика получения послойного изображения не только позвонков, но и окружающих мягких тканей¸ которые не видны при КТ. Обычно используется при диагностике поражения грудных и поясничных отделов позвоночника. Это исследование позволяет выявить грыжи, деформации межпозвоночных дисков, опухоли.
Разумеется, МРТ предоставляет гораздо больше информации, чем КТ, однако стоит эта процедура намного дороже, а её проведение занимает больше времени. Стоит отметить, что при наличии кардиостимулятора, или других имплантированных металлических структур, проведение МРТ запрещено.
Противовоспалительная терапия необходима и в случае бактериальных инфекций.
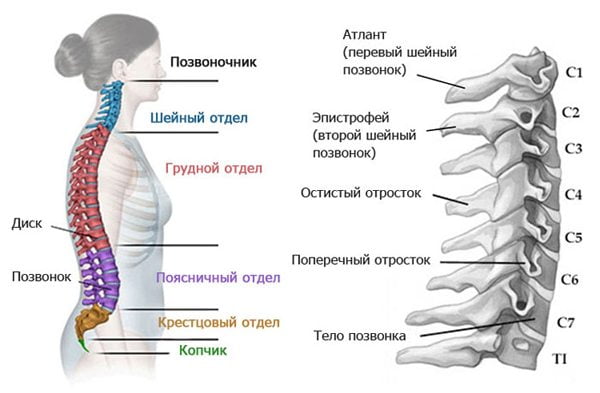
Шейный отдел

Основная опасность, которая возникает, когда сформировалась дорсалгия шейного отдела – это когнитивные нарушения и сильные головные боли, вызванные изменением кровообращения в головном мозге. Также вовлекаются в поражение верхние конечности из-за того, что нервные корешки в шейном отделе позвоночника защемляются. Все это, помимо боли, сопровождается парестезиями.
Так, например, если поражаются позвонки c1-c3, то в большей степени страдает шея и голова.
При вовлекании позвонков с4 с5 боль начинает затрагивать верхние конечности и плечевые суставы.
А вот пораженные позвонки c6-c8 будут вызывать дискомфортные ощущения по всей длине рук, боль будет распространяться и на шею, и на лопатки, а также в верхнюю часть грудины.
Кроме того, необходимо учитывать, что существует еще разделение дорсалгии, в зависимости от того, в каком месте она возникла.
Что такое дорсалгия и можно ли ее лечить
Дорсопатия — это технический медицинский термин для болей в спине. «Дорсо» (от латинского —спина) означает спину, а «пат» — чувство, страдание или болезнь. Лингвистическая история боли в спине не имеет значения, поскольку страдание является универсальным.
У человека будет ощущение жжения.
Главные признаки дорсалгии
Дорсалгия возникает в итоге:
- Деструктивных повреждений мускул, фасций, связок, сухожилий, синовиальной оболочки, костей и надкостницы.
- Мышечного спазма, миофасциального синдрома.
- Нефункциональности скелетных мускул и фасций, блокировки, обратимых вывихов и подвывихов суставов.
И желая дорсалгия представляется сейчас как “новое ортопедическое болезнь”, это — болевой синдром, этиология которого сужена до нетяжелых обратимых заболеваний, относящихся к дегенеративно-дистрофическим и деформирующим болезням (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) позвоночника. Потому никак не при каждой заболевания (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) нездоровому может быть поставлен диагноз “дорсалгия”. К огорчению, в медицине сейчас ставят его направо и налево, подразумевая под каждой болью дорсалгию. Выделение болевого синдрома в отдельную заболевание дорсалгию привела к тому, что почти все докторы восприняли это практически как возможность вылечивать просто боль в спине, без выявления деструктивных и дисфункциональных конфигураций костно-мышечных структур, явившихся источником боли. Слету выписываются рецепты “самых действенных” фармацевтических средств, пациента направляют на дорогостоящие процедуры. Таковое исцеление является профанацией, так как оно опасно и вводит нездорового в заблуждение, а такового рода врачи относятся быстрее не к докторам, а к коммерсантам.
Все нижеприведенные определения идут в разрез БМЭ и МКБ-10.
Симптомы
Непосредственной причиной дорсалгии является болевой импульс, возникающий в очаге воспаления либо в месте защемления нерва. Вертеброгенная дорсалгия может сопровождаться компрессионной или рефлекторной болью.
Компрессионный болевой синдром обусловлен сдавлением нервных корешков и кровеносных сосудов. Его характер, как правило, колющий или стреляющий, при любых движениях туловища боль усиливается. Появляется и ряд неврологических признаков – на стороне поражения нарушается тактильная чувствительность вплоть до онемения, и снижаются рефлексы конечностей. Длительное течение патологического процесса приводит к уменьшению тонуса, объема и силы мышц.
Рефлекторные боли связаны с поражением межпозвоночных дисков. В организме включается сложный реактивно-компенсаторный механизм, цель которого – защитить поврежденные структуры. В результате возникает напряженность и болезненность в мышцах, не зависящая от движений. Пациенты описывают рефлекторную боль как ноющую и тупую.
Встречаются очень редко, но проявляются лишь на стадии органических поражений позвоночника и спинного мозга.





