Печеночная кома. Этиология, патогенез, стадии.
Печеночная кома — коматозное состояние, связанное с глубоким угнетением функции печени в результате острых или хронических ее заболеваний. Печеночная кома является осложнением или конечной стадией печеночных заболеваний; чаще возникает при болезни Боткина, циррозах печени, при токсических гепатитах вследствие отравления грибами, хлороформом, тетрахлоридом углерода (четыреххлористым углеродом), фосфором, мышьяком и другими ядами
Различают четыре вида печеночной комы:
1. Печеночно-клеточная кома (эндогенная), развивающаяся на фоне массивного некроза паренхимы печени.
2. Портокавальная (шунтовая, портосистемная, экзогенная, обходная), обусловленная наличием портокавальных анастомозов.
3. Смешанная кома, сочетающая оба вида вышеуказанных ком.
4. Электролитная кома, возн. у больных циррозом печени при электролитных нарушениях (гипокалиемия, гипохлоремия, гипонатриемия).
Выделяют три стадии печеночной комы:
Первая стадия – прекома. Для этого периода характерно тоска, тревога, страх смерти, апатия. Пациента мучает бессонница по ночам, однако днем он страдает от сонливости. Речь его затруднена. Кожа желтая. Также беспокоят боли в животе, икота, тошнота.
Вторая стадия – угрожающая кома. Для этой стадии характерны спутанность сознания, приступы возбуждения, сменяющиеся депрессией и сонливостью, галлюцинации, нистагм. Координация движений нарушается, пальцы ног и рук дрожат. Температура тела повышается, артериальное давление падает. Характерный симптом этой стадии – дыхание Куссмауля (шумное). Изо рта пациента можно почувствовать печеночный запах. Размеры печени уменьшаются.
Третья стадия – полная кома.На этой стадии сознание отсутствует, зрачки расширены, лицо маскообразное. Состояние напоминает спокойный сон. Реакции на внешние раздражители нет. Дыхание Куссмауля (глубокий, шумный вдох и сильный выдох) может смениться дыханием Чейна-Стокса (дыхание, при котором постоянно изменяется его частота – поверхностные редкие движения постепенно углубляются и учащаются, но потом снова постепенно становятся поверхностными и редкими). Тремор пальцев исчезает. Печень уменьшена.
Патогенез печеночно-клеточной комы.
1. Накопление в крови церебротоксических веществ: аммиака, коротко-цепочечных жирных кислот, фенолов, меркоптана.
2. Гипогликемия, усугубляющая дефицит энергии в мозге.
3. Нарушение кислотно-щелочного равновесия (метаболический ацидоз, внутриклеточный и внеклеточный метаболический алкалоз, что усиливает поступление в клетки мозга свободного аммиака).
5. Нарушение функции почек, усугубляющее метаболическую энцефалопатию. Экзогенная портокавальная кома. Вследствие портокавальных анастомозов аммиак и другие токсические вещества поступают в кровоток, минуя печень, не обезвреживаются и «отравляют» центральную нервную систему. Электролитная кома. В условиях гипо-калиемии (после форсированного диуреза) развивается гипо-калиемический алкалоз, что способствует проникновению токсического свободного аммиака в клетки мозга.
Портокавальная кома развивается чаще всего у больных циррозом печени при повышенном потреблении белка, кровотечении из варикозных вен пищевода и желудка, длительной задержке стула, обильной рвоте и поносе, гипокалиемии, удалении большого количества асцитической жидкости, оперативных вмешательствах, интеркуррентной инфекции, избыточном приеме седативных средств, употреблении алкоголя, шоке.
В большинстве случаев под влиянием предрасполагающих факторов, которые либо подавляют психические функции, либо угнетают функцию печеночных клеток, увеличивая концентрацию азотсодержащих продуктов в крови,либо повышают кровоток через портальные анастомозы, развивается печеночная энцефалопатия (ПЭ).
Механическая желтуха. Этиология, патогенез, проявления, последствия.
Желтуха- симптомокомплекс, развивающийся при поражении печени и желчных путей и сопровождающийся окрашиванием слизистых оболочек и кожных покровов, что свидетельствуют о нарушении обмена желчных пигментов.Основным желчным пигментом , находящимся в норме в крови, являетсянепрямой (свободный)билирубин. Он образуется из биливердина, который в свою очередь является продуктом преобразования протопофирина, входящего в химическую структуру гема. Следовательно, уровень непрямого билирубина зависит от интенсивности гемолиза эритроцитов. Непрямой билирубин токсичен и водонерастворим.Находясь в плазме крови в комплексном соединении с транспортным белком, непрямой билирубин не фильтрируется в клубочках почек и отсутствует в моче, даже если его уровень начинает превышать норму. Гепатоциты активно захватывают непрямой билирубин и превращают его в прямой (связанный). Суть процесса заключается в соединении непрямого билирубина с двумя молекулами глюкуроновой кислоты, который идет с участием фермента глюкуронил-трансферазы. (ГТФ). Образовавшийся прямой билирубин селективно экскретируется гепатоцитом в желчный капилляр. Однако небольшая часть этого пигмента может транспортироваться обратно в кровеносные капилляры, в связи с чем в крови в N обнаруживается небольшое количество прямого билирубина. Выделяясь в составе желчи, в желчевыводящих путях и в верхнем отделе тонкий кишки, прямой билирубин превращается в уробилиноген, а в толстой кишке – стеркобилиноген. Будучи водорастворимым и несвязанным с белком, он легко фильтрируется в почках и выводится с мочой, окрашивая ее в соломенно- желтый цвет.
В зависимости от происхождения желтух их делят на 3 вида:
Дата добавления: 2018-05-02 ; просмотров: 2100 ;
Гипогликемия, усугубляющая дефицит энергии в мозге.
Терапия и лечение во время печеночной комы
 Интенсивное лечение при почечной коме, главным образом, заключается в дезинтоксикации, лечении с главной причиной. Терапия содержит компоненты и приемы медикаментозного лечения, которые применяются и при энцефалопатии.
Интенсивное лечение при почечной коме, главным образом, заключается в дезинтоксикации, лечении с главной причиной. Терапия содержит компоненты и приемы медикаментозного лечения, которые применяются и при энцефалопатии.
Система лечения при печеночной коме заключается в правильном диагностировании, установлении диагноза и только потом – определение медикаментозного воздействия. В целом, весь комплекс лечения состоит из нескольких этапов:
Восстановление энергетических резервов. Поскольку в процессе развития заболевания пациент не может принимать нужное количество пищи, происходит естественный для данного заболевания процесс рвоты и утрата энергетических резервов организма. Назначают инфузию 20% раствора глюкозы ( 8—10 г/кг в суточной дозе).
Дополнительно назначают инсулин. Раствор Рингера (5% раствор глюкозы + 1% раствор глутаминовой кислоты) назначают для выведения токсических веществ из крови по 1 мл на год жизни. Общий объем жидкости 100—150 мл/кг. Инфузионную терапию проводят с одновременным приемом мочегонных препаратов.
- Снижение интоксикации (гипераммониемия). Гепастерил А капельницы (1,7 мл/кг в час) без диагноза почечной недостаточности.
- Стабилизация аминокислотного обмена. Вводят растворы альбумина (Гепарил В), свежезамороженную плазму.
- Уменьшение количества аммиака в пищеварительном тракте. Важно придерживаться правильной лечебной диеты, которая заключается в полном исключении белковой пищи: яйца, молоко, кисломолочные продукты, творог, сыр, бобовые, мясо, рыба. Для предупреждения септического эффекта назначается прием антибиотиков вовнутрь, которые помогут снизить выработку кишечных ферментов. Также проводиться обязательная чистка кишечного тракта, путем назначения клизм и промывание желудка.
- Анаболические гормоны будут способствовать нормализации выработки гормонов печени:• Эссенциале;• Кокарбоксилазу;• Унитиол;• Водорастворимые витамины, группы А, С, К, D, Е;• Витамины группы В;• Экстракты свежей печени: препараты Сирепар, Гепалон.
- Симптоматическая терапия. Седативные препараты будут стабилизировать эмоциональный фон, сердечно-сосудистые медикаменты поддерживать нормальное кровообращение и работу сердечной мышцы, а Контрикал или Гордокс назначается для торможения протеолитических процессов.
Анаболические гормоны будут способствовать нормализации выработки гормонов печени Эссенциале; Кокарбоксилазу; Унитиол; Водорастворимые витамины, группы А, С, К, D, Е; Витамины группы В; Экстракты свежей печени препараты Сирепар, Гепалон.
Разновидности
Протекание заболевания может проходить в несколько стадий:
- предкоматозное состояние больного – наблюдается резкая перемена настроения пострадавшего, замедленное мышление и нарушение ориентации в пространстве и времени. Длительность от двух часов до нескольких дней;
- угрожающая кома – человеку становится хуже с каждым часом. Для такой стадии характерны провалы в памяти и потеря сознания. Продолжительность – от одного или двух дней до десяти;
- печёночная кома – на этой стадии положение больного крайне тяжёлое, редкие периоды полного сознания, появляется запах аммиака изо рта, дыхание слабое и тяжёлое.
По причинам возникновения заболевание бывает:
- эндогенным – при котором печень перестаёт в полной мере выполнять свои функции. Возникает из-за воздействия токсических веществ;
- экзогенным – зачастую выражается при циррозе;
- смешанным;
- ложным.
врождённые аномалии строения внутреннего органа;.
Печеночная кома: признаки, патогенез
Печеночная кома – клинический синдром, характеризующийся расстройством сознания и признаками печеночно-клеточной недостаточности, обусловленными массивным некрозом клеток печени.
1.Инфекции (составляют 2/3 случаев): •фульминантное течение вирусных гепатитов А, В, С, D, Е, G; •вирус простого герпеса; •цитомегаловирус; •вирус инфекционного мононуклеоза; •вирус простого и опоясывающего лишая; •вирусы Коксаки, кори.
2.Лекарства и токсины •алкоголь (острый алкогольный гепатит); •передозировка парацетамола; •изониазид и рифампицин; •антидепрессанты; •НПВС.
3.Ишемия •ишемический инсульт (при снижении СВ); •хирургический шок; •остро развившийся синдром Бадда-Киари.
4.Метаболические нарушения •болезнь Вильсона; •жировая печень беременных (в 3-м триместре беременности); •синдром Рея (развившийся в возрасте от 6 недель до 16 лет через 3-7 дней после вирусной инфекции верхних дыхательных путей).
5.Редкие •массивная инфильтрация печени злокачественной опухолью; •тяжелая бактериальная инфекция; •тепловой удар.
Накопление продуктов обмена (аммиак и фенолы, ароматические и серосодержащие аминокислоты, низкомолекулярные жирные кислоты и др.)→ токсическое действие на мозг→нарушения кислотно-щелочного равновесия и электролитные сдвиги→
→метаболический ацидоз, приводящий к отеку мозга→ компенсаторная гипервентиляция, приводящая к респираторному алкалозу→ отрицательное влияние на мозговой кровоток.
Перераспределение электролитов способствует развитию внутриклеточного ацидоза, а во внеклеточном пространстве устанавливается метаболический алкалоз, в результате чего повышается уровень свободного аммиака и проявляется его токсический эффект на клетки мозга.
Итог: накоплением в крови церебротоксических веществ, а с другой – нарушениями кислотно-щелочного равновесия, обмена электролитов.
o Печеночно-клеточная кома, обусловленной массивным некрозом паренхимы печени, лежат чаще всего острый вирусный гепатит (преимущественно сывороточный), отравления грибами, промышленными ядами, медикаментозными средствами (антидепрессанты, сульфаниламиды и др.).
o Портокавальная кома развивается чаще всего у больных циррозом печени при повышенном потреблении белка, кровотечении из варикозных вен пищевода и желудка, длительной задержке стула, обильной рвоте и поносе, гипокалиемии, удалении большого количества асцитической жидкости, оперативных
вмешательствах, интеркуррентной инфекции, избыточном приеме седативных
средств, употреблении алкоголя, шоке.
o печеночный запах изо рта (сладкий)
o выраженный геморрагический синдром в виде петехиальных кровоизлияний,
носовых кровотечений, кровоизлияний на месте инъекций
o отечно-асцитический синдром
o При остром массивном некрозе паренхимы возникает сильная боль в правом
подреберье, печень быстро уменьшается. Однако если кома развивается при
хроническом процессе, то печень может оставаться увеличенной. o инфекции с развитием сепсиса.
o шумное дыханием Куссмауля или Чейна-Стокса
o периоды ясного сознания или возбуждения
o ригидность мышц
o есть глубокие и сухожильные рефлексы
o патологические рефлексы
o хлопающий тремор
В терминальной стадии:
o исчезновение рефлексов
o исчезновение болевой чувствительности o исчезновение периодов возбуждения
o отсутствие хлопающего тремора
· Шкала комы Глазго, ЭЭГ, уровень NH3 o
· Лейкоцитоз, анемия, ↑СОЭ
· ↑желчных кислот в крови
· ↓общего белка и ↓альбуминов, но ↑гамма-глобулинов.
· Билирубино-ферментная диссоциация: ↑общего билирубина, НО ↓аминотрасфераз и
· Цвет мочи темно-желтый, кал обесцвеченный.
↓белка (10-30 г/сутки)
Глюкоза 40 % 100-200 мл с 5 % аскорбинкой в/в капельно
Лактулоза 20-50 мл 3р/сутки и высокая клизма с 300 мл на 1200 мл воды Гепа-мерц концентрат для инфузий до 40 г/сутки в/в постоянно
Антибиотики для подавления аммонний-продуцирующий флоры: рифаксимин 200 мг 3 раза/день; ципрофлоксацин 250 мг 2-3р/день;
Лейкоцитоз, анемия, ↑СОЭ
↑желчных кислот в крови
↓общего белка и ↓альбуминов, но ↑гамма-глобулинов.
Билирубино-ферментная диссоциация: ↑общего билирубина, НО ↓аминотрасфераз и
Цвет мочи темно-желтый, кал обесцвеченный.
Мезатон 1% 1 мл п/к при гипотонии
Искусственная печень «МАРС»
Санация кишечника (активированный уголь) Промежуточные метаболиты орнитина и аспартата
Накопление продуктов обмена аммиак и фенолы, ароматические и серосодержащие аминокислоты, низкомолекулярные жирные кислоты и др.
Причины печеночной комы
Чаще всего причиной печеночной комы является декомпенсация уже имеющегося у пациента хронического заболевания печени (цирроза, гепатита, злокачественной опухоли и др.). К срыву компенсации могут привести желудочно-кишечное кровотечение, длительное злоупотребление алкоголем, разлитой перитонит, сепсис, анестезия с использованием фторотана, прием некоторых лекарственных препаратов (седативных, противотуберкулезных средств, анальгетиков, диуретиков), хроническая толстокишечная непроходимость, а также длительное хирургическое вмешательство.
Реже печеночная кома развивается вследствие фульминантной гепатоклеточной недостаточности, при этом тяжелая энцефалопатия и кома наблюдаются спустя пять-шесть недель после появления первых клинических признаков, без предшествующей патологи печени. Наиболее часто такая форма возникает при воздействии гепатотоксических ядов (отравлении грибами, алкоголем, промышленными ядами), вирусных гепатитах, тяжелых инфекционных заболеваниях, хирургическом шоке. В 17% случаев причина печеночной комы остается невыясненной.
В развитии печеночной комы как терминальной стадии энцефалопатии важным механизмом является повреждение головного мозга эндогенными токсинами: аммиаком, жирными кислотами, фенолами. Аммиак, образованный в толстом кишечнике, поступает по системе воротной вены к гепатоцитам, однако не включается в орнитиновый цикл, как должно быть в норме. Скорость его метаболизма снижается, и токсические продукты поступают в общий кровоток. Воздействие циркулирующих в крови эндогенных токсинов приводит к повышению проницаемости гематоэнцефалического барьера и нарушению осморегуляции мозговых клеток, что сопровождается накоплением в последних избыточного количества жидкости — отеком головного мозга. Кроме того, в центральной нервной системе токсические метаболиты нарушают энергетические процессы в нейронах, происходит снижение скорости окисления глюкозы и развитие кислородного голодания клеток. Это усугубляет отек мозга.
Верификация диагноза печеночной комы основана на данных клинической картины заболевания, лабораторных и инструментальных методов исследования.
Основные причины
Печеночная кома появляется по разным причинам. Людям полезно знать, из-за чего именно с ней можно столкнуться. По возможности стоит избегать негативных факторов, чтобы не было опасных осложнений для состояния здоровья.
- Болезни печени. При них быстро уменьшается паренхима. К подобным состояниям относится цирроз, опухоли злокачественного характера, альвеококкоз, а также холестаз.
- Токсическое отравление. Оно может возникнуть из-за различного негативного влияния. В частности из-за интоксикации фосфором, мышьяком, дихлорэтаном, алкоголем и грибами. В любом случае понадобится сразу обратиться в больницу, потому как подобные состояния несут опасность для жизни.
- Вирусы. К их числу можно отнести мононуклеоз вирусного происхождения, гепатит B, в редких случаях A. Также к печеночной коме может привести жёлтая лихорадка.
- Гепатотоксическое влияние медикаментов. Есть ряд лекарств, которые при слишком долгом приёме или при нарушении дозировки способны негативно воздействовать на организм. К их числу можно отнести парацетамол, нитрофуран, барбитураты, ингаляционные анестетики и другие медикаменты. При этом токсическое влияние лекарственных средств значительно усиливается у тех граждан, которые злоупотребляют алкоголем, мало питаются, а также имеют проблемы с печенью. Помимо этого, в группу риска попадают беременные женщины.
- Болезни сердечнососудистой системы. Если они затрагивают печень, тогда можно столкнуться с печеночной комой.
- Постоянные стрессы, которые наблюдаются при септических абортах, при большой площади ожогов, а также при различных шоковых состояниях.
гражданин является дезориентирован.
Разновидности
Протекание заболевания может проходить в несколько стадий:
- предкоматозное состояние больного – наблюдается резкая перемена настроения пострадавшего, замедленное мышление и нарушение ориентации в пространстве и времени. Длительность от двух часов до нескольких дней;
- угрожающая кома – человеку становится хуже с каждым часом. Для такой стадии характерны провалы в памяти и потеря сознания. Продолжительность – от одного или двух дней до десяти;
- печёночная кома – на этой стадии положение больного крайне тяжёлое, редкие периоды полного сознания, появляется запах аммиака изо рта, дыхание слабое и тяжёлое.
По причинам возникновения заболевание бывает:
- эндогенным – при котором печень перестаёт в полной мере выполнять свои функции. Возникает из-за воздействия токсических веществ;
- экзогенным – зачастую выражается при циррозе;
- смешанным;
- ложным.





эндогенным при котором печень перестаёт в полной мере выполнять свои функции.
Клиническая картина, симптомы печеночной комы
ГОСУдарственное бюджетное образовательное учреждение
Высшего профессионального образования
«НовосибирскИЙ государственнЫЙ медицинскИЙ УНИВЕРСИТЕТ»
(ГБОУ ВПО НГМУ РОСЗДРАВА)
Кафедра инфекционных болезней
Печеночная кома
Зав.кафедрой: проф. Краснова Е.И.
Выполнил: Янакаев И.З.
Студент 21 группы
Курса Лечебного фак-та
Новосибирск, 2015
Печеночная кома –выраженное расстройство функции центральной нервной системы, обмена веществ, кровообращения, возникающее вследствие тяжелой печеночной недостаточности, массивного портосистемного сброса крови. Также печеночная кома может является последней и наиболее тяжелой стадией печеночной энцефалопатии. Это состояние обусловлено токсическим воздействием продуктов обмена на центральную нервную систему, в том случае если они не полностью утилизируются печенью либо же, напрямик попадают из воротной вены в системный кровоток.
Этиология печеночной комы обуславливается:
• Тяжелыми формами острого вирусного гепатита (В, С, D).
• Тяжелым течением желтушного лептоспироза (болезнью Васильева-Вейля).
• Различными отравлениями, включая ядовитые грибы, соли тяжелых металлов, промышленные яды (токсические гепатиты).
• Токсико-аллергическими лекарственными поражениями печени.
• Механической желтухой любой этиологии (при сдавливании общего желчного протока камнем, опухолью).
• Острым расстройством печеночного кровообращения (при тромбозе печеночной вены, печеночной артерии).
• Портокавальными анастомозами (как естественно сформировавшимися из-за цирроза печени, тромбоза печеночных вен, тромбоза воротной вены, так и искусственно созданными).
• Тяжело протекающим сепсисом.
• Обширным торможением тканей и обширными ожогами.
• Острой жировой печенью беременных.
• Первичным или метастатическим раком печени.
• Переливанием несовместимой крови.
Патогенетически печеночная кома подразделяется на:
• Эндогенную печеночную кому (печеночно-клеточную, истинную печеночную кому), с острыми и подострыми массивными некрозами печени в основе и основными патогенетическими факторами:
– а) накоплением в крови большого количества аммиака, так как при печеночно-клеточной недостаточности нарушается метаболизм аммиака. Механизм патогенного действия аммиака проявляется уменьшением образования и использования клетками головного мозга АТФ, а также содержания аминомасляной кислоты (является главным медиатором головного мозга) и прямым токсическим действием на клетки головного мозга;
– б) накоплением в крови других церебротоксических веществ – ароматических (триптофана, фенилаланила, тирозина), серосодержащих (тауриновой кислоты, метионина, цистеина), аминокислот, продуктов метаболизма Триптофана (индола, индолина). А также таких короткоцепочечных жирных кислот, как масляная, валериановая, капроновая и производные пировиноградной кислоты;
– в) появлением в крови ложных нейромедиаторов – производных Триптамина, Тирозина, Фенилаланина (Октопамина, Р-фенилэтиламина), а также низкомолекулярных жирных кислот. При конкуренции ложных нейромедиаторов с нормальными медиаторами головного мозга – норадреналином и адреналином – нарушается взаимодействие нейронов в головном мозге.
– г) гипогликемией, обусловленной циркуляцией в крови инсулина в большом количестве (при нарушении деградации его в печени) и угнетением образования в печени глюкозы;
– д) нарушением кислотно-щелочного равновесия по причине развития метаболического ацидоза, обусловленного накоплением в крови пировиноградной и молочной кислот. При ацидозе токсические вещества быстро проникают в клетки головного мозга, что приводит к гипервентиляции и дальнейшему развитию респираторного алкалоза;
– е) электролитными нарушениями, часто проявляющимися гипокалиемией. При дефиците калия внеклеточного, выводится калий из клетки и развивается внеклеточный алкалоз, а с поступлением внутрь клетки натрия и ионов водорода – внутриклеточный ацидоз. Метаболический внеклеточный алкалоз создает условия для легкого проникновения аммиака в клетки головного мозга и оказания токсического действия. В результате накопления аммиака происходит гипервентиляция из-за его возбуждающего влияния на дыхательный центр. Поэтому гипокалиемию считают важнейшим патогенетическим фактором печеночной комы, способствующим интоксикации головного мозга аммиаком;
– ж) гипоксемией и гипоксией органов и тканей при резком нарушении всех видов обмена веществ и образования энергии, а также при гемодинамических нарушениях (гиповолемии, артериальной гипотензии, снижении периферического сопротивления);
– з) развитием синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома). Его пусковой механизм срабатывает при выделении тромбоплатина из поврежденной печени, кишечной эндотоксемии, дефиците антитромбина III, гиперергическом повреждении сосудов и нарушении микроциркуляции.
– и) нарушением функции почек (олигоанурия, азотемия, гиперкалиемия) при интоксикации, снижении корковой перфузии в почках, ДВД-синдроме.
• Экзогенную (шунтовую, портокавальную) печеночную кому, развивающуюся у больных с циррозом печени при портальной гипертензии и портокавальных анастомозах. Кома развивается медленно с хронической печеночной энцефалопатией при прямом поступлении токсических веществ (особенно аммиака) непосредственно в кровь по анастомозам, минуя печень. Поэтому они не могут подвергаться в печени метаболизму и обезвреживанию.
• Смешанную печеночную кому с патогенетическими факторами эндогенной и эксогенной печеночной комы по причине наличия цирроза печени и некрозов при выраженном коллатеральном кровообращении.
• Ложную (электролитную, пшокалиемическую) печеночную кому с дефицитом калия в основе у больного циррозом печени по причине интенсивной терапии мочегонными средствами, а также при парацентезе с удалением большого количества асцитической жидкости, при обильной рвоте, выраженной диарее. При появлении гипокалиемии развивается метаболический алкалоз, способствующий проникновению аммиака в клетки головного мозга.В связи с особенностями патогенеза различают гипериммунную, эндогенную и метаболическую печеночные комы. В патогенезе гипериммунной комы основным механизмом является взаимодействие антигенов со специфическими антителами с образованием иммунных комплексов, активация окисления липидов, образование биологически активных веществ, запуск ДВС-синдрома, развитие отека и набухания головного мозга.
При эндогенной коме наличие массивного некроза в печени приводит к интоксикации, обусловленной веществами, высвобождающимися непосредственно из распадающейся печеночной паренхимы.
У больных с метаболической комой (хронические гепатиты, цирроз печени) в крови накапливаются продукты, образующиеся в ходе обмена веществ и поступающие из кишечника.
Симптомы печеночной комы
Печеночная кома развивается постепенно: у больного появляется чувство необъяснимой тревоги, тоски, апатии, эйфории. Наблюдается замедление мышления, дезориентация, расстройство сна в виде активности ночью и неодолимой сонливости днем. Для шунтовой комы характерны преходящие нарушения сознания. Затем симптоматика усугубляется: сознание путается, больной временами стонет или кричит, реагирует на внешние раздражения (боль при пальпации печени). Часто замечается подергивание мышц лица и конечностей, тризм (тонический спазм жевательной мускулатуры) челюсти.
В клинике присутствуют менингеальные симптомы Кернинга и Брудзинского, положительный симптом Бабинского, сухожильные рефлексы повышены. Появляются специфические симптомы: изо рта «печеночный» запах, желтуха (может отсутствовать при обширном некрозе паренхимы), тремор рук.
Геморрагический синдром выражается петехиальными (капиллярными, точечными) кровоизлияниями в слизистую оболочку ротовой полости и желудочно-кишечного тракта.
В брюшной полости скапливается свободная жидкость – отечно асцитический синдром.
При обширном некрозе паренхимы печени появляются сильные боли в правом подреберье. Развивается дыхание Чейн-Стокса, Куссмауля.
Терминальная стадия характеризуется печеночной недостаточностью с присоединением инфекции и развитием сепсиса, нарастает уровень общего билирубина. Вслед за этим развивается собственно глубокая кома. Больной становится неподвижен, прекращается двигательное возбуждение, иногда наблюдаются судороги, лицо маскообразное. Зрачки расширены, не реагируют на свет.
Отмечается арефлексия, ригидность затылочных мышц. Артериальное давление резко снижено, пульс нитевидный, тоны сердца глухие, нарастает тахикардия. Роговичные рефлексы гаснут, наступает паралич сфинктеров, остановка дыхания.
Диагностика
Стадия печеночной комы, а тем более стадия комы II соответствуют далеко зашедшим, чаще всего необратимым процессам. Поэтому основная задача современной диагностики должна сводиться к обнаружению и оказанию помощи на более ранних симптомах прекоматозного состояния.
Специфическая диагностика основана на определении антигенов при помощи специфических маркеров.
Дифференцировать вирусные гепатиты нужно с поражениями печени при других инфекциях (лептоспироз, иерсиниоз, сальмонеллез, инфекционный мононуклеоз), с гемолитическими и механическими желтухами, токсическими и механическими желтухами, токсическими гепатитами и наследственными гепатозами (синдром Жильбера, Ротора и др.).
· Ультразвуковое исследование (УЗИ) брюшной полости. УЗИ печени при печеночной недостаточности указывает на:изменение размеров печени: увеличение или уменьшение,изменение структуры: зернистость, наличие патологических включений,состояние желчной системы: сдавление желчных протоков, наличие камней в желчном пузыре и так далее,состояние кровеносных сосудов: сужение или их расширение, наличие анастомозов между портальной и нижней полой венами, их проходимость, при печеночной недостаточности можно выявить признаки портальной гипертензии (возможно при исследовании УЗИ Доплера).
· Также оценивают состояние селезенки, при печеночной недостаточности часто увеличивается и этот орган.
· Компьютерная томография и магнитно-резонансная томография позволяют более детально оценить состояние печени и сосудов, чем УЗИ.
· Электроэнцефалография (ЭЭГ) – при недостаточности печени наблюдается замедление и уменьшение амплитуд ритма головного мозга. С тяжестью печеночной энцефалопатии и глубиной комы, эти показатели усугубляются.
· Радиоизотопное сканирование печени: в печеночные сосуды вводят контрастное вещество, затем оценивают накопление и распределение его в печеночной ткани. В разрушенных и цирротических тканях печени контраст накапливаться не будет. Также, с помощью данного метода можно оценить проходимость печеночных сосудов.
· Пункционная биопсия печени – инвазивный метод (хирургическое вмешательство). Проводят прокол в области печени и под контролем УЗИ забирают материал печеночной ткани. Далее полученный биоптат подвергают гистологическому и гистохимическому исследованию. С помощью данного метода можно точно определить причину, которая привела к развитию печеночной недостаточности. Гистологическая картина может быть очень разнообразной.
В развитии комы выделяют три стадии:
2 -угрожающую кому
3 – собственно кому.
Гепатаргия – тяжелая недостаточность печени, в большинстве случаев приводящая к смерти больных. Может возникнуть на фоне острого или хронического поражения печени (гепатит, циррозы, отравления печеночными ядами и др.). При гепатаргии происходит самоотравление организма кишечными токсинами, поступающими необезвреженными в общий круг кровообращения. Это связано с резким нарушением функциональной способности печени (особенно антитоксической), вызванным образованием массивных некрозов в печеночной ткани. Начальные проявления гепатаргии — резкое психическое возбуждение, рвота, отвращение к пище, своеобразный печеночный запах изо рта, уменьшение размеров печени (необходимо тщательно определять положение нижнего края печени несколько раз в день), желтуха. Затем наступает ступор (оцепенение, неподвижность), сменяющийся комой.
Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
Клиническая картина, симптомы печеночной комы
Сознание полностью утрачено, зрачки расширены, не реагируют на свет. Изо рта определяется печеночный запах. Дыхание большое, шумное (Куссмауля), которое может переходить в дыхание Чейн-Стокса или Биота.У больных определяется ригидность мышц затылка и мышц конечностей, периодически вследствие гипогликемии и гипокалиемии появляются судороги. Желтуха резко выражена.Со стороны сердечно-сосудистой системы определяется тахикардия, гипотония.При печеночной коме повышается температура тела, развивается анурия, значительно выражены признаки геморрагического диатеза.
Типы печеночных ком:
1. Эндогенная печеночная (истинная) кома является исходом тяжелого течения вирусного, токсического или лекарственного гепатита.
2. Портосистемная (экзогенная, обходная, портокавальная) печеночная кома развивается вследствие наличия портокавальных анастомозов.
3. Смешанная печеночная кома возникает при высокой активности патологического процесса в печени, встречается у больных циррозом печени с выраженными портокавальными анастомозами.
4. Ложная печеночная (электролитная) кома встречается у больных циррозом печени при наличии выраженных электролитных нарушений (гипонатриемии, гипокалиемии, гипохлоремии).
Причины развития печеночной комы:
· тяжелые формы острого вирусного гепатита (B, C, D);
· тяжелое течение лептоспироза;
· отравление ядовитыми грибами, промышленными ядами, солями тяжелых металлов;
· тяжело протекающий сепсис;
· механическая желтуха любой этиологии;
· острое расстройство печеночного кровообращения (тромбоз печеночной вены или артерии);
· острая жировая печень беременных;
· переливание несовместимой крови.
Терапия
1. При геморрагических явлениях внутримышечно ввести викасол 1%-ный (0,1 мл на год жизни), дицинон (0,1 мл на год жизни), 10%-ный раствор глюконата кальция (0,5 мл на год жизни) внутривенно.
2. Уменьшение интоксикации: очистка кишечника, безбелковая диета, введение препаратов, стимулирующие перистальтику кишечника (церукал, метаклопрамид и другие), вливание неогемадеза, реосорбилакта с целью детоксикации.
3. Восстановление объема циркулирующей крови: внутривенное капельное введение физ. раствора, других солевых растворов под контролем объема выделенной мочи.
4. Улучшение кровоснабжения печени: Кислородная маска или искусственная вентиляция легких при наличии симптомов отека легких, уменьшение отека печеночных клеток: введение осмотических препаратов (реополиглюкин, сорбитол), расширение внутрипеченочных сосудов: эуфиллин, дроперидол, тиотриазолин, препараты, улучшающие способностью печени воспринимать кислород: кокарбоксилаза, цитохром С и другие.
5. Восполнение необходимых энергетических запасов организма: введение глюкозы, альбумина.
6. Уменьшение всасываемости в кишечнике – лактулоза (дуфалак, нормазе и другие), назначение антибиотиков для нарушения кишечной микрофлоры.
7. Восстановление функций печени и способствование ее регенерации: Аргинин, орнитин, Гепа-Мерц – улучшают функцию печени образования мочевины из аммиака, витамины Р, группы В, гепатопротекторы с фосфолипидами и жирными кислотами: эссенциале, ЛИВ-52, эссливер, липоид С и другие, аминокислоты, кроме фенилаланина, триптофана, метионина, тирозина.
8. Коррекция работы головного мозга: седативные (успокоительные) препараты, улучшение кровообращения головного мозга (актовегин, церебролизин и другие), диуретики (мочегонные, например, лазикс, маннит) для уменьшения отека головного мозга.
9. При резком психомоторном возбуждении ввести седуксен или оксибутират натрия (ГОМК), 20%-ный раствор по 50—100 мг/кг. При подозрении на развитие злокачественной формы гепатита необходимо ввести преднизолон (2—5 мг на кг веса).
кафедрой проф.
Диагностика
Определение диагноза печеночная кома основано на данных полученных при исследовании клинической картины патологии, а также результатах лабораторных и инструментальных исследований организма пациента.
Консультации врачей должны проводиться с участием ближайших родственников, так как очень важно знать, когда появились первые симптомы и как быстро прогрессировали. Помимо этого важно выявить все возможные этиологические факторы, чтобы назначить адекватные рекомендации.
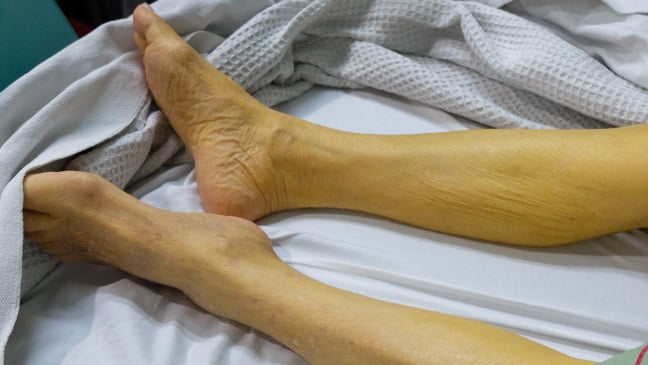
При осмотре больного требует обращения на себя степень желтушности кожного покрова и интенсивность печеночного запаха. В зависимости от степени развития коматозного состояния сознание может отсутствовать, а основные рефлексы на сильные раздражители могут быть сохранены.
Помимо данных анамнеза врач при проведении диагностики опирается на результаты полученные:
- При проведении биохимического анализа крови. Такое исследование позволяет выявить в составе крови нарушения вызывающие коматозное состояние. При проведении исследования определяется снижение факторов свертывания в 3-4 раза ниже нормы, количество белков резко уменьшается. Билирубин, холестерин и продукты азотистого обмена имеются в крови в повышенном количестве. Одновременно с этим биохимический анализ крови выявляет наличие значительных электролитных сдвигов.
- При проведении электроэнцефалограммы, которая выявляет значительное замедление альфа-ритма и снижение амплитуды волн по мере углубления коматозного состояния.
Дифференциальная диагностики коматозного состояния осуществляется с острыми нарушениями кровоснабжения мозга, коматозными состояниями при возникновении метаболических патологий, таких как гипокалиемия или уремия, а также термальной стадией токсической энцефалопатии.
кислорода при возникновении у больного гипоксии.
MedGlav.com
Медицинский справочник болезней
В 3-ей стадии все то же самое, только еще есть резкая слабость и желтуха, выраженный асцит и отечный синдром, впервые геморрагический синдром, диатез, субфебрильная температура.
Причины развития
Печеночная кома возникает в результате накопления в организме токсичных веществ, которые могут быть эндогенными и экзогенными по происхождению.
Причины печеночной комы включают:
- Токсические факторы (отравление фосфором, мышьяком, хлороформом, четыреххлористым углеродом, дихлорэтаном, новарсенолом, алкоголем и грибами).
- Гепатотоксическое воздействие медикаментов (прием атофана, парацетамола, рифадина, аминазина, нитрофурана, сульфаниламидов, барбитуратов и использование ингаляционных анестетиков. Токсическое воздействие данных препаратов на печень усиливается у лиц, которые злоупотребляют алкоголем, при патологиях печени, при беременности и недостаточном питании.
- Воздействие вирусов. Кому может вызвать гепатит В (иногда гепатит А), инфекционный мононуклеоз и вирус желтой лихорадки.
- Заболевания печени, которые вызывают резкое уменьшение паренхимы. К таким заболеваниям относятся цирроз, альвеококкоз, злокачественные первичные новообразования, холестаз, который сопровождается развитием «желчных некрозов», и длительная обтурация желчных протоков.
- Заболевания органов и систем, которые сопровождаются вовлечением печени в патологический процесс (сердечно-сосудистые заболевания и др.)
- Стрессовые ситуации, которые возникают у больных с большими по площади ожогами, при септических абортах и различных видах шока.
Задержкой воды в организме и ее перераспределением, что вызывает снижение объема циркулирующей крови и увеличение количества жидкости в интерстициальном пространстве.
Причины
Печеночная кома является наиболее тяжелой стадией печеночной энцефалопатии, алгоритм ее развития одинаковый во всех случаях:
- происходит нарушение обменных процессов;
- продукты обмена не выводятся из организма естественным путем, накапливаются либо токсины сразу попадают в кровоток;
- при увеличении их количества происходит воздействие ядов на центральную нервную систему;
- при поражении токсинами головного мозга наступает кома.
Причин, из-за которых происходят эти процессы, много, часто ими оказываются острые или хронические заболевания печени. К ним относятся гепатиты разных видов (алкогольный, вирусный, токсический), цирроз, появление и увеличение новообразований в печени, всевозможных болезней, связанных с общей интоксикацией.
Существуют также предрасполагающие факторы, которые сами по себе не могут вызвать такое тяжелое патологическое состояние, но могут поспособствовать его развитию на фоне острых или хронических болезней печени. К ним относятся:
- вредные привычки в питании, злоупотребление жирной, жареной, другой тяжелой пищей;
- употребление чрезмерного количества белка;
- длительные диарея, рвоты, развитые на фоне заболеваний ЖКТ, которые остаются без должного лечения и приводят к обезвоживанию;
- частый или неконтролируемый прием мочегонных средств;
- неконтролируемое применение седативных лекарственных средств.
Некоторые диеты для похудения предлагают ежедневный прием мочегонных препаратов. Если начать их принимать без назначения врача, можно вызвать обезвоживание, ухудшение работы печени, что приведет к серьезным последствиям.
Человек полностью теряет сознание, рефлексы, в том числе патологические, абсолютно отсутствуют.
Печёночная кома. Определение, виды, патогенез
Печеночная кома(от греч. koma – глубокий сон) – это патологическое состояние, возникающее в результате нарушения антитоксической функции печени и проявляющееся потерей сознания, утратой рефлексов и нарушениями жизненно важных функций организма (дыхания, кровообращения).
Причина развития печеночной комы – накопление в крови церебротоксических веществ:
•Аммиак– в организме существует два источника поступления аммиака в кровь: периферические ткани, где происходят процессы дезаминирования аминокислот; кишечник, где образование аммиака обусловлено процессами гниения, вызываемого кишечной микрофлорой.
• Продукты окисления аминокислот в кишечнике: фенол, индол, скатол, амины (путресцин, кадаверин); диметилсульфид, метилмеркаптан (продукты окисления метионина).
•Производные молочной и пировиноградной кислот – ацетоин, 2,3-бутиленгликоль (нарушение реакций цикла Кребса в гепатоцитах при их повреждении).
• Низкомолекулярные жирные кислоты (масляная, валериановая, капроновая) появляются вследствие нарушений окисления жирных кислот в повреждённых гепатоцитах.
Виды печеночной комы:
1. Паренхиматозная(син.: печёночно-клеточная, эндогенная)– развивается в результате повреждения и гибели значительной массы печени (например, травма, некроз). В этом случае появление церебротоксических веществ в крови связано с нарушениями антитоксической функции печени при повреждении и гибели гепатоцитов.
2. Шунтовая(син.: портокавальная; экзогенная) – её развитие обусловлено тем, что церебротоксические вещества попадают в системный кровоток из кишечника через воротную вену и портокавальные анастомозы, минуя печень (например, при тромбозе печеночных вен – болезнь Бадда-Киари). При этом антитоксическая функция печени может существенно не страдать.
Патогенез печёночной комы. Механизм развития печеночной комы изучен не до конца. Существуют три наиболее распространенных теории.
• Теория токсического действия аммиака. При печеночной недостаточности наблюдается повышение концентрации аммиака в крови и мозговой жидкости. Поступление аммиака через гематоэнцефалический барьер в нейроны головного мозга вызывает их энергетическое голодание. Это обусловлено тем, что аммиак соединяется с α-кетоглутаровой кислотой с образованием глутамина. Вследствие этого наблюдается отток α-кетоглутаровой кислоты из цикла трикарбоновых кислот (цикл Кребса), что приводит к снижению синтеза АТФ и, как следствие, к нарушению функции клеток ЦНС. Уменьшение содержания АТФ в нервных клетках приводит к расстройствам процессов активного транспорта ионов (дисбаланс ионов), нарушению генерации нервных импульсов, изменениям величины мембранного потенциала.
• Теория ложных нейротрансмиттеров (transmitto – передаю). Целый ряд церебротоксических веществ являются ложными нейромедиаторами (нейротрансмиттерами), т.е. могут накапливаться в тканях головного мозга и заменять нормальные медиаторы нервной системы либо нарушать их образование из предшественников. Такие изменения приводят к нарушениям передачи нервных импульсов и, как следствие, к нарушениям межнейронных взаимодействий и расстройствам интегративных функций ЦНС.
• Теория усиленной ГАМКергической передачи. Суть данной теории заключается в том, что при патологии печени в тканях головного мозга возрастает содержание ГАМК – тормозного медиатора ЦНС. Увеличение концентрации ГАМК обусловлено его образованием в кишечнике под действием микрофлоры (ГАМК образуется в реакции декарбоксилирования глутаминовой кислоты) и нарушениями процессов инактивации в печени. ГАМК накапливается в ткани мозга, оказывая ингибирующий эффект на нейроны, нарушая их функцию, что приводит к развитию печеночной комы.
Кроме того, существенную роль в механизме развития печёночной комы играют роль и другие нарушения: интоксикация, нарушение кислотно-основного состояния, водно-электролитные (гипокалиемия, гипернатриемия) и гемодинамические расстройства (см. рис. 4).

Рис. 4. Основные факторы патогенеза печёночных коматозных состояний.
В результате печёночной комы развивается полиорганная недостаточность: нарушаются функции сердца, дыхательного и сосудодвигательного центров. Это приводит к развитию гипоксии, прекращению дыхания и сердечной деятельности, гибели организма.
Такие изменения приводят к нарушениям передачи нервных импульсов и, как следствие, к нарушениям межнейронных взаимодействий и расстройствам интегративных функций ЦНС.
Механизм протекания болезни
Еще в 80-х годах Павлов впервые отметил появление печеночной комы. Ее патогенез изучен не полностью из-за сложного протекания всего процесса болезни.
Многие ученые сходятся во мнении, что деструктивные процессы, происходящие в нервной ткани головного мозга, — следствие воздействия нейротоксинов и нарушение аминокарбонового баланса.
Дисбаланс аминокислот и выработка внутренних токсинов происходят при неспособности клеток печени их метаболизировать или при загрязнении крови вследствие портсистемного шунтирования.
Основные признаки патологии, связаны со следующими изменениями в организме:
- нарушение функций ГЭБ — физический барьер больше не защищает нервные клетки от токсинов и бактерий, которые находятся в крови;
- активность белковых структур в мембранах клетки (ионные каналы);
- передача нервных импульсов и питание нейронов полезными веществами.
ПК «отключенной» печени связана с тем, что организм впитывает кишечные токсины, которые появляются при недостаточной переработке и нейтрализации белков. При нормальном функционировании печени эти вещества полностью фильтруются и не представляют опасности.
Печень отвечает за переработку не только кишечного аммиака, в ней нейтрализуются все ядовитые вещества из кишечника, которые после этого выводятся из человеческого организма.
Утрата печенью способности нейтрализовывать опасные вещества приводит к их выбросу в кровеносные сосуды, это отравляет весь организм. Ткань нервных клеток обладает повышенной чувствительностью к токсичным соединениям, появляются серьезные нарушения в сознании человека и развивается патология.
Главная причина развития ПК замещения печени — это массовый некроз тканей паренхимы. Однако стадия комы и количество погибших клеток никак не связаны. Нарушение метаболических процессов приводит к накоплению токсичных производных от аминокислот. Действие этих производных заключается в вытеснении из синапсов ЦНС основных возбудительных медиаторов — дофамина и норадреналина. Это приводит к комогенному эффекту.
Базовое лечение при печеночной коме заключается в устранении всех причин, которые могут привести к ухудшению состояния и переходу на более сложную стадию.
Помощь при коме: неотложная и поддерживающая

Лечение печеночной комы происходит в несколько этапов – неотложная помощь и комплексная поддерживающая терапия. Квалифицированная неотложная помощь при коме – залог спасения жизни больного.
Неотложная помощь заключается в проведении всего нескольких этапов:
- Первая медицинская помощи – пациенту дают сладкое питье. При судорожном синдроме оберегают пациента от нанесения себе травм. Если есть рвота, предупреждают развитие аспирации – очищение полости рта от рвотных масс;
- Доврачебная неотложная помощь. При избыточном возбуждении пациенту проводят инъекцию димедрола – 2 мл 1%. При явлениях сосудистой недостаточности инъекция кордиамина и мезатона;
- Неотложная помощь в медицинском пункте. Капельница – 5 %-ный раствор глюкозы 800 мл с инсулином, аскорбиновая кислота, раствор тиамина бромида, пиридоксина гидрохлорида, хлорид натрия. Проведение сифонной клизмы.
Проведение сифонной клизмы.






