Восстановление
Восстановление после спинального инсульта может быть длительным. Наиболее активно оно протекает в первые 6 месяцев. В первую очередь такие больные нуждаются в психосоциальной адаптации, так как спинальный инсульт резко меняет их привычный образ жизни. Восстановление после перенесенного спинального инсульта – процесс длительный и трудоемкий, иногда на восстановление утраченных функций уходят годы. Однако качественные реабилитационные мероприятия после стационарного лечения позволяют большинству больных вернуться к полноценной жизни.
Очень хороший эффект в восстановительном периоде оказывает массаж.
Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов:артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки:атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Что такое спинальный инсульт. Особенности

Спинальный инсульт — это острое нарушение кровоснабжения спинного мозга. По аналогии с инсультом головного мозга эту патологию также называют инсульт спинного мозга и даже инсульт позвоночника.
Правомерны ли это названия? Да. Поскольку все три артерии (артерия Адамкевича, артерия Лазорта и артерия Депрож-Готтерона), снабжающие кровью спинной мозг, могут быть повреждены. Обеднение питания клеток или полное его прекращение приводит к такому же некрозу клеток спинного мозга, как и в случае с клетками головного.
Как результат — потеря чувствительности многих отделов, двигательные расстройства, а также нарушение функций тазовых органов.
В зоне риска и мужчины и женщины. Причем начиная с трудоспособного возраста — с тридцати лет.
Справочно. Конечно, инсульт позвоночника менее опасен, чем заболевания, связанные с головным мозгом, однако, в некоторых случаях он приводит к инвалидизации и даже смерти.
Диагностика патологии достаточно сложна из-за схожести ее с полиомиелитом, некоторыми типами рассеянного склероза. Болезнь развивается поэтапно.
Болезнь развивается поэтапно.
Спинальный инсульт: причины и проявления патологии
Спинальный инсульт — это острое нарушение кровообращения спинного мозга, приводящее к целому ряду серьезных нарушений как в двигательной, так и в чувствительной сферах. Спинальный инсульт является неотложным состоянием. При появлении симптомов, позволяющих заподозрить расстройство спинального кровообращения, больного необходимо уложить на спину на твердую поверхность (именно в таком положении и должна осуществляться транспортировка пациента со спинальным инсультом) и вызвать скорую помощь.
Прогноз при спинальном инсульте зависит от своевременности обращения и сроков начала лечения.
- 1. Что такое спинальный инсульт?
- 2. Причины возникновения
- 3. Динамика развития и клинические проявления спинального инсульта
- 3.1. Период предвестников
- 3.2. Стадия инфаркта
- 3.3. Период стабилизации и обратного развития
- 3.4. Стадия остаточных явлений
Спинальный инсульт — это острая форма нарушения кровоснабжения спинного мозга. Данное состояние относится к разряду неотложных и требует скорейшей госпитализации пациента в неврологическое отделение и немедленного начала интенсивной терапии.
Эффективность терапевтических мероприятий при спинальном инсульте будет зависеть от своевременности оказания медицинской помощи.
Транспортировку пациента с подозрением на данную патологию необходимо осуществлять в положении лежа на спине на твердом щите.
В зависимости от патогенеза выделяют следующие разновидности спинального инсульта:
- ишемический (встречается чаще);
- геморрагический.

Факторы, провоцирующие развитие острого нарушения спинального кровообращения, можно разделить на первичные и вторичные. К первой категории факторов риска относятся:
- заболевания, поражающие сердечно-сосудистую систему (артериальная гипертензия, сердечная недостаточность, ишемическая болезнь сердца и инфаркт миокарда, атеросклеротическое поражение сосудов);
- воспалительные патологии, касающиеся собственно сосудов (васкулиты);
- аномалии анатомического расположения сосудов (сосудистые мальформации);
- нарушение проходимости сосудов (стеноз тромбозы и тромбоэмболии, варикозное расширение вен ).

Вторичными факторами, способными вызвать инсульт спинного мозга, являются:
- воспалительные поражения оболочек спинного мозга;
- новообразования в области позвонков и спинного мозга, а также его оболочек;
- вертеброгенные и дискогенные причины.
Наиболее частой причиной развития спинального инсульта ряд специалистов называют компрессию корешковой спинальной артерии, лежащей в сосудисто-нервном пучке вместе со спинномозговым нервом, тогда как генерализованным сосудистым заболеваниям отводится роль сопутствующих факторов.


Спинальный инсульт развивается в результате постепенно нарастающей ишемии спинного мозга. Данное состояние можно условно разделить на несколько стадий:
- 1. Предвестники заболевания, проявляющиеся в период от недели до полутора-двух месяцев до инсульта.
- 2. Стадия инфаркта (именно в этот период пациенты чаще обращаются за медицинской помощью), характеризующаяся наиболее выраженной симптоматикой.
- 3. Стабилизация и инволюция симптоматики.
- 4. Период резидуальных явлений.
При обращении за медицинской помощью на стадии предвестников интенсивная вазоактивная терапия еще способна предотвратить развитие ряда серьезные необратимых нарушений. Однако чаще всего пациент обращается за медицинской помощью на стадии формирования ишемического очага (инфаркта).

Между началом этой стадии и собственно инфарктом спинного мозга может пройти от недели до двух месяцев. Клиническая картина данного периода заболевания будет характеризоваться следующими клиническими проявлениями:
- имеющая преходящий характер слабость в руках или ногах, способная к самостоятельному исчезновению;
- появление ощущений онемения, жжения или замерзания отдельных участков кожных покровов;
- мышечные боли, имеющие ноющий характер;
- изменение характера мочеиспускания (эпизоды учащения или задержки мочи);
- болевые ощущения в области позвоночника.
Возможно появление и более специфических симптомов, зависящих от уровня поражения.
Провоцирующими факторами, после которых пациент начинает предъявлять жалобы, могут быть:
- тяжелая физическая нагрузка,
- злоупотребление алкоголем,
- перегрев.
Для стадии ишемического инсульта в результате прерывания чувствительных проводящих путей характерно исчезновение болевых ощущений. На этом этапе пациент предъявляет следующие жалобы:
- выраженная слабость в мышцах конечностей;
- резкое ослабление чувствительности вплоть до полной ее утраты;
- нарушение функций тазовых органов ;
- тенезмы;
- признаки расстройства кровоснабжения головного мозга (головная боль, головокружение, тошнота обморочное состояние).
Возможно появление и более специфических жалоб, зависящих от уровня поражения спинного мозга.
Для данного этапа развития заболевания характерно прекращение прогрессирования клинической симптоматики. Некоторые из проявлений заболевания на этой стадии начинают постепенно угасать.
Объективно — отмечается регресс неврологической симптоматики. Субъективно — пациент отмечает улучшение своего состояния.
Клинические проявления этого периода разнообразны и зависят от локализации поражения.
Состояние пациента стабильно. Однако он должен продолжать наблюдаться у врача в амбулаторном режиме.
В резидуальном периоде показаны реабилитационные мероприятия в виде ЛФК, способные сократить сроки восстановления.
Остаточные явления постепенно угасают на протяжении всего периода восстановления, который может иметь продолжительность от полугода до нескольких лет.
Геморрагический инсульт отличается более тяжелым течением и более длительным периодом восстановления.
- Приступ опоясывающей боли в момент кровоизлияния.
- Развитие одностороннего пареза или паралича; при крупном кровоизлиянии развивается тетрапарез. Двигательные нарушения чаще носят периферический (вялый) характер.
- Выражены расстройства болевой и температурной чувствительности.
- При крупных гематомах надолго сохраняются резидуальные явления в виде грубой. неврологической симптоматики, соответствующей локализации очага.
Мелкие гематомы (сгустки крови), как правило, имеют склонность постепенно рассасываться.

Отличительной особенность восстановительного периода после геморрагического инсульта является более длительная, по сравнению с ишемическим поражением, реабилитация.
При осмотре пациента специалист по набору симптомов определяет локализацию ишемического очага.

Неотъемлемым этапом диагностики заболевания является дифференциальный диагноз. В ходе сбора анамнеза, осмотра пациента и анализа результатов обследования специалист исключает заболевания, проявляющиеся сходной симптоматикой.
Дифференцировать спинальный инсульт следует со следующими заболеваниями:
- Парезы центрального генеза в результате церебрального инсульта.
- Травма спинного мозга или нервного корешка.
- Вертебробазилярный синдром на фоне шейного остеохондроза.
- Компрессионный синдром.
мышечные боли, имеющие ноющий характер;.
Способы лечения
Лечение спинального инсульта должно начинаться как можно раньше, что позволит снизить площадь повреждения, а также обширную гибель нейронов. Тип лечения соответствует форме инсульта и его стадии:
- Неспецифическая терапия – направлена на поддержание жизнедеятельности организма, снижение отечности и поражения нейронов. Назначаются диуретики, выводящие лишнюю жидкость из организма, нейропротекторы, антиоксиданты и витаминные комплексы.
- Специфическая терапия ишемического инсульта – назначают антикоагулянты, разжижающие кровь и сосудорасширящие препараты, которые увеличивают просвет сосуда.
- Специфическая терапия геморрагического инсульта – назначают препараты из группы гемостатиков, а также ангиопротекторов, чье действие направлено на ускорение процесса свертываемости крови и укрепление стенок сосудов.
В том случае, когда инсульт спровоцирован травмой позвоночника или разрывом крупного сосуда с появлением обширной гематомы, показана экстренная операция. Суть ее заключается в удалении обломков позвонков, снижение компрессии, а также нормализации сосудистого русла.
Она направлена на восстановление двигательной активности, а также нормализацию подвижности позвоночника.
Первая помощь, особенности лечения и реабилитации
До приезда бригады скорой помощи уложите больного на спину, голова должна быть немного выше туловища. Предупреждайте любые движения пострадавшего: это может привести к ухудшению его состояния. Никаких лекарств, дополнительного ухода он не требует.
Выбор метода лечения зависит от природы нарушения кровообращения, причин, сопутствующих симптомов. Схема терапии может включать:
- антикоагулянты, антиагреганты (аспирин, клопидогрел, варфарин, гепарин, фраксипарин) – показаны пациентам с ишемической формой. Предупреждают рецидив тромбообразования;
- коагулянты (викасол, эпсилон-аминокапроновая кислота) – требуются людям, пережившим геморрагический инсульт, для остановки кровотечения;
- гипотензивные препараты – понижают артериальное давление;
- статины (аторвастатин, симвастатин, розувастатин) – лекарства, блокирующие синтез холестерина печенью. Благодаря чему уровень вредного липида в крови понижается;
- нейропротекторы (магнезия, глицин, пирацетам, эмоксипин, мексидол, цитофлавин) – способствуют восстановлению функционирования поврежденных клеток спинного мозга;
- антибиотики – для профилактики инфекций мочевыводящих путей, легких.
При сдавливании окружающих тканей отеком, наличии патологий строения сосудов, опухолей, крупных пристеночных тромбов пациенту также может понадобится хирургическое вмешательство. Возможные варианты операции:
- Удаление аневризмы. Существует три основных способа устранения патологического выпячивания: перетяжка отверстия микроклипсой (клипирование), заполнение полости медицинской пружиной, способствующей ее зарастанию (эмболизация), классическая открытая операция. Чаще всего на практике применяются два первых метода.
- Стентирование сосудов – малотравматичная процедура, во время которой врач вводит в поврежденную артерию катетер, оснащенный баллоном. При нагнетании воздуха он надувается, расширяет суженный участок.
- Снижение давления. Достигается отсасыванием части спинномозговой жидкости или удалением дужки позвонка.
- Иссечение опухолей, грыж, гематом.
Для обеспечения беспрепятственного опорожнения мочевого пузыря больным устанавливается урогенитальный катетер. В более поздний период пациентам назначают процедуры, способствующие скорейшему выздоровлению:
- массажи;
- рефлексотерапия;
- лечебная физкультура;
- работа с психологом;
- дыхательная гимнастика;
- физиопроцедуры (диадинамические токи, электрофорез);
- фиксацию пораженных конечностей в разогнутом состоянии.
При нагнетании воздуха он надувается, расширяет суженный участок.
Спинальный инсульт: причины, симптомы, лечение
Спинальный инсульт – это тяжёлая патология спинного мозга, возникающая вследствие нарушений процессов кровообращения. Больной нуждается в незамедлительной медицинской помощи, иначе вероятны непоправимые последствия, способные привести к инвалидности. Инсульт спинного мозга диагностируется не так часто, как патологии головного мозга, но серьёзность заболевания также требует пристального внимания и своевременного комплексного лечения.
 Спинальный инсульт требует оказания экстренной медицинской помощи.
Спинальный инсульт требует оказания экстренной медицинской помощи.Важно обратиться к врачу для диагностики при первых же симптомах развития болезни.
Спинальный инсульт бывает:
- Ишемическим (миелоишемия). Диагностируется чаще всего, характеризуется повреждениями нейронов, спазмами, закупоркой в корешковых, корешково-спинальных, спинномозговых артериях.
- Геморрагическим (гематомиелия, гематорахис). Образуется в результате кровоизлияний в вещество или под оболочку мозга.
- Смешанного типа. Возникает крайне редко, в таком случае сочетаются оба вида инсульта.
Спинальный инсульт бывает.
Причины
Все причины классифицируются как первичные и вторичные. Под первичными подразумевается изначальное состояние проходимости в питающем сосуде:
- эмболии или тромбозы артерий;
- аномальное развитие сосуда с перегибами либо чрезмерной извитостью;
- инфекционно-аллергические выскулиты (внутренние воспаления);
- аневризматическое расширение;
- сдавление расширенной веной;
- межпозвоночная грыжа;
- инфаркт миокарда.
Вторичные причины всегда обусловлены определённым заболеванием, которое напрямую затрагивает всю систему кровоснабжения:
- врождённая аномалия позвонков;
- эндокринные нарушения;
- атеросклероз, острая сердечная недостаточность;
- остеохондроз;
- туберкулёзный спондилит;
- воспаление спинномозговой оболочки;
- патологии крови — лейкемия, гемофилия, коагулопатия и тромбоцитемия;
- онкология костной ткани;
- гипертония.
Среди остальных распространённых первопричин — травмы позвоночника, повреждение артериальных сосудов в процессе хирургического вмешательства. Каждая из причин приводит к потере возможности полноценного кровоснабжения спинного мозга. В результате происходит нарушение всех основных функций нейронов проводящих путей, и проявляются признаки острого кислородного голодания тканей.
эндокринные нарушения;.
Классификация
Выделяют такие виды спинального инсульта:
- инфаркт спинного мозга (ишемический инсульт), который возникает в результате закупорки кровоснабжающих артерий тромбом;
- геморрагический, являющийся результатом кровоизлияния в субарахноидальное пространство либо вещество мозга;
- смешанный, который возникает при сочетании разрыва артерии с последующим кровоизлиянием и ишемического поражения, встречается крайне редко, обычно – при тяжелых повреждениях артерий травматического характера.
Темп развития патологического процесса различен и может быть внезапным либо продолжаться несколько часов или даже суток.
Стадия симптомов-предвестников, которые могут появляться как непосредственно перед инсультом, так и за достаточно продолжительное время до его развития.
Лечение

Лечение инсульта проводят в зависимости от типа поражения и локализации очага повреждения. Терапия может быть консервативной и оперативной.
Возможно применение вытяжек, блокад или временной иммобилизации позвоночника.
Помощь без промедления. Осторожно, спинальный инсульт!
Онемение кожи, нарушение движений в ноге. Одним из заболеваний, при которых встречаются такие проявления, является инсульт. В сознании прочно закрепилась связь: если инсульт – значит головного мозга.
Однако бывает он ещё и спинальным, затрагивающим «магистральный кабель» организма – спинной мозг. С врачом-неврологом «Клиника Эксперт Воронеж» Власовой Ириной Владимировной говорим об этой патологии. Спинальный инсульт – тема нашего интервью.
– Ирина Владимировна, сейчас во многих городах России проводится кампания, направленная на информирование людей о первых признаках инсульта. Но помимо инсульта головного мозга есть не менее опасное заболевание – спинальный инсульт. Расскажите, что это такое?
Это острое нарушение спинального кровообращения, которое может развиваться в связи со сдавлением, закупоркой или разрывом спинальной артерии. При этом возможны два варианта развития событий: ишемия или кровоизлияние. Исходя из этого спинальный инсульт подразделяют на ишемический и геморрагический. Первая форма встречается чаще.
– Спинальный инсульт отражен в МКБ-10?
Да, его код G95.1
– Как часто встречается эта патология у россиян и кто в группе риска?
Она сравнительно редкая: в структуре неврологических болезней составляет 1-1,5%. Риск возникновения у женщин и мужчин в целом одинаков. Чаще всего это диагноз выставляется в возрастном диапазоне 30-70 лет.
В СТРУКТУРЕ НЕВРОЛОГИЧЕСКИХ БОЛЕЗНЕЙ
СПИНАЛЬНЫЙ ИНСУЛЬТ СОСТАВЛЯЕТ 1-1,5%По каким причинам возникает спинальный инсульт? Выделяют несколько групп, среди которых:
– патологические изменения сосудов, снабжающих кровью спинной мозг (бывают врождёнными – например, аневризмы, мальформации, недоразвитие, и приобретёнными – например, атеросклероз);
– процессы, ведущие к сдавлению кровоснабжающих спинной мозг сосудов извне (опухоли, иные объёмные образования в грудной или брюшной полости, увеличенные лимфоузлы, отломки позвонков при травмах);
– осложнения, возникающие при операциях на позвоночнике или близлежащих сосудах (в частности, на аорте).
ПРИ ПОЯВЛЕНИИ СИМПТОМОВ СПИНАЛЬНОГО ИНСУЛЬТА
ЧЕЛОВЕК НУЖДАЕТСЯ В СРОЧНОМ ОКАЗАНИИ
МЕДИЦИНСКОЙ ПОМОЩИ И ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ
В СОСУДИСТЫЙ ЦЕНТР. ВЫЗЫВАЙТЕ СКОРУЮЧаще всего эта патология развивается при совокупности нескольких факторов.
– Какими симптомами проявляется спинальный инсульт?
Признаки появляются достаточно быстро (от нескольких минут до нескольких часов, реже – суток). Они довольно разнообразны, что объясняется расположением места поражения, его распространённостью.
На уровне и ниже места поражения отмечаются нарушения движений (парезы), чувствительности и функций тазовых органов.
Ишемический инсульт развивается чаще на фоне «предвестников». Это могут быть различные кратковременные расстройства чувствительности (онемение, покалывания, преимущественно в нижних конечностях), преходящие двигательные нарушения в виде парезов.
При геморрагическом спинальном инсульте отмечается сильная боль в позвоночнике, с корешковыми симптомами, а также перечисленные выше двигательные и иные нарушения.
– Что необходимо делать при признаках спинального инсульта? В чём заключается первая помощь?
Если у человека появляется что-то из вышеназванных симптомов, он нуждается в срочном оказании медицинской помощи и экстренной госпитализации в сосудистый центр. Вызывайте скорую.
– Для того, чтобы помочь пациенту с инсультом головного мозга – у врачей всего четыре часа. Как быстро необходимо доставить больного с подозрением на спинальный инсульт в стационар?
Речь идёт о так называемом «терапевтическом окне». Оно составляет до 4-6 часов (чем раньше, тем лучше). Чем раньше будет оказана помощь, тем меньшей будет зона и выраженность поражения.
По прошествии этого времени шансы обратить вспять возникшие изменения уменьшаются.
– Что входит в «золотой стандарт» диагностики спинального инсульта?
Обязательно выполняется сбор жалоб и анамнеза, неврологическое обследование.
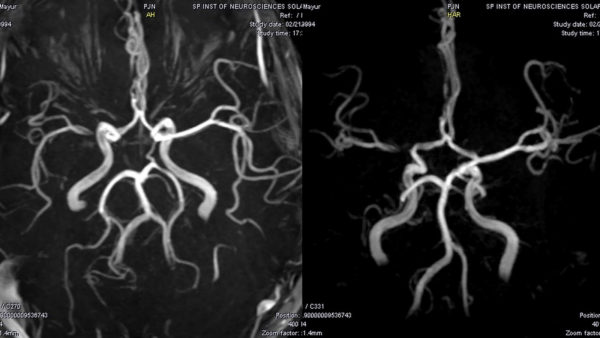
Используются компьютерная и магнитно-резонансная томография, спинальная ангиография, люмбальная пункция и электронейромиография.
Записаться на МРТ позвоночника можно здесь
Выполняется общий и биохимический анализ крови, коагулограмма (изучение особенностей свёртывающей системы крови), уровень глюкозы и липидов. Проводятся консультации других специалистов.
– С какими болезнями проводится разграничение спинального инсульта?
В круг патологий для дифференциальной диагностики включают острое воспаление спинного мозга, его опухоли и объёмные образования, эпидуральные абсцессы, сирингомиелия.
– Как проводится лечение спинального инсульта? Каковы его принципы?
Вне зависимости от его разновидности, проводится неспецифическая терапия, направленная на уменьшение отёка, поддержание обменных процессов в нервных клетках, профилактику осложнений.
При ишемическом спинальном инсульте осуществляется нейропротективная терапия, назначаются антикоагулянты и дезагреганты.
Если это геморрагический спинальный инсульт, применяются средства для остановки кровотечения, по показаниям выполняется хирургическое вмешательство для ликвидации его источника.
– Ирина Владимировна, каков прогноз у пациентов со спинальным инсультом? Современная медицина научилась успешно лечить это заболевание и реабилитировать таких больных?
Эта патология имеет большей частью благоприятный исход, однако иногда она может закончиться инвалидизацией или смертью. Это может быть, в частности, при злокачественных опухолях, тяжёлом общесоматическом фоне (например, наличие сахарного диабета), присоединении инфекции (например, развитие пневмонии).
Также на исход оказывают влияние такие факторы, как причина, приведшая к развитию инсульта, анатомо-физиологические особенности «обходного» кровообращения. Рано начатое лечение улучшает прогноз заболевания.
СПИНАЛЬНЫЙ ИНСУЛЬТ ИМЕЕТ
БОЛЬШЕЙ ЧАСТЬЮ БЛАГОПРИЯТНЫЙ ИСХОД.
РАНО НАЧАТОЕ ЛЕЧЕНИЕ УЛУЧШАЕТ ПРОГНОЗ ЗАБОЛЕВАНИЯВосстановление после спинального инсульта обеспечивается проведением реабилитационных мероприятий. Ранняя реабилитация включает применение лечебной физкультуры, кинезио- и физиотерапии, массажа, эрготерапии.
Успешность реабилитации также зависит от объёма поражения ткани спинного мозга, своевременности обращения за помощью (в пределах «терапевтического окна»).
– Наш материал будет неполным, если мы не поговорим о профилактике заболевания. Как избежать возникновения спинального инсульта?
Его предотвращение заключается в своевременной диагностике и лечении сосудистых патологий; обнаружении и ликвидации мальформаций, аневризм; лечении межпозвонковых грыж; профилактике травм позвоночного столба.
Важно вести активный образ жизни, нормализовать вес, рационально питаться, избавиться от вредных привычек.
Другие материалы по темам:
Власова Ирина Владимировна
Выпускница факультета «Лечебное дело» Воронежской государственной медицинской академии 2007 года.
С 2007 по 2009 годы проходила клиническую ординатуру по специальности «Неврология».
В настоящее время занимает должность врача-невролога в «Клиника Эксперт Воронеж». Принимает по адресу: ул. Пушкинская, д. 11.
– Что необходимо делать при признаках спинального инсульта.
Восстановление после спинального инсульта

Спинальный инсульт – это тяжелая патология, обусловленная острым нарушением поступления крови к спинному мозгу. Она нередко становится причиной инвалидизации, особенно если больному не оказана медицинская помощь в условиях стационара. Восстановление после спинального инсульта бывает довольно длительным.
На стадии так называемых предвестников отмечаются.
Причины и симптомы спинального инсульта
Спинальный инсульт возникает из-за нарушения кровоснабжения в спинномозговой ткани. Патология составляет 1% от всех диагностированных ОНМК. Нарушение редко заканчивается смертью пострадавшего, но, без оказания помощи, возникшее состояние приведет к сбоям в работе организма. Посмотрим, почему развивается инсультный процесс, и по каким признакам можно предположить проблему кровоснабжения мозговой структуры.
Нарушение редко заканчивается смертью пострадавшего, но, без оказания помощи, возникшее состояние приведет к сбоям в работе организма.
Особенности диагностики
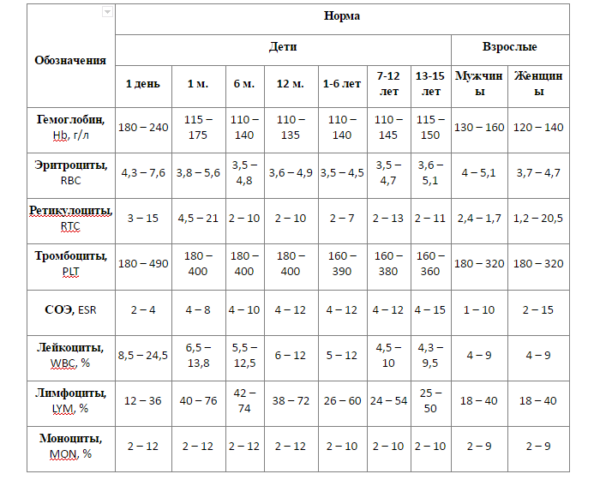
После того как больной поступит в больницу, ему проводят неврологическое обследование для проверки гемодинамики, то есть изучения движения крови по пораженным сосудам. После детального осмотра врач может назначить дополнительные лабораторные исследования, среди которых:
- коагулограмма (анализ крови на свертываемость);
- анализ крови на электролиты;
- биохимический анализ на белки, холестерин, липиды и уровень сахара;
- измерение скорости оседания эритроцитов (СОЭ);
- общий анализ крови.

В качестве дополнения больному назначают инструментальные методы диагностики, к наиболее результативным из которых стоит отнести:
- рентгенологическое исследование;
- электрокардиография;
- ультразвуковое дуплексное сканирование брахиоцефальных артерий;
- КТ и МРТ;
- ангиография сосудов.
На основе результатов проведенных анализов и процедур врач сможет поставить точный диагноз и назначить соответствующий курс терапии. Чем раньше будет начато лечение, тем больше шансов на успешное и быстрое выздоровление.

Вся дальнейшая транспортировка должна проходить в таком положении.
Диагностика
Для диагностики спинального инсульта врач прежде всего собирает анамнез, чтобы выяснить, имелись ли так называемые продромальные проявления (предвестники) и каким образом патологическое состояние развивалось в динамике. Также проводятся следующие диагностические мероприятия:
- неврологический осмотр, позволяющий выявить тяжесть состояния и локализацию патологического очага;
- МРТ или СКТ. Благодаря этим методам, можно установить наличие или отсутствие повреждения позвонков, спинальных артерий и межпозвоночных дисков. Кроме того, современные методы диагностики дают возможность обнаружить новообразования спинного мозга, размер которых не превышает нескольких миллиметров;
- люмбальная пункция. В случае геморрагического инсульта в спинномозговой жидкости будут обнаруживаться форменные элементы крови. При подозрении на ишемический инсульт люмбальная функция может не проводиться;
- ангиография. Исследование сосудов дает возможность выявить аневризмы, разрывы сосудов или наличие тромбов, перекрывающих просвет артерий.
специфическое лечение направлено главным образом на восстановление кровообращения в поврежденном участке.







 Спинальный инсульт требует оказания экстренной медицинской помощи.
Спинальный инсульт требует оказания экстренной медицинской помощи.