Лечение синегнойной палочки антибиотиками
Терапия синегнойной инфекции проводится в условиях стационара.
При этом требуется системный подход с применением антибиотиков, иммуностимуляторов, а при необходимости проводится хирургическое вмешательство с вскрытием и дренирование гнойника.
Очень важно правильно подобрать антибиотики при синегнойной палочке у пациента. Отмечается высокая степень устойчивости данных штаммов за счёт возможности формирования механизмов резистентности. Самостоятельное лечение синегнойной палочки различными антибиотиками приведёт к мутации возбудителя и распространению устойчивых бактерий.
Врач назначает антибиотики по результатам теста на чувствительность ко всем известным классам антибактериальных молекул. Выбираются те антибиотики, чувствительность к которым у синегнойной палочки была максимально высокой.
Предпочтение отдаётся карбопенемам, аминогликозидам или монобактамам. Схему антибиотикотерапии с расчетом допустимой дозы, кратности приёма лекарства и длительности определяет только лечащий врач.
Отдельное внимание уделяется цефалоспоринам. На данный момент максимальную эффективность при синегнойной палочке проявляет цефтазидим ® – антибиотик 3-го поколения. Минимально допустимый возраст пациента – 2 месяца.
В случае выделения штамма у беременной женщины список допустимых антибиотиков значительно сужается. Необходимо оценивать возможные риски от антибиотикотерапии и синегнойной инфекции. Лечение проводится строго в условиях круглосуточного стационара.
При своевременном и адекватном подборе лечения наблюдается полное выздоровление без последствий.
Псевдомонадная пневмония: симптомы и лечение
Синегнойная пневмония бывает первичная и вторичная. Вторичная синегнойная инфекция дыхательной системы развивается на фоне уже имеющегося заболевания — хронического бронхита, бронхоэктатической болезни или муковисцидоза. Нередко заболевание развивается у больных, находящихся на искусственной вентиляции легких (бактерии обладают способностью прикрепляться к поверхности эндотрахеальных трубок). Синегнойная палочка является одним из основных возбудителей нозокоминальных пневмоний.
Способствуют адгезии (слипанию) с эпителиальными клетками наличие множественных микроворсинок (фимбрий) у бактерий. Адгезия возрастает при нарушениях мукоцилиарного транспорта, что часто регистрируется при целом ряде патологий, в том числе при муковисцидозе, когда отмечается дефицит фиброкинетина.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Диагноз ставится на основании обнаружения бактерий в мокроте, промывных водах трахеи и бронхов, биоптатах легочной ткани, крови и плевральной жидкости.
Лечение псевдомонадной пневмонии проводится антибиотиками, к которым сохранена чувствительность бактерий. Важным элементом лечения является проведение очистки дыхательных путей (бронхоальвеолярный лаваж). В некоторых случаях показано введение антибиотиков в аэрозоли. Прогрессирующее течение пневмонии, вызванной Pseudomonas aeruginosa, является показанием к пересадке органа.

Рис. 8. В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Синегнойная палочка и понятие о внутрибольничной инфекции
По определению ВОЗ (всемирной организации здравоохранения), под термином «нозокомиальная инфекция» понимается любое клинически распознанное инфекционное заболевание, которое возникает у пациента в результате его обращения или пребывания в лечебном учреждении или вследствие работы в нем, вне зависимости от времени появления симптомов.
Как правило, внутрибольничная инфекция (в том числе, и синегнойная палочка) передается через зараженные предметы обихода, полотенца, растворы, реже – через инструменты или аппаратуру, которые не были обработаны дезинфицирующими средствами или в случае, если эта обработка оказалась неэффективной. Источником заражения в лечебном учреждении, как правило, является больной человек. Синегнойная палочка обнаруживается в большинстве гнойных ран, абсцессов, выявляется при энтеритах и циститах, внутрибольничном поражении дыхательных путей и лор-органов и т.д.
Считается, что вероятность заболевания значительно повышается при большом количестве возбудителя синегнойной палочки , попавшего в организм, а также в случае иммунодепрессии или иммунодефицита, у ослабленных, истощенных людей, с тяжелыми общими сопутствующими заболеваниями.
Когда необходимо обратиться к врачу
Диагностикой и лечением занимается врач инфекционист. Но в некоторых ситуациях, учитывая причину инфицирования и состояние больного, может понадобиться дополнительная консультация других профильных специалистов (кардиолога, хирурга, гастроэнтеролога, отоларинголога, дерматолога).
Важно обратиться в больницу сразу, после появления первых признаков инфицирования. Своевременное лечение позволит избежать опасных для жизни осложнений.
Методы лечения.
Поражение ЖКТ
Если синегнойная палочка попадает в структуры пищеварительного тракта, то вызывает там острый гастроэнтероколит. Выраженность клинической картины зависит от возраста больного и состояния иммунной системы и пищеварительного тракта. У детей старшего возраста и взрослых патология дебютирует с появления многократной рвоты, болевых ощущений в животе, слабости, ухудшении аппетита, субфебрильной температуры и послабления стула. В кале обнаруживаются патологические примеси – слизь, кровь. Он меняет цвет, становясь коричневато-зеленым.
Маленькие дети становятся вялыми и сонливыми. У них наблюдается потеря аппетита, срыгивание. Наблюдается частый жидкий стул до 10-15 раз в день. Кал также принимает зеленоватую окраску и содержит патологические примеси.
Гастроэнтероколит может угрожать кишечным кровотечением. Детям старшего возраста – аппендицитом и холециститом. Активные проявления длятся около трех дней, но у малышей наблюдается более длительное течение кишечных нарушений и нарастание обезвоживания.

Кал также принимает зеленоватую окраску и содержит патологические примеси.
Лечение и профилактика
Прежде чем назначить лечение, врач должен подтвердить диагноз. Для этого он берет посев из воспалённого места и кровь, чтобы убедиться в наличии антигенов бактерий. Эффективно бороться с синегнойной палочкой можно, только если использовать комплексный подход лечения, который предусматривает:
 антибиотики. При выборе лекарственного средства врач должен принять во внимание реакцию возбудителя на конкретный препарат, степень тяжести заболевания, его форму и состояние больного. Особенно внимательным к выбору лекарственных средств врач должен быть при лечении ребенка: если назначенный препарат не оказал должного воздействия на возбудителя спустя 5 суток после назначения, то ему необходимо найти замену;
антибиотики. При выборе лекарственного средства врач должен принять во внимание реакцию возбудителя на конкретный препарат, степень тяжести заболевания, его форму и состояние больного. Особенно внимательным к выбору лекарственных средств врач должен быть при лечении ребенка: если назначенный препарат не оказал должного воздействия на возбудителя спустя 5 суток после назначения, то ему необходимо найти замену;- Бактериофаги. Прежде чем выбрать наиболее подходящее средство из этой категории препаратов, врач должен определить реакцию палочки на конкретный бактериофаг. Суть лечения сводится к тому, чтобы устранить инфекцию, проникшую в определенный участок организма;
- Вакцина. В результате проведения подобного лечения у заболевшего возникает активный иммунитет, который угнетает деятельность микроба. Однако нужно иметь в виду, что детям вводить вакцину противопоказано. Это можно делать только подросткам, достигшим 18 лет;
- Пробиотики и пребиотики. Эти препараты назначают в качестве средства терапии заболеваний ЖКТ и для восстановления нормальной микрофлоры в кишечнике. Пребиотики не имеют противопоказаний и могут использоваться при лечении даже грудных детей;
- Общеукрепляющее лечение. Главным элементом терапии является специальная диета, в которой не должно быть жареного, жирного и острого. Вместе с этим больному назначают прием витаминов. В первую очередь – это обязательно для ребенка, который имеет пока еще не до конца сформированный иммунитет.
Во всех остальных случаях, даже если пациент обращается за медицинской помощью, когда у него болезнь перешла в хроническую форму , он может рассчитывать на выздоровление.
Пути передачи инфекции и клиника
 Источник инфекции – это сам больной, резервуаром бактерий в его организме являются легкие либо мочевыводящие пути. Синегнойная палочка настолько быстро адаптируется в организме человека, что всего через пару дней после инфицирования ее заразность возрастает в несколько раз. Следовательно, заболевший пациент становится опасным источником инфекции в стационаре. Дальнейшему распространению возбудителя способствуют руки медперсонала и любые объекты больничной среды, в которых есть жидкость (душевые кабины, емкости с дезрастворами, увлажнители аппаратов искусственной вентиляции легких).
Источник инфекции – это сам больной, резервуаром бактерий в его организме являются легкие либо мочевыводящие пути. Синегнойная палочка настолько быстро адаптируется в организме человека, что всего через пару дней после инфицирования ее заразность возрастает в несколько раз. Следовательно, заболевший пациент становится опасным источником инфекции в стационаре. Дальнейшему распространению возбудителя способствуют руки медперсонала и любые объекты больничной среды, в которых есть жидкость (душевые кабины, емкости с дезрастворами, увлажнители аппаратов искусственной вентиляции легких).
Синегнойная инфекция передается следующими путями:
- Контактно-инструментальным;
- Пищевым;
- Водным;
- Воздушно-капельным (только через небулайзер, ингалятор или аппарат искусственной вентиляции легких);
- Трансплантационным.
Симптомы синегнойной инфекции зависят от локализации возбудителя, так как он способен поражать различные системы человека:
- Кожа и подкожно-жировая клетчатка – размножение возбудителя происходит в ранах, порезах, ожогах, трофических язвах и приводит к гнойному процессу, устойчивому к антибактериальному лечению. Гной имеет характерную окраску с синим оттенком.
- Глаза – бактерия вызывает изъязвление роговицы, обильное слезотечение, светобоязнь, сильное жжение в пораженном глазу. Воспаление может переходить на подкожно-жировую клетчатку орбиты, в этом случае глазное яблоко выбухает из глазницы, кожа вокруг него гиперемирована.
- Ухо – проявляется в виде отита – воспаления наружного уха с гнойным или кровянистым отделяемым из слухового прохода. Болезнь быстро прогрессирует и захватывает среднее ухо, сосцевидный отросток височной кости. Больного беспокоит сильная распирающая боль в ухе, нарушение слуха.
- Желудочно-кишечный тракт – протекает по типу пищевой токсикоинфекции: жидкий обильный стул, спастические боли в животе, тошнота, рвота, отсутствие аппетита. Заболевание редко длится более 3-х дней.
 Твердая мозговая оболочка – менингит развивается после люмбальной пункции, проявляется нарастающей головной болью, тошнотой, напряжением мышц шеи, нарушением сознания.
Твердая мозговая оболочка – менингит развивается после люмбальной пункции, проявляется нарастающей головной болью, тошнотой, напряжением мышц шеи, нарушением сознания.- Мочевыводящие пути – вызывает уретрит, цистит, пиелонефрит. Проявляется учащенным мочеиспусканием, болью внизу живота или в пояснице.
- Дыхательная система – синегнойная палочка часто вызывает воспаление легких, проявляющееся одышкой, выраженным кашлем с гнойной мокротой, болью в грудной клетке. В верхних дыхательных путях (в носу, в горле) она становится причиной острого и хронического синусита, фарингита, тонзиллита.
В большинстве случаев описанные выше симптомы сочетаются с выраженным нарушением общего самочувствия больного. У него повышается температура до 38-40 градусов С, нарушается сон и аппетит, его беспокоит головная боль, разбитость, общая слабость.
Синегнойная инфекция передается следующими путями.
Диагностика
Диагноз выставляется на основании данных, полученных в ходе консультации инфекциониста. При возникновении обширных гнойных поражений обязательна консультация хирурга, по показаниям приглашаются другие профильные специалисты. Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
- Физикальное обследование. При объективном осмотре обращают внимание на цвет раневого отделяемого, наличие сыпи. Поражение наружного уха, глаз проявляется гиперемией, обильным слизисто-гнойным отделяемым. В легких при пневмонии выслушивается ослабление дыхания, при перкуссии – притупление звука. В случае гастроэнтероколита обнаруживается болезненность по ходу кишечника, урчание; обязательно проводится визуальная оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови свидетельствует о наличии лейкоцитоза, палочкоядерного сдвига влево, ускорения СОЭ. В биохимических параметрах наблюдается увеличение АЛТ, АСТ, СРБ, снижение общего белка, гипоальбуминемия. В общем анализе мочи возможна протеинурия, гематурия. Анализ мокроты подтверждает большое число бактерий и лейкоцитов. В ликворограмме при поражениях головного мозга выявляется нейтрофильный плеоцитоз, клеточно-белковая диссоциация.
- Выявление инфекционных агентов. Золотым стандартом является бактериологическое исследование, осуществляемое в современных условиях методом масс-спектрометрии с обязательным определением антибактериальной чувствительности бактерии. Обнаружение возбудителя возможно с помощью ПЦР биологического материала из патологического очага. Серологическая диагностика (ИФА) выполняется неоднократно с промежутком не менее 10-14 суток для детекции роста титра антител.
- Инструментальные методики. Рентгенография органов грудной клетки, реже МРТ или КТ проводится с целью верификации легочных поражений, дифференциального диагноза. УЗИ органов брюшной полости, мочеполовой системы, мягких тканей, костей и забрюшинного пространства позволяет установить первичный очаг воспаления. Эхо-КГ показана при подозрении на инфекционный эндокардит. Колоноскопия, ФГДС назначаются с целью исключения новообразований пищеварительного тракта.
Дифференциальная диагностика синегнойной инфекции сложна ввиду многообразия клинических форм болезни. Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Больные с нозокомиальной синегнойной инфекцией продолжают лечение в том отделении, где находились до манифестации инфекционного процесса, с обязательным проведением всех противоэпидемических мероприятий и санацией аппаратуры.
Способы лечения синегнойной палочки
Терапия синегнойной инфекции осуществляется в условиях медицинского учреждения. Лечение должно быть комплексным с применением средств антибактериальной направленности, препаратов, повышающих иммунный статус. Также необходима симптоматическая терапия, которая устраняет интоксикацию, способствует обезболиванию, нормализует пищеварение.

Поскольку бактерия устойчива к большинству антибиотиков, врачи выявляют резистентность микроба в пробирке. Для этого выращивают определённый штамм в питательной среде. Но не всегда полученные результаты совпадают с реальным использованием медикамента.
Следует знать! Для формирования активного иммунитета против синегнойной инфекции проводится вакцинация препаратом Псевдовак.
Обычно больным назначают Цефтазидим, Цефепим, Ципрофлоксацин. Для улучшения действия антибактериальных средств применяют Тромбамицин, Амикацин, Гентамицин.
| Препарат | Фото | Цена |
|---|---|---|
| Цефтазидим |  | от 83 руб. |
| Цефепим |  | от 82 руб. |
| Ципрофлоксацин |  | от 21 руб. |
| Амикацин |  | от 52 руб. |
| Гентамицин |  | от 35 руб. |
Изначально препараты вводят внутривенно. После получения положительной терапевтической динамики лекарства начинают вводить внутримышечно. При лечении гнойных раневых поверхностей прибегают к местной антибактериальной обработке.
В некоторых случаях пациентам показано хирургическое вмешательство, когда необходимо удалить омертвевшие тканевые структуры. В тяжёлых ситуациях не обойтись без ампутации конечности. Если врач подозревает некроз либо перфорацию кишечника, требуется экстренная операция.
Ципрофлоксацин от 21 руб.
Патогенез
При попадании микробов на поврежденную кожу или слизистую оболочку возникает массивная деструкция тканей, обусловленная воздействием экзотоксинов и продуцируемых бактериями веществ. В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
От 33 до 83% штаммов синегнойной палочки имеют эволюционно обусловленный механизм защиты от иммунной системы – образование биопленок, состоящих из скопления пораженных клеток и внеклеточного матрикса, включающего фибрин, секреторное отделяемое слизистых, альгинат, полисахариды и липиды. Известно, что бактерии лизируют нейтрофилы, усиливая рост собственных биопленок.
Клинические проявления зависят от пораженного органа.
Симптоматика и патогенез
В зависимости от локализации заболевания симптомы и механизм развития различаются. Место воспаления зависит от того, каким путём инфекция проникла в организм. В особо тяжёлых случаях поражается не один, а несколько органов.
- инфекция ЦНС. Это одно из наиболее тяжёлых и опасных поражений синегнойной палочкой. Специалисты выделяют первичное и вторичное воспаления ЦНС. Во время первичного развития, инфекция попадает в ЦНС такими способами: осуществление спинномозговой пункции, травмы головы, спинальная анестезия. Вторичное же поражение предполагает занесение микроба с иных очагов заражения через кровь. Доктора выделяют следующие клинические формы заражения синегнойной палочкой: менингит и менингоэнцефалит. Как известно, эти недуги могут быть объяснены активностью другого возбудителя. Симптомы всегда одинаковы, поэтому человек может какое-то время и не знать, что у него именно синегнойный менингит либо менингоэнцефалит и проходить обычное лечение от указанных заболеваний;
- заболевание ушей. Зачастую синегнойная палочка в ухе является причиной появления наружного отита. Его основной признак – кровянисто-гнойные выделения, которые продолжаются длительное время. К тому же человек может жаловаться на дискомфорт в ушах. Иногда бактерия способствует появлению поражения среднего уха и сосцевидного отростка;
- инфекция в зеве. Симптомы синегнойной палочки в зеве: отёк и покраснение слизистой, неприятные ощущения в горле, воспаление гланд, трещины на губах, увеличение температуры тела;
- заболевание носа. Эта бактерия вызывает продолжительный ринит и хронический гайморит (реже фронтит). Симптомы заболеваний, вызванных данной палочкой, и недугов, вызванных другими микробами, одинаковы;
- инфекция в ЖКТ. Синегнойная палочка может быть причиной недуга практически каждого отдела пищеварительного тракта. Зачастую воспаление ЖКТ наблюдается у взрослых людей, страдающих иммунодефицитными состояниями, и у новорождённых детей. В любом случае воспаление имеет несколько периодов развития. Скрытый период – это время от непосредственного проникновения микроба в организм до проявления недуга – равняется нескольким часам. В некоторых случаях скрытый период длится до пяти суток. Затем всё зависит от возраста человека.

У маленьких детей поражается толстый либо тонкий кишечник, а в особо тяжёлых случаях воспаление распространяется и на желудок (появляется гастроэнтероколит). У детей увеличивается температура тела, начинается рвота и ухудшается общее самочувствие. Кроме этого, появляется жидкий стул зелёного цвета со слизью. Если же синегнойная палочка попала в организм детей школьного возраста или же взрослых людей, то развитие болезни идёт по принципу пищевого отравления:
- заболевания мягких тканей и кожи. Синегнойная палочка способна легко проникнуть в организм человека через повреждённые покровы кожи, глубокие раны, язвы и пролежни. Зачастую воспаление начинается у грудных детей и взрослых людей с плохим иммунитетом;
- инфекция в мочевыводящих органах. Зачастую воспаление возникает у детей, людей преклонного возраста и пациентов с плохим иммунитетом. Инфекция проявляется появлением уретрита, цистита и пиелонефрита;
- заболевания лёгких. Недуг может появиться у людей любого возраста, но наиболее часто он наблюдается у детей в первые два года жизни. Если в лёгких человека присутствует синегнойная палочка, то пневмонии протекают очень долго и крайне тяжело, ведь лечить их привычными средствами нельзя;
- инфекция в глазах. В большинстве случаев воспаление появляется после травмы глазного яблока либо операции. Бактерия способствует развитию конъюнктивита, кератита или же панофтальмита. Человека начинает беспокоить дискомфорт в глазу и постоянное ощущение того, что в глазном яблоке есть посторонний предмет. Иногда присутствуют гнойные выделения. Если вовремя не начать лечение, то состояние пациента будет только ухудшаться, и он может даже лишиться зрения.
инфекция в зеве.
Что собой представляет синегнойная палочка?
Синегнойная палочка представляет собой подвижный микроорганизм, для развития которого необходим кислород. Микроб покрыт защитной капсулой, которая предотвращает поглощение инородной частицы белыми клетками крови. Эти бактерии сопротивляются лечению, так как характеризуются высокой резистентностью ко многим антибактериальным препаратам.
Опасно! Синегнойная бактерия устойчива к множеству обеззараживающих средств. Микроб обнаруживается даже после тщательной санитарной обработки.
Палочка относится к условно-патогенным микроорганизмам (для человеческого организма). Бактерия обнаруживается в составе здоровой микрофлоры паха, подмышек, но активизируется при определённых условиях.
Синегнойная палочка образует токсины во время своего существования и после гибели. Микроб выделяет ферменты, которые провоцируют такие изменения:
- разрушение клеток крови;
- отмирание клеток печени;
- поражение капилляров.
Палочка является возбудителем синегнойной инфекции, поражающей многие органы и системы. Расположение очага зависит от способа проникновения бактерии в организм. Инфекционный провокатор обнаруживается в почве, водоёмах, пищеварительном тракте человека и животных.
Очень часто люди инфицируются в условиях медицинского учреждения, когда инструменты либо аппаратура неправильно дезинфицируются.
Группы риска
Из медицинских учреждений в группу риска входят отделения гнойной хирургии, а также ожоговые центры и родильные дома.
В наибольшей степени риску заражения подвержены пациенты с невысоким уровнем иммунитета. Это дети, старики, а также люди, у которых уже имеются серьезные заболевания. Самой уязвимой категорией считаются недоношенные младенцы и малыши первых месяцев жизни.
У новорожденных палочка может вызывать воспалительное поражение оболочек мозга и пищеварительного тракта.
У ожоговых больных бактерия является одной из причин развития сепсиса. К этой же патологии может привести и развитие синегнойной палочки на фоне лейкозов. При злокачественных опухолях синегнойная палочка чаще всего приводит к пневмонии. Язвы роговицы глаза в комбинации с данной инфекцией становятся причиной панофтальмита.
При регулярно проводимых установках мочевых катетеров высока вероятность инфекций мочевыводящих путей, а катетеризация сосудов при занесении в организм бактерии приводит к гнойному тромбофлебиту. После операций на мозге возможно такие осложнения, как менингит и энцефалит. Частые внутривенные вливания могут стать причиной эндокардита и остеомиелита. При выполнении трахеостомии синегнойная палочка может спровоцировать бактериальную пневмонию (воспаление легких).
Поражение кожи в ряде случаев приводит к гангренозной эктиме.
Кератоконъюнктивит, вызванный синегнойной палочкой
 Возбудитель этой формы конъюнктивита – синегнойная палочка (Pseudomonas aeroginosa) – это грамотрицательный микроорганизм, который обнаруживается на коже и в кале приблизительно у 5 % здоровых людей и у 50 % пациентов, находящихся в стационаре.
Возбудитель этой формы конъюнктивита – синегнойная палочка (Pseudomonas aeroginosa) – это грамотрицательный микроорганизм, который обнаруживается на коже и в кале приблизительно у 5 % здоровых людей и у 50 % пациентов, находящихся в стационаре.
В последнее время частота встречаемости этой формы конъюнктивита возросла. Как предполагают, это связано с увеличением частоты использования контактных линз, особенно длительного ношения. Также одной из причин повышения заболеваемости называют широкое применение кортикостероидов.
Кератоконъюнктивит, вызванный синегнойной палочкой.
Причины появления плесени
Далее рассмотрено, почему сине-зеленая плесень поражает ногтевую пластину после наращивания ногтей или в других случаях. В условиях торговых центров (на бьюти-островках) мастерам часто сложно в полной мере следить за своей гигиеной, не говоря уже и об инструментах. Получается, что вместо дезинфекции посредством автоклава или ультрафиолетового стерилизатора, сотрудники обрабатывают ножницы и кусачки ваткой, смоченной в спирте. Но такой способ защиты от вирусов и бактерий малоэффективен. Клиентки, помимо красивого маникюра, приобретают ещё и стафилококки, вирусы и споры грибов.
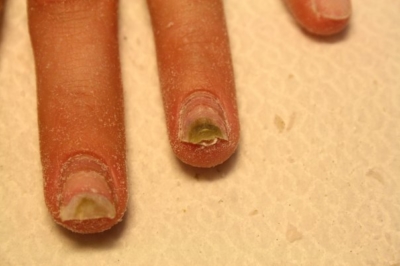 Часто заражение синегнойной палочкой происходит у людей, постоянно контактирующих с водой, с моющими средствами, с почвой. Узкая обувь, травмы кожи и ногтей, прямое взаимодействие с заражённым, тоже входит в список причин.
Часто заражение синегнойной палочкой происходит у людей, постоянно контактирующих с водой, с моющими средствами, с почвой. Узкая обувь, травмы кожи и ногтей, прямое взаимодействие с заражённым, тоже входит в список причин.
Синегнойка проникает в ранки при удалении заусенцев, или в области соприкосновения кожи и ногтевой пластины. Чаще всего она поражает ногти при нарушении технологий наращивания. Образующийся “карман”, между натуральным ногтем и искусственным покрытием, является местом активного размножения синегнойной палочки. Её питание составляет кератин натурального ногтя.
Но такой способ защиты от вирусов и бактерий малоэффективен.
 антибиотики. При выборе лекарственного средства врач должен принять во внимание реакцию возбудителя на конкретный препарат, степень тяжести заболевания, его форму и состояние больного. Особенно внимательным к выбору лекарственных средств врач должен быть при лечении ребенка: если назначенный препарат не оказал должного воздействия на возбудителя спустя 5 суток после назначения, то ему необходимо найти замену;
антибиотики. При выборе лекарственного средства врач должен принять во внимание реакцию возбудителя на конкретный препарат, степень тяжести заболевания, его форму и состояние больного. Особенно внимательным к выбору лекарственных средств врач должен быть при лечении ребенка: если назначенный препарат не оказал должного воздействия на возбудителя спустя 5 суток после назначения, то ему необходимо найти замену; Твердая мозговая оболочка – менингит развивается после люмбальной пункции, проявляется нарастающей головной болью, тошнотой, напряжением мышц шеи, нарушением сознания.
Твердая мозговая оболочка – менингит развивается после люмбальной пункции, проявляется нарастающей головной болью, тошнотой, напряжением мышц шеи, нарушением сознания.




