Мягкий и твердый шанкр у мужчин: симптомы, развитие и лечение
Шанкр – морфологическое образование, расположенное в верхнем слое эпидермиса или слизистой оболочке, имеющее внешнее сходство с язвой. Основной причиной возникновения является заражение инфекционным заболеванием, передающимся половым путем. Различают две разновидности шанкра – твердую и мягкую. Чаще всего образование безболезненное и указывает на заражение сифилисом или другим венерическим заболеванием.
- 1. Твердый шанкр
- 2. Мягкий шанкр
- 3. Локализация
- 4. Развитие болезни
- 5. Симптомы
- 5.1. Осложнения
Развитие болезни.
Мягкий шанкр
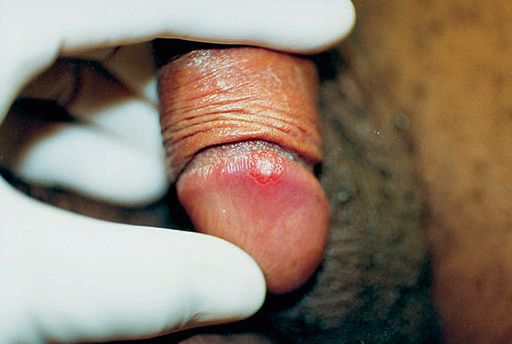
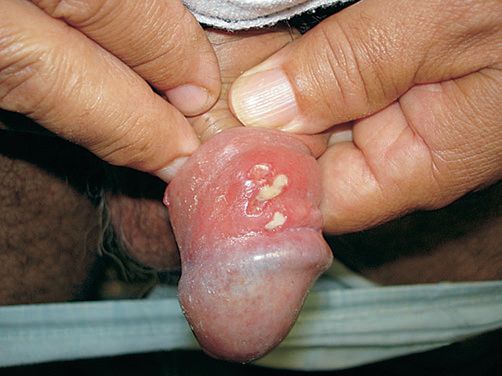
Основным симптомом является шанкр [16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.

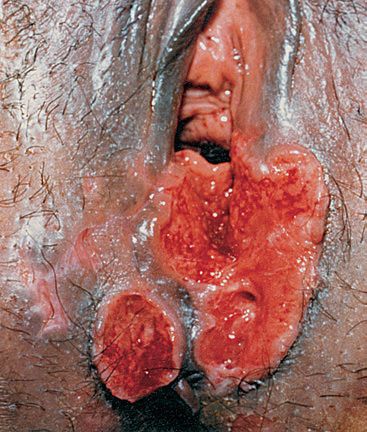
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.

Описан случай локализации шанкра во влагалище и шейке матки. [17]
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции. [16]

Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе. [16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.

Атипичные шанкры [18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.

Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.

Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.

Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.

Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.

Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.

ствол полового члена и мошонка.
Типичные формы шанкроида
Гангренозный шанкр. Язва распространяется в глубь тканей. Этот тип наиболее опасен, так как шанкр осложняется гангреной, может привести к сильным кровотечениям и возникновению сепсиса из-за расплавления тканей и их некроза.
Импетигинозный. Обширные мягкие язвы покрываются гнойными корочками.
Дифтероидный. В результате попадания в рану бактерий на дне язвы появляется темно-зеленая пленка, похожая на дифтерийный налет.
Воронкообразный. Образуется на шейке полового члена или у женщин на больших половых губах. Язва имеет форму глубокой воронки.

Фагеденическая форма.
Симптомы
С момента заражения и до проявления первых симптомов проходит не более 3 дней, редко признаки возникают спустя несколько месяцев. Характерный симптом мягкого шанкра на начальной стадии — появление единичного красного пятна, которое быстро разрастается и набухает.
Через сутки в центре возникает пузырь с гнойным наполнением. Через 2–3 дня он лопается и формируется язва, которая интенсивно увеличивается в диаметре до 1,5 см. На пятые сутки рана приобретает неровные очертания со рваными краями и покраснением смежных тканей. При близком контакте возникают сильные болевые ощущения. Из раны постоянно сочатся гной и кровь. Максимум через 3 недели прогрессия затормаживается — прекращаются выделения, исчезают воспаление и боль.
Травмированная зона восстанавливается с образованием рубца. Длится процесс заживления около двух месяцев. В более тяжелых случаях на это уходит больше времени.
Дополнительные признаки заболевания, проявляющиеся при осложненной форме шанкра:
- набухание лимфатических узлов, при нажатии ощущается резкая боль;
- повышение температуры тела;
- озноб.
Гангренозная в язвенный разрыв на тканях внедряется анаэробный микроорганизм, стимулирующий трансформирование раны в гангрену.
Патологическая анатомия
В первоначальном воспалительном узелке, снабженном на верхушке пустулкой, замечается между роговым слоем и Мальпигиевой сетью небольшое скопление густо лежащих одна около другой гнойных клеток, которое распространяется вглубь до папиллярного слоя. Прилежащая часть Мальпигиевой сети густо пронизана лейкоцитами, в папиллярном слое под ней замечается обильное скопление плазматических клеток, кровеносные и лимфатические сосуды сильно расширены и окружены плазматическими клетками. Дно язвы образуется густым инфильтратом плазматических клеток, верхний слой которых утратил способность окрашиваться. На периферии тяжи эпидермиса утолщены и оканчиваются заостренным краем. В несколько более старых язвах замечаются на дне многочисленные, расположенные в виде лучей щели, которые отделяются одна от другой столбообразными остатками сохранившейся ткани и заполнены некротической тканью, содержащей много цепочек бактерий. По мере уменьшения вирулентности бактерий щели замыкаются, лежащие между ними выступы соединяются между собой, некротический пояс ограничивается поверхностью и уменьшается в ширину. Если покрытие эпителием замедляется, то грануляционная ткань может грибовидно разрастись над уровнем краев язвы, но большей частью такого разращения не происходит, и после полной очистки дна язвы образуется слегка углубленный рубец.
Гной язвы мягкого шанкра содержит главным образом многоядерные лейкоциты, часто с бледным или распавшимся ядром; часто встречаются также эпителиальные клетки с бледным ядром и вакуолизированной протоплазмой, содержащие бактерии. Кроме того находят бледные, гиалиновые шары, большие одноядерные базофильные клетки, красные кровяные тельца, редко плазматические клетки.
Лимфатические сосуды в инфильтрате доходят почти до дна язвы и даже свободно открываются в нем; этим объясняется легкость, с которой бактерии проникают в лимфатический аппарат.
Гной язвы мягкого шанкра содержит главным образом многоядерные лейкоциты, часто с бледным или распавшимся ядром; часто встречаются также эпителиальные клетки с бледным ядром и вакуолизированной протоплазмой, содержащие бактерии.
Диагностика Шанкроида (мягкого шанкра)
Лабораторная диагностика шанкроида
Исследуют язвенные поражения и гнойное отделяемое вскрывшихся или невскрывшихся лимфатических узлов.
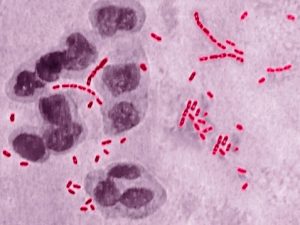
1. При микроскопии окрашенных препаратов видны ряды цепочек грамотрицательных мелких палочек, расположенных в виде «стаи рыб» между лейкоцитами. Такое расположение микроба, его характерная окраска, отсутствие другой флоры говорят о наличии возбудителя шанкроида.
2. В сомнительных случаях можно использовать специальные методы выделения возбудителя с помощью культуры тканей.
3. Иногда проводят аутоинокуляционную пробу: материал, взятый из язвы, вносится в царапину на животе или бедре самого пациента. Сверху пластырем наклеивается часовое стеклышко, позволяющее наблюдать за ходом развития пробы. В течение 1-3 суток развивается типичный шанкроид, в котором могут быть обнаружены его возбудители. В настоящее время аутоинокуляционная проба существенного значения не имеет, так как при подозрении на шанкроид начинают лечение антибиотиками.
4. Современная диагностика шанкроида включает методику полимеразной цепной реакции (ПЦР).Его исходом может быть гангрена головки полового члена вследствие сдавливания тканей кольцом отечной крайней плоти.
Общие сведения
Шанкроид (венерическая язва, мягкий шанкр, третья венерическая болезнь) является бактериальной инфекцией. Впервые описание заболевания в 1887 году сделал русский ученый О. Петерсон, более детальное описание мягкого шанкра принадлежит дерматологам А. Дюкрею и П. Унна (1889-1892 гг.). Широкое распространение инфекция получила в странах Азии, Африки, Латинской Америки; в Европе и США регистрируются завозные случаи. Преимущественно поражаются мужчины, женщины выступают, скорее, как бессимптомные носители. Доказано, что заражение шанкроидом увеличивает риск инфицирования ВИЧ.

Причины шанкроида.
Мягкий шанкр: группы риска, признаки, течение, как лечить, осложнения

Мягкий шанкр относится к венерическим заболеваниям, проявляется появлением болезненных язв на коже и слизистых, увеличением лимфоузлов. Стабильные очаги заболевания привязаны к местности. Болезнь встречается в тёплом влажном климате, преимущественно в юго-восточной Азии, в Африке, в регионах южной и центральной Америки. Венерическая язва передаётся от человека к человеку половым и прямым контактным путём. Чаще носителями становятся женщины, но среди заболевших больше мужчин, особенно любителей экзотического секс-туризма. Риск заражения во время первого полового контакта (без презерватива) с носителем или болеющим – 50%, одинаков у женщин и мужчин.
Возбудители – стрептобациллы Дюкрея (Haemophilus ducreyi). Под микроскопом выглядят как сгруппированные тонкие изогнутые цепочки и располагаются параллельными рядами, напоминая стайки рыб. Устойчивы к холоду, но не переносят нагревания и высушивания: гибнут уже при 40 градусах. Заражение человека происходит через микротравмы слизистых оболочек либо кожи, в месте проникновения стрептобацилл образуется небольшая болезненная язвочка с мягкими дном и краями.
Инкубационный период, от момента заражения до появления симптомов, составляет в среднем от 4 суток до недели. На фоне длительного приёма некоторых антибиотиков скрытый период может достигать 2-3 месяцев. Также есть вероятность молниеносного заболевания, когда симптоматика появляется в течение первых суток после заражения. Причины – ослабленный хроническими болезнями организм, алкогольное опьянение и иммунодефицит.
По статистике 10% больных мягким шанкром одновременно инфицированы трепонемами (возбудителями сифилиса) и генитального герпеса. Доказана связь шанкроида и ВИЧ.
Мягкий шанкр относится к венерическим заболеваниям, проявляется появлением болезненных язв на коже и слизистых, увеличением лимфоузлов.
Как выглядит мягкий шанкр и места локализации
Как проявляется болезнь, мы разобрались. Необходимо знать, где образование может возникнуть. Язвы при сифилисе и других патологиях могут формироваться не только на половых органах, но и:
- на груди;
- на пальцах;
- на лице и на остальных участках тела.
Мягкий шанкр у мужчин и женщин появляется там, куда инфекция попадает случайно. Например, путем грязных рук или при несоблюдении правил гигиены. У медицинских работников зачастую возникают образования на руках при несоблюдении правил безопасности.
Внешний вид шанкроида зависит от места локализации. Как выглядит в том или ином случае мягкий шанкр, можно посмотреть в интернете на тематических форумах в картинках.
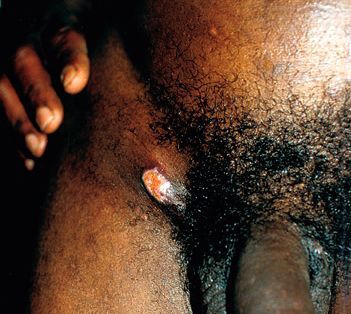
Например, анальный шанкр представляет собой болезненную трещину в зоне ануса.
Причины заболевания
Заболевание имеет инфекционную природу. Возбудитель мягкого шанкра — палочка Haemophilus ducreui. Эта стрептобацилла устойчива к химическим веществам и воздействию низких температур, она погибает при показателях выше 40 °C. Пути инфицирования человека палочкой — это половые контакты с зараженным человеком. Стрептобацилла Haemophilus ducreui может проникнуть в организм во время вагинального, анального и орального секса.
В 50% случаев шанкроид (так часто называют венерическую болезнь) развивается уже после единичного полового контакта с носителем инфекции. Риск заражения возрастает в несколько раз, если на слизистых оболочках половых органов и на коже ротовой полости здорового партнера имеются царапины, ранки, язвочки. Через них возбудитель шанкра легко проникает внутрь.
 У женщин болезнь часто носит скрытый характер, поэтому они, не зная о патологии, продолжают заражать других партнеров. Венерическая инфекция распространена среди проституток, лиц, пользующихся их услугами, и представителей сексуальных меньшинств.
У женщин болезнь часто носит скрытый характер, поэтому они, не зная о патологии, продолжают заражать других партнеров. Венерическая инфекция распространена среди проституток, лиц, пользующихся их услугами, и представителей сексуальных меньшинств.В медицинской практике встречаются единичные случаи бытового заражения мягким шанкром. Они наблюдаются у работников лабораторий и поликлиник при несоблюдении людьми правил безопасности (стрептобацилла из исследуемого материала может проникнуть в организм медработника через ранку на его пальце, если он делает анализ без перчаток).
Вначале образование невелико по размеру 2 3 мм , затем оно начинает увеличиваться вглубь и вширь и достигает в диаметре 1,5 см.
В чем разница твердого и мягкого шанкра
Основное отличие заключается в разных типах возбудителя. Так как твердый шанкр наблюдается при сифилисе, то его возбудитель – бледная трепонема.
Также существуют внешние отличия. Язва при твердом шанкре имеет круглую форму, ее дно блестит, а на ощупь довольно плотное. Еще одним отличительным признаком будет отсутствие около очага поражения воспалительной реакции, а именно покраснения, отечности и болевых ощущений.
Мазок на флору берется с места очага поражения эрозия, язва, патологические выделения или слизистая оболочка органа.
Причины и симптомы
Непосредственной причиной становится проникновение через травмированные участки слизистых или кожи, бактерии стрептобациллы Дюкрея. Это неподвижные палочки, которые связаны между собой в длинные цепочки.
Через общие предметы быта заражение невозможно, случаются варианты носительства, без проявления заболевания, особенно у женщин. Плод в утробе больной матери и во время родов не инфицируется.
Первые признаки мягкого шанкра в виде красного пятна проявляются уже на 3-5день, но сроки могут увеличиваться до 2-4 недель. Внешне оно имеет неровные границы и звездообразные, рваные края. Постепенно место заражения воспаляется, образуется бугорок, который вскрывается с выделением гноя, что объясняет ещё одно название болезни — венерическая язва.
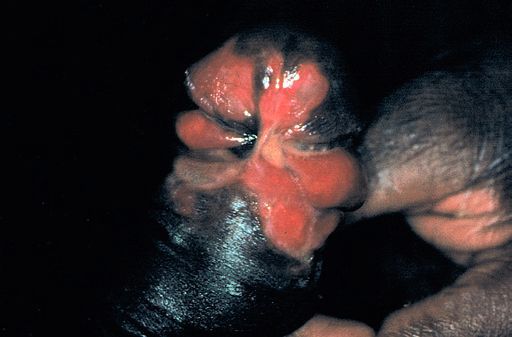
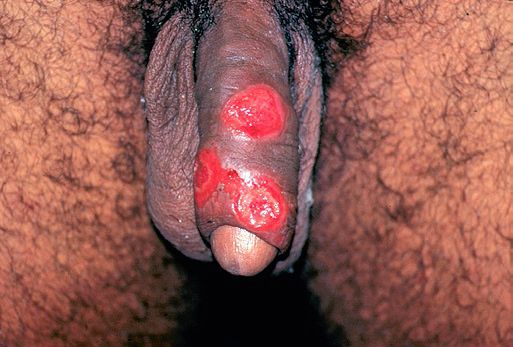
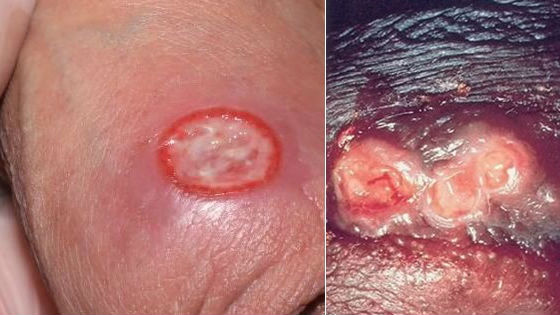
 Так выглядит мягкий шанкр на различных частях тела.
Так выглядит мягкий шанкр на различных частях тела.Гнойники локализуются на половых органах или рядом с ними: на лобке, бедре, у ануса. После орального акта развитие шанкроида возможно во рту или на губах.
В отличие от сифилитического твёрдого шанкра, мягкие разновидности этого венерического образования сильно воспаляются, а при надавливании возникает боль и кровотечение.
Вокруг первого разросшегося шанкра появляются более мелкие. Они растут, лопаются и соединяются воедино, образуя шанкрозный бубон. Через месяц с начала заболевания состояние пациента без лечения резко ухудшается – появляется лихорадка, опухают лимфоузлы, кожа над ними становится красной и болезненной.
При развитии осложнений встречаются фимоз, парафимоз и гангрена полового члена. В тяжёлых случаях лимфатическая система продолжает воспаляться, с дальнейшим прорыванием лимфоузлов и выделением большого количества гноя. Эти процессы способствуют развитию сепсиса, возможен летальный исход.
Эти процессы способствуют развитию сепсиса, возможен летальный исход.
Лечение шанкроида, применяемые антибиотики
При своевременной постановке диагноза и раннем начале лечения от заболевания можно избавиться достаточно легко. Бубоны, формируемые бактерией Haemophilus ducreyi, болезненны на ощупь. Увеличенные паховые лимфатические узлы в итоге могут прорвать поверхности кожи и сформировать открытый абсцесс. После устранения абсцесса на коже образуются заметные рубцы. Пациенты с иммунодефицитом имеют значительно более низкий процент успешного излечения шанкра, к тому же представляют двойную угрозу для окружающих, поскольку являются переносчиками двух видов заболеваний.
Продолжительность лечения шанкроида составляет от нескольких недель до нескольких месяцев. Лечение, как правило, проводится при помощи антибиотиков. Антибиотики не только убивают бактерии, но и уменьшают вероятность образования рубцов на месте язв.
Иногда некоторым пациентам требуется хирургическое вмешательство. Как правило, хирургические методы необходимы для вскрытия и извлечения содержимого нарывов в области лимфатических узлов. Подобное вмешательство позволяет снять отек и уменьшить болевые ощущения, однако рубцы в таком случае появятся обязательно.
В зависимости от географического расположения, соотношение мужчин и женщин, больных шанкроидом, меняется, но колеблется в пределах 1:3. Мужчины чаще страдают от этого заболевания, средний возраст больных составляет 30 лет.
Согласно руководящим принципам CDC, лечение шанкроида антибиотиками заключается в приеме азитромицина 1 г перорально в виде разовой дозы, эритромицина по 500 мг перорально три раза день в течение 7 дней, цефтриаксона по 250 мг внутримышечно единой дозой или ципрофлоксацина по 500 мг перорально два раза в день в течение трех дней. Стрептомицин и цефтриаксон более эффективны для лечения шанкра.
Единоразовая профилактика шанкроида путем приема ципрофлоксацина и азитромицина является наиболее предпочтительным вариантом. При лечении одного партнера необходимо проводить сопутствующее лечение второго. Всех половых партнеров, с которыми у больного были контакты в течение 10-20 дней до появления первых симптомов шанкра, необходимо лечить антибиотиками. Пациентам запрещается вести половую жизнь до полного исчезновения язв и завершения лечения антибиотиками.
Пациентам запрещается вести половую жизнь до полного исчезновения язв и завершения лечения антибиотиками.
Последствия и осложнения мягкого шанкра
Осложнения мягкого шанкра возникают при отсутствии адекватного лечения, в частности, когда патологический процесс переходит на лимфатические узлы и сосуды.
Как правило, если лечения мягкого шанкра не проводится, то спустя 2—3 недели после заражения лимфатические узлы в паху или на внутренней поверхности бедра увеличиваются. Образуется так называемый регионарный лимфаденит или бубон – воспаление лимфатических узлов.
Впрочем, отсутствие лечения — не единственная причина для появления бубона. Оно может быть вызвано также раздражающей местной терапией, развитием фимоза, физическими перегрузками.
При регионарном лимфадените воспаленные лимфатические узлы спаиваются между собой и с кожей, размягчаются и вскрываются с образованием язвы. Такая язва заживает долго (как правило, не меньше месяца) и болезненно, образуя рубец, при этом у больного может повыситься температура, появиться озноб, самочувствие ощутимо ухудшается, появляется слабость.
Исход лимфаденита может быть различным. Бубон может разрешиться постепенно или вскрыться сразу. При вскрытии бубона выделяется больше количество густого гноя, не содержащего стрептобацилл . Через 3—4 недели на месте вскрывшегося бубона формируется рубец. У других больных бубон вскрывается, но так как в отделяемом при этом гное содержатся стрептобациллы, через 2—3 недели он превращается в типичную язву мягкого шанкра, в этом случае заживление с образованием рубца продолжается более месяца. Такой тип бубона носит название мягкошанкерного, шанкрозного или вирулентного бубона.
Наименование услуги Стоимость Спец цена* Прием первичный врача-дерматовенеролога , лечебно-диагностический, амбулаторный 1 800 руб. 1 000 руб. Прием первичный врача-дерматовенеролога К.М.Н., лечебно-диагностический, амбулаторный 2 100 руб. Обобщение результатов обследования и составление индивидуальной программы лечения 2 степень сложности 1 000 руб. Дезинфекция кожи и обработка специфическими средствами /1 сеанс 270 руб. Удаление кондилом на слизистой / за одну зону 0,1см*0,1 см.или (1мм.х1мм.), за 1 поле. 1 000 руб. Дерматоскопия 800 руб. Смотреть весь прайс-лист Записаться * На специальные цены не действуют дополнительные акции и карты привилегий. Другое осложнение мягкого шанкра — лимфангиит – появляется, как правило, на спинке полового члена у мужчин и на наружной поверхности половых губ и лобке у женщин. Лимфатический сосуд при лимфангиите неравномерно утолщен и имеет вид шнура, кожа над ним сильно отекает, становится болезненной и приобретает ярко-красный цвет. Кроме того, могут развиваться бубонули (шанкры Нисбета) – воспалительные узлы, которые также нагнаиваются, а затем, вскрываясь, образуют на своем месте язвы.
Как лимфаденит, так и лимфангиит относятся к специфическим осложнениям шанкроида, потому что вызываются проникновением в лимфатические пути именно стрептобацилл, вызывающих мягкий шанкр.
Если из-за осложнений мягкого шанкра происходит отек крайней плоти, то может развиться фимоз — удлинение и сужение крайней плоти. При этом головку полового члена обнажить не удается, а скапливающийся под крайней плотью гной выделяется через узкое отверстие. В гнойном отделяемом во время лабораторных исследований обнаруживаются стрептобациллы. Кроме того, на головке полового члена могут возникнуть и язвы мягкого шанкра — чаще всего это происходит при аутоинфицировании.
Если же отекает крайняя плоть, находящаяся за обнаженной головкой полового члена, возможно развитие парафимоза, исходом которого может быть гангрена головки полового члена, вызванная сдавливанием тканей кольцом отечной крайней плоти. Как фимоз, так и парафимоз в большинстве случаев требуют хирургического лечения.
Для того чтобы не допустить столь тяжелых осложнений, достаточно вовремя обратиться к врачу-венерологу и выполнять все его указания, связанные с лечением мягкого шанкра. Вы всегда можете обратиться за помощью к венерологам нашего медицинского центра «Евромедпрестиж».
Напомним, что в подавляющем большинстве случаев мягкий шанкр легко и успешно излечивается, особенно если не доводить дело до возникновения осложнений.
Как лимфаденит, так и лимфангиит относятся к специфическим осложнениям шанкроида, потому что вызываются проникновением в лимфатические пути именно стрептобацилл, вызывающих мягкий шанкр.
Лечение мягкого шанкра

Так как природа происхождения мягкого шанкра инфекционная, то в основу лечения входят антибактериальные препараты. Курс и дозировки прописывает врач-венеролог. Обычно назначают антибиотики пенициллинового типа действия. В случае смешанной формы шанкроида результативны бактерицидные лекарственные средства — аминогликозиды. Продолжительность терапии варьируется от 7 до 10 дней. Не менее эффективны сульфаниламидные препараты со стандартным курсом 12–14 дней.
На начальном этапе мягкий шанкр излечивается за 2 недели, если нет никаких сопутствующих осложнений. В запущенных случаях потребуется хирургическое вмешательство.
Наряду с внутренним приемом лекарственных средств прибегают к местной терапии:
- каждый день принимают теплые ванночки с марганцевым раствором,
- язвы обрабатывают присыпками и антибактериальными мазями.
Больному назначается особая диета, направленная на усиления иммунитета. В рацион включаются продукты, насыщенные витаминам. Дополнительно пропиваются витаминно-минеральные комплексы и травяные иммуностимуляторы (лимонник, эхинацея).
Одновременно с прописанной лекарственной терапией приветствуется использование народных средств. Помогает обмывание язв борным раствором. После этого ранки просушивают ватой и опудривают ксероформом. Привязывают сверху ватный тампон. Повязку заменяют каждые 1–2 дня.
Во время прохождения лечебного курса под запретом половая жизнь и прием алкоголя. Пациент обязан находиться под наблюдением венеролога на протяжении года после выздоровления и каждый месяц проходить необходимое обследование. Рекомендуется пройти лабораторную диагностику и всем половым партнерам инфицированного человека с проведением ряда профилактических мероприятий. Это важно сделать даже при отсутствии явных симптомов болезни.
Больному назначается особая диета, направленная на усиления иммунитета.
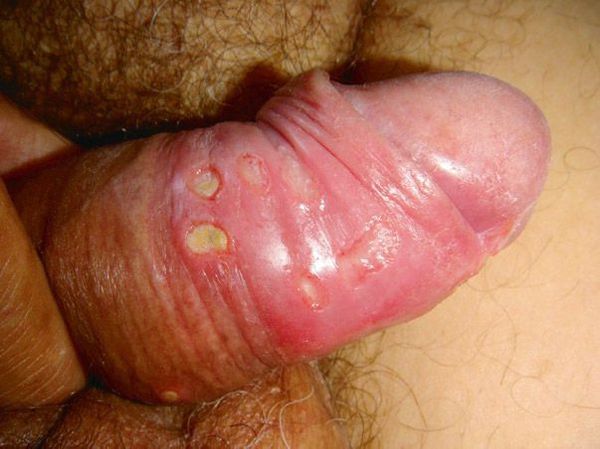
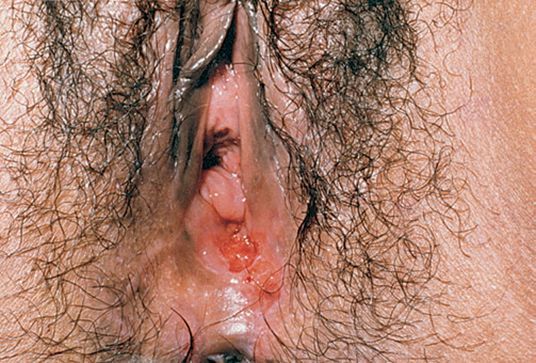
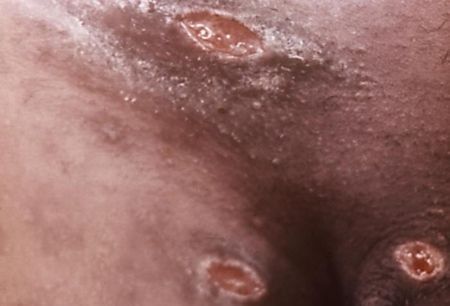
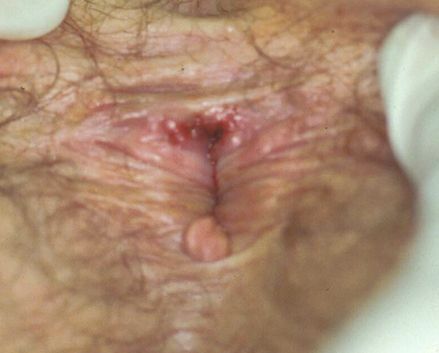


 У женщин болезнь часто носит скрытый характер, поэтому они, не зная о патологии, продолжают заражать других партнеров. Венерическая инфекция распространена среди проституток, лиц, пользующихся их услугами, и представителей сексуальных меньшинств.
У женщин болезнь часто носит скрытый характер, поэтому они, не зная о патологии, продолжают заражать других партнеров. Венерическая инфекция распространена среди проституток, лиц, пользующихся их услугами, и представителей сексуальных меньшинств. Так выглядит мягкий шанкр на различных частях тела.
Так выглядит мягкий шанкр на различных частях тела.





