Классификация остеоартроза
По патогенетическим вариантам различают первичный (идиопатический) остеоартроз и вторичный остеоартроз, развитие которого связано с дисплазией, гипермобильностью суставов, нарушением осанки, травмами, инфекционными и неинфекционными заболеваниями суставов и др.
В зависимости от клинической формы остеоартроза различают:
- полиостеоартроз — когда поражается более 3-х суставов, встречается с наличием узелков, и безузелковый;
- олигоостеоартроз — поражается не более 2-х суставов;
- моноартроз — поражается 1 сустав;
- сочетание остеоартроза и остеохондроза позвонков — спондилоартроза.
В зависимости от анатомической локализации различают:
- Остеоартроз межфаланговых суставов (с наличием узелков Гебердена или Бушара);
- Остеоартроз тазобедренного сустава — коксартроз;
- Остеоартроз коленного сустава — гонартроз;
- Остеоартроз плечевого сустава — омартроз;
- Остеоартроз других суставов.
В зависимости от рентгенологической картины выделяют следующие стадии остеоартроза:
- Рентгенологические признаки остеоартроза отсутствуют;
- Наличие кистовидной перестройки костной ткани, субхондральный остеосклероз линейной формы, формирование небольших краевых остеофитов;
- Наличие рентгенологической симптоматики указанной для I стадии + более выраженные явления субхондрального остеосклероза + более выраженное сужение суставной щели;
- Выраженный субхондральный остеосклероз, краевые остеофиты больших размеров, суставная щель сужена значительно;
- Еще более выражены крупные остеофиты, суставная щель идентифицируется с трудом, кости, образующие сустав резко деформированы, уплотнены.
В зависимости от наличия воспаления сустава — синовита, остеоартроз встречается:
- С явлениями синовита;
- Без явлений синовита.
В зависимости от функционального состояния выделяют:
- Временное ограничение трудоспособности — ФН 1;
- Утрата трудоспособности — ФН 2;
- Необходимость в уходе за больным — ФН 3.
Наличие кистовидной перестройки костной ткани, субхондральный остеосклероз линейной формы, формирование небольших краевых остеофитов;.
Деформирующий остеоартроз
Деформирующий остеоартроз — хроническое дегенеративное заболевание суставов, в основе которого лежит первоначальная дегенерация суставного хряща с очередным изменением костных суставных поверхностей, развитием краевых остеофитов, что приводит к деформации суставов. Заболевание широко распространено среди населения, особенно часто болеют женщины в возрасте 40—60 лет, главным образом, в период менопаузы.
Основывается на проведении рентгенологического исследования суставов, биопатов синовиальной оболочки и синовиальной жидкости и общего анализа крови.
Рабочая классификация остеоартроза
I. Идиопатический (первичный)
1. Моноостеоартроз (поражение одного сустава)
2. Олигоостеоартроз (поражение двух и более суставов, но не более двух групп суставов)
3. Полиостеоартроз (поражение трех групп суставов и более)
1. Коленного сустава:
- остеоартроз медиальной части тибиофеморального отдела
- остеоартроз латеральной части тибиофеморального отдела
- остеоартрозпателлофеморального отдела
2. Тазобедренного сустава
- эксцентрический (верхний)
- концентрический (аксиальный, медиальный)
- диффузный (coxaesenilis)
- узелки Гебердена и Бушара (узелковая форма)
- эрозивныйостеоартроз межфаланговых суставов (безузелковая форма)
- остеоартроз запястно-пястного сустава I пальца кисти
- остеоартроз других суставов кистей
- апофизарных суставов
- halluxvalgus
- halluxrigidus
- остеоартроз других суставов стопы
6. Других локализаций
Рентгенологическая стадия (PC)* (noKellgren J.H. и Lawrence J.S.)
0, I, II, III, IV Функциональная способность больного
1. Трудоспособность временно ограничена (ФН-1)
2. Трудоспособность утрачена (ФН-2)
3. Нуждается в постороннем уходе (ФН-3)
* Для ОА коленных, тазобедренных суставов и суставов кистей обязательно указание PC
Существует несколько рентгенологических классификаций данного заболевания. Классификация Косинской Натальи Сергеевны предполагает разделение остеоартроза по стадиям, каждая из которых зависит от степени поражения сустава, выявляемой рентгенологическим способом, однако полной картины соответствия между рентгенологически выявленным поражением и патоморфологией и клиникой она не дает.
I стадия – характеризуется главным образом краевыми костными разрастаниями при незначительном сужении суставной щели
II стадия – суставная щель сужена более отчетливо, возникает субхондральный остеосклероз
III стадия – резкое сужение суставной щели сопровождается уплощением суставных поверхностей и развитием кистовидных образований.
Рентгенологическая классификация стадий гонартроза по Келгрену, Лоуренсу. Эта классификация была рекомендована совместным Пленумом ревматологов и ортопедов, который проходил в 2003 г., для использования в практической работе. Она в полной мере соответствует традиционно используемой четырехстадийной морфологической классификации, отражающей различные проявления патологического процесса в суставном хряще – от начальных изменений до полной его потери и изменений в субхондральной кости.
I стадия – кистевидная перестройка костной структуры, линейный остеосклероз в субхондральной части, появление маленьких краевых остеофитов
II стадия – кроме признаков первой стадии наблюдаются более выраженный остеосклероз и сужение суставной щели
III стадия – выраженный субхондральный остеосклероз, большие краевые остеофиты, значительное сужение суставной щели
IV стадия – выявляются грубые, массивные остеофиты, суставная щель прослеживается с трудом, эпифизы костей, образующих сустав, деформированы
Классификация Ларсена предусматривает собой выраженность выявления суставной щели на снимке и степень ее ремодуляции (перестройки относительно исходной структуры): Выделяют 6 степеней остеоартроза.
Клиника и диагностика.
Боль, ведущий фактор на первой стадии заболевания, возникает в суставе при нагрузке и проходит в покое. Продолжительное время процесс протекает скрытно или с незначительными клиническими проявлениями. Пальпация области сустава, обычно, безболезненна, неприятные ощущения вызывает исследование только в случаях реактивного воспаления. Подвижность в суставе не ограничена, но иногда снижается объем движений, имеющих наименьшую амплитуду у здорового человека. Даже на этой стадии больной щадит пораженный сустав, следствием чего является развитие легкой атрофии околосуставных мышц. Функция сустава почти не страдает, хотя иногда мешает активной деятельности лицам физического труда.
На рентгенограммах определяется незначительное сужение и неравномерность суставной щели, появление краевых костных разрастаний преимущественно вокруг сустава. Нередко определяется подчеркнутость контуров замыкательных пластинок, но формы сочленяющихся поверхностей на этой стадии практически не изменены.
Во второй стадии заболевания структурные изменения становятся более яркими. Гистологическое исследование показывает наличие разволокнений и деструкции хряща в первую очередь в нагружаемых областях. Обнаруживаются многоклеточные скопления по краю узур и трещин и обширные участки, не содержащие клеток в ненагружаемых областях. Прогрессирует разволокнение матрикса в промежуточной и глубокой зоне с уменьшением содержания и нарушением организации хондроитинсульфатов и кератансульфатов в матриксе хряща. Формируются остеофиты и наблюдается склероз субхондральной кости с разрастанием соединительной ткани и хондроида в межтрабекулярных пространствах, фиброзом и хондроматозом капсулы сустава.
Клиническая картина при этой стадии более яркая. Боль становится постоянной, уменьшаясь в покое, но полностью, как правило, не проходит. Пальпация вызывает болезненные ощущения не только в проекции суставной щели, но и в параартикулярных зонах. Подвижность в суставе ограничивается, хотя и сохраняется в объеме, достаточном для самообслуживания. В суставе могут развиваться контрактуры, имеющие в основном экстрасуставной характер. Появляется выраженная атрофия мышц, осуществляющих движения в больном суставе.
Рентгенологически определяется значительное сужение суставной щели (более чем наполовину посравнению со здоровым суставом) и ее неравномерность. Последнее связано с разрушением хрящевого покрова в наиболее нагружаемых участках, гденаблюдается склероз замыкательных пластин под участками деструкции хрящаи появление очагов остеосклероза и остеопороза в прилежащей костной ткани.Обнаруживаются также значительные краевые костные разрастания. Происходит изменение формы сочленяющихся поверхностей, хотя на этой стадии заболевания оно выражено умеренно.
При третьей стадии заболевания клинические проявления обусловлены не только выраженными интра- и экстраартикулярными изменениями, но и общими нарушениями организма, являющимися ответом на хронический стресс, вызванный заболеванием.
Структурные изменения в суставе на этой стадии значительно выражены. При этом происходит разрушение суставного хряща на большом протяжении собнажением субхондральной кости. Отдельные межтрабекулярные пространства,открытые в полость сустава, содержат детрит.Формируются кистозные полости в субхондральной кости.Образуются крупные остеофиты в области краев суставных поверхностей. Происходит деструкция внутрисуставных связок,фиброз и хондроматоз синовиальной оболочки и капсулы сустава.Нарушается содержание пространственной макромолекулярной организациигликозаминогликанов и коллагенов.
В составе синовиальной жидкости увеличивается количество протеогликанов, кератансульфатов, а также других факторов воспаления.
Клинические картина складывается из постоянной сильной боли, интенсивность которой возрастает при движениях. Пальпация сустава и околосуставной области резко болезненна, а подвижность в суставе резко ограничена, сохраняясь в незначительном объеме только в одной плоскости (менее половины амплитуды движений в здоровом суставе). Развиваются стойкие контрактуры, которые являются преимущественно следствием интрасуставных изменений. Выражены экстрасуставные изменения, а также атрофия околосуставных мышц.
Рентгенологическое исследование выявляет резкое сужение суставной щели за счет выраженного, а нередко и полного разрушения суставного хряща, менисков и дегенерации внутрисуставных связок. Суставные поверхности и окружающие их костные краевые разрастания могу соприкасаться в наиболее нагружаемых местах, а иногда и на всем протяжении. Изменяется форма суставных поверхностей. Нередко обнаруживаются и самостоятельные костные образования, возникшие путем оссификации отдельных участков суставной капсулы и параартикулярных мягких тканей. Обнаруживается выраженный склероз сочленяющихся костей в наиболее нагружаемых местах, часто выявляются кистевидные полости.
Для уточнения характера патологии используют также ряд других инструментальных методов исследования: термографию, ультрасонографию (ультразвуковое исследование с регистрацией изображения структур), артрографию, томографию, МРТ, радионуклидное исследование, артроскопию. Для определения характера двигательных нарушений используют биомеханические (например, подографию) и электрофизиологические методы исследования.
Лечение патологии суставов – одна из актуальных проблем сегодняшнего дня и, по всей вероятности, будет занимать лидирующие позиции в будущем. Решением этой проблемы занимаются ортопеды, ревматологи и терапевты. Контрольный уровень, к которому стремится специалист:
· благоприятные субъективные ощущения пациента;
· адекватный объем движений в суставе;
· полноценная физическая функция;
Поскольку поводом для обращения больного к врачу чаще всего является боль, то на первом месте стоят нестероидные противовоспалительные препараты, назначаемые для снятия боли и воспаления. Известно, что широко назначаемые нестероидные противовоспалительные препараты Ортофен, Диклофенак, Вольтарен, Кетонал, Кетопрофен и другие.могут оказывать разнонаправленные действия на суставной хрящ. Такие препараты, как индометацин нарушают структуру гликозаминогликанов и коллагена. Предпочтительно использовать препараты нового поколения ЦОГ-2-ингибиторы – месулид, мовалис, целебрекс, аркоксиа которые не нарушают физиологически необходимую циклооксигеназу-1, селективны для циклооксигеназы-2 и не нарушают метаболизм суставного хряща. Нестероидные препараты также могут применяться в виде мазей или гелей, наносимых на кожу. Применение НПВС внутрь должно происходить только под контролем лечащего врача.
Лечебная тактика остеоартроза базируется на учете не только стадийности заболевания, но и фазности развития процесса. Консервативное лечение остеоартроза может быть эффективным только на I, II и начальной III стадиях (по 4-стадийной классификации). Н. Kellgren, J. S. Lawrence). Эти стадии могут включать разные фазы – острой и хронической боли, фазу ремиссии. В фазе острой боли, когда остеоартроз может быть осложнен синовитом, используем внутрисуставное введение дипроспана, нестероидные противовоспалительные препараты для снятия боли и воспаления, миорелаксанты и препараты, коррегирующие симптоматические нарушения, обусловленные венозной недостаточностью. Наряду с основными вышеперечисленными препаратами, перечень препаратов на этой стадии может быть значительно расширен за счет использования препаратов системного действия – энзимотерапии. Для улучшения общего состояния организма могут быть рекомендованы антиоксиданты, витамины, микроэлементы. При необходимости назначают транквилизаторы и седативные средства. В фазе хронической боли, по-прежнему, назначаем селективные нестероидные противовоспалительные препараты, миорелаксанты. Если в фазе острой боли назначали препараты, коррегирующие венозную недостаточность, то на этой стадии назначают препараты, улучшающие кровообращение. На этой фазе целесообразно проводить лечение препаратами с хондромодулирующим эффектом.Препараты — хондропротекторы (хондроитин сульфат и глюкозамин) применяют в виде курсового лечения внутрь Структум, Дона, Терафлекс, и др., внутримышечно, внутрисуставно в I и II стадии заболевания. Для внутримышечного введения назначают стекловидное тело, Румалон, Мукасат, Хондролон, Цель-Т, Алфлутоп и др. В зависимости от ситуаций может быть необходима ортопедическая поддержка. Применение препаратов гиалуроновой кислоты. На российском рынке есть большой выбр этих препаратов – синвиск, ферматрон, остенил, синохром, дьюралан, гиалган. Может быть продолжено лечение препаратами улучшающими общее состояние организма. В фазе ремиссии также необходимо продолжать медикаментозное лечение, которое должно включать препараты с хондромоделирующим эффектом, а при наличии у пациентов проявлений остеопороза – препараты, которые улучшают качество костной ткани (кальций-Д3-Никомед, миакальцик, остеогенон). В связи с тем, что при остеоартрозе наблюдаются дистрофические процессы в параартикулярных тканях, присоединяются другие суставы, а при длительно существующем или тяжелом поражении суставов страдает весь организм, консервативные мероприятия должны быть направлены на нормализацию этих нарушений. Поэтому, кроме сочетанной медикаментозной терапии, широко используется методика постизометрической релаксации, массаж, ЛФК, физиотерапевтические процедуры,бальнеотерапия, курортолечение.
Оперативное лечение
В хирургическом лечении остеоартроза можно выделить три основных направления – воздействие на элементы сустава (хрящ, синовиальную оболочку, мениски и т.д.), изменение осевой нагрузки на элементы сустава при помощи коррегирующих операций на кости, замена сустава. На начальных стадиях заболевания в зависимости от причин, наиболее часто используются методы воздействия на элементы сустава. К ним относятся операции:
Формируются кистозные полости в субхондральной кости.
Диагностика
Диагностические критерии ОА. Для постановки диагноза ОА ревматолог или ортопед- травматолог должен использовать критерии Американской коллегии ревматологов ( по Altmanet al.,1991). Необходимо собрать сведения о сопутствующей патологии, предшествующей терапии, наличие вредных привычек.
Жалобы и анамнез:
Ведущий клинический признак остеоартроза – боль в области пораженного сустава (суставов). Усиление боли в положении стоя или при нагрузке. Утренняя скованность длится менее 30 минут, присоединение воспалительного компонента приводит к удлинению утренней скованности.
Физикальное обследование:
Крепитация – характерный симптом для остеоартроза, проявляющийся хрустом, треском или скрипом в суставах при движении, возникающий вследствие нарушения конгруэнтности суставных поверхностей, ограничения подвижности в суставе или блокады «суставной мышью» (фрагментом суставного хряща, свободно лежащего в суставной полости). Увеличение объема суставов чаще происходит за счет пролиферативных изменений (остеофиты), но может быть следствием отека околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов. Выраженная припухлость и локальное повышение температуры над суставами возникают редко, но могут появляться при развитии вторичного синовиита. В отличие от воспалительных заболеваний суставов, внесуставные проявления при остеоартрозе не наблюдают.
Лабораторные исследования: При первичном (идиопатическом) остеоартрозе обнаружение патологических изменений стандартных лабораторных показателей в целом не характерно. Следует иметь ввиду, что у больных пожилого возраста (большинство больных остеоартрозом) небольшое увеличение СОЭ и титров ревматоидного фактора может быть связана с возрастом и не является основанием для исключения диагноза остеоартроза. При исследовании синовиальной жидкости выявляют ее незначительное помутнение, повышение вязкости, количество лейкоцитов менее 2000 в 1 мм3 , нейтрофилов менее 25%.
Инструментальные исследования: рентгенологическое исследование суставов – для подтверждения диагноза ОА, стадии и оценки прогрессирования дегенеративных изменений в суставах; стадию заболевания определяют преимущественно по классификации KellgrenLawrence. Новые инструментальные методы (спектроскопия ядерно- магнитного резонанса, КТ, остеоцинтиграфия, УЗИ суставов) применяют для изучения характера поражения всех составляющих сустава, но не для оценки эффективности лечения.
Показания для консультации специалистов:
· При поражении межпозвонковых суставов – невропатолога
· Для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза (множественная миелома, опухоли простаты, гипернефрома и т.д.) – онколога.
Дифференциальный диагноз: Диагностика OA с учётом диагностических критериев трудностей не вызывает. Тем не менее каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения OA.
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
Общеклинические тесты: общий анализ крови, общий анализ мочи.
Биохимические тесты: активность печеночных ферментов (АЛТ, АСТ), содержания креатинина, общего белка, глюкозы.
Перечень дополнительных диагностических мероприятий:
1. Пункция сустава, исследование синовиальной жидкости
2. Консультация невропатолога
3. ФГДС
4. УЗИ ОБП и почек
5. Рентгенография вовлеченных суставов
6. МРТ суставов – при подозрении на травматическое повреждение
7. Денситометрия (по показаниям)
Необходимый объем обследований перед плановой госпитализацией:
– ОАК
– Биохимический анализ крови (креатинин, АЛТ, АСТ, общий и прямой билирубин, общий холестерин, глюкоза, мочевая кислота, СРБ, РФ)
– Микрореакция
– ОАМ
– Ревматоидный фактор (IgM, IgG, IgA)
– Определение антител IgG к двухцепочной ДНК (Anti-dsDNA)
– Определение IgG антител к циклическому цитруллинсодержащему пептиду (anti-CCP)
– РИФ/ПЦР на ИППП (хламидии, гонорею, трихомонады), при положительном результате требуется предварительная санация очага инфекции до госпитализации
– Флюорография
– ЭКГ
– Рентгенография вовлеченных суставов, рентгенография кистей при первичном установлении диагноза
– ФГДС
– Осмотр гинеколога/уролога
– Консультация травматолога-ортопеда (при ОА 3-4 стад).
Перечень основных диагностических мероприятий в стационаре
– СРБ, РФ, фибриноген, белковые фракции, креатинин, триглицериды, липопротеиды, АЛТ, АСТ
– R-графия коленных суставов
– УЗИ коленных суставов
Перечень дополнительных диагностических мероприятий в стационаре
– R-графия других суставов – по показаниям
– Анализ синовиальной жидкости
Ингибитор интерлейкина 1 диацереин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА.
Диагностика остеоартроза
Остеоартроз суставов выявляют с помощью следующих исследований:
- рентген-диагностика;
- УЗИ суставов;
- МРТ суставов;
- анализы крови: общий и биохимический;
- диагностика синовиальной жидкости.

Незаменима для профилактики и лечения поражений сустава плеча.
Деформирующий артроз: виды и лечение заболевания суставов
Артроз (на латинском — Arthrosis) суставов представляет собой дистрофическое сложное хроническое заболевание, связанное с разрушением внутрисуставных хрящевых тканей. Болезнь проявляется в виде утренней скованности, болевых синдромов и ограничения подвижности. Постепенно симптоматика прогрессирует, но скорость развития артроза бывает различной. Для установления диагноза проводят клинический осмотр, рентгенографию и делают заключение на основе расшифровки снимков.
Здоровый хрящ имеет гладкую эластичную оболочку, которая покрывает не только костный элемент суставной головки, но и внутреннюю впадину.
Причины
По современным представлениям остеоартроз возникает как взаимодействие окружающей среды и генетических факторов. Болезнь имеет мультифакторный патогенез со многими признанными факторами риска.
Остеоартроз (ОА) – самое распространенное заболевание суставов, на долю которого приходится около 60-70% всех ревматических заболеваний. Этим заболеванием страдают до 10-12% населения всех возрастов, а с увеличением возраста частота ОА растет. ОА поражает почти одинаково как мужчин, так и женщин, несколько чаще встречаясь у мужчин до 45 лет, а у женщин – после 55 лет. Однако ОА дистальных межфаланговых суставов, главным проявлением которого служат узелки Гебердена, среди женщин встречается почти в 10 раз чаще.
Ранее господствовали представления о том, что ОА – это болезнь пожилого и старческого возраста. В настоящее время эти представления полностью пересмотрены.
В зависимости от того, какие факторы преобладают, ОА традиционно подразделяют на первичный и вторичный. Под первичным (структурным) понимают ОА, развившийся в здоровом до этого суставе. Под вторичным понимают ОА, который возникает на фоне уже дегенеративно измененного хряща в результате различных причин – врожденной или приобретенной эпифизарной дисплазии, однократной травмы или хронической микротравматизации сустава, асептического некроза, эндокринных, метаболических нарушений, заболеваний крови, перенесенных артритов, инфекционных болезней. Такое деление в определенной степени условное, поскольку встречаются и смешанные формы.
Большое значение сейчас придается наследственности. В частности, при семейном ОА обнаружена мутация гена, кодирующего проколлаген типа II. Считается, что наследование у женщин происходит по аутосомно-доминантным, а у мужчин по аутосомно-рецессивным причинам. Так, узелки Гебердена встречаются в 2 раза чаще у матерей и в 3 раза чаще у сестер больного ОА.
Основной причиной ОА является несоответствие между механической нагрузкой, приходящейся на суставную поверхность хряща, и его возможностями сопротивляться этой нагрузке, в результате чего возникает дегенерация и деструкция хряща. Этому способствует тяжелая физическая нагрузка с стереотипными движениями, часто повторяющиеся (суставы позвоночника у грузчиков); чрезмерное занятие спортом (ОА коленного сустава у футболистов); выраженное ожирение, нарушение нормальной конгруэнтности суставных поверхностей здорового хряща (неравномерное распределение нагрузки по его поверхности при плоскостопии, сколиозе, кифозе, гиперлордозе т.п.).
В основе ОА, как системного дегенеративно-дистрофического заболевания суставов и околосуставных тканей, лежит различное сочетание целого ряда внешних и внутренних факторов.
, присоединение воспалительного компонента продлевает ее крепитация во время движения в суставе; ограничение активных и пассивных движений в суставе, атрофия окружающих мышц; постепенные деформации конечностей варусная деформация коленных суставов, квадратная кисть, узелки Гебердена и Бушара соответствии в дистальных и проксимальных межфаланговых суставах кистей.
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный. Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
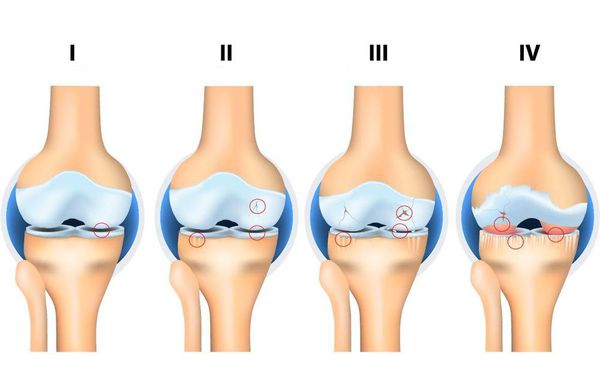
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
2 стадия: сопровождается «запуском» механизма разрушения твердых структур сустава, образуются краевые твердые образования (экзостозы, остеофиты). Умеренные жалобы на изменения в объеме движений.
3 стадия: сопровождается сужением суставного просвета, выраженным разрушением нагружаемой поверхности с образованием костно-хрящевых дефектов, выраженным ограничением движений, постоянным чувством «хруста» при движении, начальными изменениями оси конечности.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Как писал выдающийся русский хирург Н.
Патогенез остеоартроза
Развитие болезни можно представить в виде поочередных конфигураций:
- Перегрузка на сустав.
- Нарушение адаптации хряща (один из видов соединительной ткани, отличается плотным, упругим межклеточным веществом, образующим вокруг клеток-хондроцитов и групп их особые оболочки, капсулы).
- Возникновение в синовиальной воды веществ, стимулирующих воспаление.
- Еще большее разрушение хряща и появление тромбов в питающих сосудах.
- Развитие ишемии тканей (кислородного голодания).
- Патологические конфигурации хряща: поверхность становится шероховатой.
- Хрящ перестает работать как амортизатор, костная ткань уплотняется.
- По краям разрастается хрящ и равномерно начинает окостеневать.
- Возникают остеофиты.
- Обломки хряща, клеточки иммунитета в суставе приводят к появлению синовита.
- Утежеляется отек, боли. Ишемия тканей наращивается.
- Твердые конфигурации в структуре сустава, нарушение функции.
локтевого и плечевого сустава;.
Операция при остеоартрозе проводится бесплатно в рамках ВМП
Кисты обычно расположены по оси наибольшей нагрузки.
Остеоартроз: симптомы и лечение деформирующего артроза
Проблема довольно широка в мире. По последним статистическим данным, с диагнозом «остеоартроз» живут около 10% населения планеты.
В зоне риска оказываются представительницы слабого пола в возрастном промежутке с 45 до 55 лет, а после 60 болезнь диагностируется у большинства людей.
Остеоартроз симптомы и лечение деформирующего артроза.
Причины и факторы риска
Начинается заболевание с разрушения хрящевой прослойки. Со временем деструктивно- дегенеративные процессы захватывают кости и мышцы, а также синовиальную оболочку. Артроз может быть инфекционным и даже передаваться по наследству.
У пожилых людей часто диагностируют возрастной артроз, что связано с изменениями, которые происходят в суставной ткани. Это первичный или идиопатический артроз. Другая форма заболевания развивается у детей, подростков и взрослых. Она является осложнением патологических процессов. Основными причинами ее возникновения являются:

- врожденная недоразвитость суставов;
- механические повреждения костного аппарата, к которым относятся переломы, ушибы, вывихи, разрывы и растяжки связок;
- воспалительные неспецифические процессы;
- нарушение обмена веществ, что приводит к деформации;
- эндокринные патологии;
- аутоиммунные заболевания;
- специфические патологии;
- заболевания, которые приводят к слабости связочного аппарата и к чрезмерной подвижности суставов;
- гемофилия: возникновение артроза на фоне частых кровоизлияний в области суставов.
Согласно статистике, артрозом какой-либо формы болеют около 12% населения.
Кроме всех перечисленных факторов, на возникновение этого заболевания и развитие патологии могут повлиять и нижеследующие:

- избыточный вес;
- слишком большая нагрузка на крупные суставы;
- нарушение гормонального баланса;
- наследственная предрасположенность;
- хирургические операции на суставах;
- вредные привычки;
- бесконтрольный прием лекарственных препаратов;
- длительное воздействие токсических веществ.
Определив признаки заболевания, очень важно пройти обследование. Запущенная болезнь может привести к развитию различных патологий.
В последнее время часто появляются данные о возможности сочетания острых лейкозов, ревматоидного артрита и гематологических злокачественных заболеваний (лимфома, миелодиспластического синдром и др). Это требует знания клинических проявлений заболеваний и методов их ранней диагностики.
наследственная предрасположенность;.
Стадии остеоартроза
По рентгенологическим признакам выделяют 3 стадии деформирующего артроза.
I стадия характеризуется небольшими краевыми костными разрастаниями, островками оссификации хряща и сужением суставной щели по сравнению со здоровой.
II стадия характеризуется значительными краевыми костными разрастаниями, сужением суставной щели, субхондральным склерозом замыкающей пластинки сустава.
III стадия характеризуется почти полным исчезновением суставной щели, расширением суставных поверхностей за счет обширных краевых костных разрастаний, деформацией сустава, склерозированием суставных поверхностей, нередко их фрагментацией и субхондральным очаговым некрозом в виде кистозных просветлений или полостей.
Течение деформирующего артроза длительное, хроническое, прогрессирующее. Оно характеризуется обострением процесса и периодом ремиссии.
II стадия характеризуется значительными краевыми костны ми разрастаниями, сужением суставной щели, субхондральным склерозом замыкающей пластинки сустава.
Причины
По современным представлениям остеоартроз возникает как взаимодействие окружающей среды и генетических факторов. Болезнь имеет мультифакторный патогенез со многими признанными факторами риска.
Остеоартроз (ОА) – самое распространенное заболевание суставов, на долю которого приходится около 60-70% всех ревматических заболеваний. Этим заболеванием страдают до 10-12% населения всех возрастов, а с увеличением возраста частота ОА растет. ОА поражает почти одинаково как мужчин, так и женщин, несколько чаще встречаясь у мужчин до 45 лет, а у женщин – после 55 лет. Однако ОА дистальных межфаланговых суставов, главным проявлением которого служат узелки Гебердена, среди женщин встречается почти в 10 раз чаще.
Ранее господствовали представления о том, что ОА – это болезнь пожилого и старческого возраста. В настоящее время эти представления полностью пересмотрены.
В зависимости от того, какие факторы преобладают, ОА традиционно подразделяют на первичный и вторичный. Под первичным (структурным) понимают ОА, развившийся в здоровом до этого суставе. Под вторичным понимают ОА, который возникает на фоне уже дегенеративно измененного хряща в результате различных причин – врожденной или приобретенной эпифизарной дисплазии, однократной травмы или хронической микротравматизации сустава, асептического некроза, эндокринных, метаболических нарушений, заболеваний крови, перенесенных артритов, инфекционных болезней. Такое деление в определенной степени условное, поскольку встречаются и смешанные формы.
Большое значение сейчас придается наследственности. В частности, при семейном ОА обнаружена мутация гена, кодирующего проколлаген типа II. Считается, что наследование у женщин происходит по аутосомно-доминантным, а у мужчин по аутосомно-рецессивным причинам. Так, узелки Гебердена встречаются в 2 раза чаще у матерей и в 3 раза чаще у сестер больного ОА.
Основной причиной ОА является несоответствие между механической нагрузкой, приходящейся на суставную поверхность хряща, и его возможностями сопротивляться этой нагрузке, в результате чего возникает дегенерация и деструкция хряща. Этому способствует тяжелая физическая нагрузка с стереотипными движениями, часто повторяющиеся (суставы позвоночника у грузчиков); чрезмерное занятие спортом (ОА коленного сустава у футболистов); выраженное ожирение, нарушение нормальной конгруэнтности суставных поверхностей здорового хряща (неравномерное распределение нагрузки по его поверхности при плоскостопии, сколиозе, кифозе, гиперлордозе т.п.).
В основе ОА, как системного дегенеративно-дистрофического заболевания суставов и околосуставных тканей, лежит различное сочетание целого ряда внешних и внутренних факторов.
субхондральный остеосклероз;.
82. Остеоартроз: этиология, патогенез, классификация, клиника, диагностика, течение, лечение. Медико-социальная экспертиза. Реабилитация.
Остеоартроз (ОА) – хроническое прогрессирующее невоспалительное заболевание суставов, в основе которого лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформацией сустава, а также развитием умеренно выраженного синовита.
а) первичный ОА – развивается в здоровом до этого хряще
б) вторичный ОА – развивается в уже предварительно изменненном хряще из-за ряда заболеваний
Эпидемиология: ОА страдает около 10% населения; 80% старше 75 лет имеет клинические симптомы и все 100% – после 80 лет.
Этиология окончательно не выяснена, предполагаемые факторы первичного ОА:
1) несоответствие между механической нагрузкой на суставной хрящ и его возможностью сопротивляться этому воздействию
2) наследственная предрасположенность к сниженной способности хряща противостоять повышенным нагрузкам (тип наследования – аутосомно-доминантный, часто обнаруживают мутацию гена COL2A1)
В развитие ОА большую роль играет взаимодействие предрасполагающих факторов:
а) эндогенных: пожилой возраст; женский пол; эндокринные нарушения; избыточный вес; пороки развития костей и суставов (плоскостопие, дисплазия головки бедренной кости); оперативные вмешательства (менискэктомия)
б) экзогенных: профессиональная деятельность (шахтеры, танцоры), профессиональный спорт (футбол, атлетика, бокс, дзюдо); травмы и микротравматизации сустава; несбалансированное питание; интоксикация и профессиональные вредности; злоупотребление алкоголем
Влияние этиологических факторов быстрое и «раннее» постарение хряща, нарушение его метаболизма (деполимеризация и убыль хондроитинсульфатов, гиалуроновой кислоты, гибель части хондроцитов, синтез не свойственных нормальному хрящу протеогликанов и коллагена) потеря эластичности хряща, шероховатость, разволокненность, уменьшение толщины, появление в нем трещин, эрозий, обнажение подлежащей кости («оголенные кости») отсутствие амортизации при давлении на суставную поверхность костей уплотнение суставной поверхности костей (субхондральный остеосклероз) с образованием участков ишемии, склероза, кист компенсаторное разрастание хряща по краям суставных поверхностей эпифизов с последующим их окостенением (краевые остеофиты) инородные части внутри сустава («суставная мышь»: отломки хряща, фагоцитируемые лейкоцитами с высвобождением лизосомальных ферментов, цитокинов) периодические синовиты фиброзные изменения синовии и капсулы сустава потеря функции сустава.
– болевой синдром в крупных суставах (коленных, тазобедренных, голеностопных – т.е. тех, которые несут большую нагрузку):
а) боли механического типа – возникают при нагрузке на сустав, усиливаются к вечеру, затихают в покое и ночью
б) «стартовые» боли – появляются при первых шагах больного, затем исчезают и вновь возникают при продолжающейся нагрузке
в) «блокадные» боли (периодическое «заклинивание» сустава) – внезапные резкие боли в суставе при малейшем движении (из-за ущемления кусочка некротизированного хряща между суставными поверхностями); исчезают при определенном движении, ведущем к удалению «суставной мыши» с поверхности хряща
– болезненность при пальпации пораженных суставов
– ограничение объема движений, снижение функциональных способностей сустава
– крепитация при движениях в суставе
– стойкая деформация суставов, обусловленная костными изменениями
– утренняя скованность менее 30 мин
– могут быть нерезко выраженные признаки синовита (отечность, локальная гиперемия, усиление боли)
Клинические особенности поражения отдельных суставов:
а) коксартроз – наиболее частая и самая тяжелая форма ОА, приводящая к инвалидности; клинически обычно больной начинает прихрамывать на больную ногу, затем появляются и постепенно усиливаются боли в паховой области с иррадиацией в колено, хромота, ограничение ротации бедра кнутри и его отведения, позже – ограничение ротации бедра кнаружи и его приведение, сгибание и разгибание, развивается атрофия мышц бедра и ягодицы, сгибательная контрактура, укорочение конечности, изменение походки и нарушение осанки
б) гонартроз – более благоприятное течение, чем у коксартроза; распространен у женщин (при ожирении характерен первичный билатеральный ОА); клинически: боль с внутренней или передней стороны сустава при ходьбе, особенно по лестнице, проходящая в покое; нестабильность сустава, хруст при активных движениях, утренняя скованность в пределах 30 мин
в) ОА мелких суставов кистей – чаще поражаются дистальные (70%), чем проксимальные (30%) межфаланговые суставы и запястно-пястный сустав большого пальца, клинически характерны:
– наличие твердых узелков (за счет остеофитов) на боковых поверхностях дистальных межфаланговых суставов (узелки Гебердена) и на тыльно-боковой поверхности проксимальных межфаланговых суставов (узелки Бушара); в период формирования узелков ощущается жжение, покалывание, онемение, исчезающие после их образования
– боль и скованность в мелких суставах кисти, ограничение движений
– признаки синовита (отечность, локальная гиперемия, усиление болей)
а) малосимптомное – чаще в молодом возрасте, больных беспокоят редкие, слабо интенсивные кратковременные боли или хруст в 1-3 суставах после значительной нагрузки; функции суставов не нарушены
б) манифестное медленно прогрессирующее – существенные клинико-функциональные проявления ОА во многих суставах развиваются в течении 5 лет и более после начала заболевания; рентгенологические изменения преимущественно I-II стадии
в) манифестное быстро прогрессирующее – существенные клинико-функциональные проявления ОА во многих суставах развиваются в срок до 5 лет и менее от начала заболевания; рентгенологические изменения преимущественно II-III стадии
1) рентгенологическое исследование суставов – стадии ОА по Kellgren и Lawrence:
0 – отсутствие рентгенологических признаков
I – кистевидная перестройка костной структуры, минимальный линейный остеосклероз в субхондральных отделах + появление маленьких краевых остеофитов; суставная щель не изменена
II – умеренный остеосклероз + маленькие краевые остеофиты + умеренное сужение суставной щели
III – выраженный остеосклероз + большие краевые остеофиты + значительное сужение суставной щели
IV – резкое уплотнение и деформация эпифизов костей, образующих сустав + грубые массивные остеофиты + суставная щель прослеживается с трудом или отсутствует
2) артроскопия – прямое визуальное исследование полости сустава
3) биопсия синовиальной оболочки: покровные клетки расположены в один ряд, ворсины атрофичны, сосудов мало, значительные поля фиброза, жирового перерождения
4) исследование синовиальной жидкости: прозрачная или слабомутная, высокой или средней вязкости, муциновый сгусток плотный; количество клеток в 1 мкл синовиальной жидкости от 500 до 5000, нейтрофилы составляют менее 50%, могут обнаруживаться фрагменты хрящевой ткани.
1. Нормализация массы тела с помощью диеты и спефиальных комплексов физических упражнений
2. Противовоспалительные препараты (НПВС) курсами – для уменьшения болей:
– при умеренных непостоянных болях без признаков воспаления – ненаркотические анальгетики центрального действия (парацетамол до 4 г/сут)
– при выраженных болях и признаках воспаления – НПВС в половинных дозах от максимальных: диклофенак 75 мг/сут, ибупрофен 1,2 г/сут и др.
– при наличии заболеваний ЖКТ, АГ – селективные ингибиторы ЦОГ-2 (мовалис, нимесулид, целебрекс)
NB! Не назначают НПВС, которые негативно влияют на синтез гликозаминогликанов (индометацин)
3. Хондропротекторы: хондроитин сульфат (структум) 1000-1500 мг/сут в 2-3 приема, глюкозамина сульфат (дона –200S) 1500 мг/сут однократно, препараты гиалуроновой кислоты (гиалган, синвиск), неомыляющиеся вещества авакадо и сои (пиаскледин), диацереин (АРТ-50)– блокатор ИЛ-1, алфлутол и др.
4. Хирургическое лечение – протезирование пораженного сустава.
5. Физиотерапия: кинезотерапия, массаж, санитарно-курортное лечение, для купирования явлений синовита – УФО пораженного сустава в эритемных дозах, УВЧ, магнитотерапия, фонофорез гидрокортизона.
6. Реабилитация: образовательные программы; использование трости при ходьбе; ношение подколенников, супинаторов, подпяточных клиньев, стелек.
МСЭ: при первичном ОА общие сроки ВН для лечения в стационаре 10-25 дней.
Реабилитация: ЛФК по щадящей методике, щадящий массаж околосуставной области и регионарных мышц, санаторно-курортное лечение (только при ОА I и II степени без синовита, показаны грязевые курорты с хлоридными, натриевыми, радоновыми водами, в РБ – курорты «Ждановичи», «Нарочь»), ортопедическое лечение (в начальной стадии – фиксация области прикрепления связок и сухожилий пораженного сустава эластическим бинтом, в запущенных случаях – разгрузочные ортопедические приспособления: палки, костыли, эндопротезирование сустава)
Хондропротекторы хондроитин сульфат структум 1000-1500 мг сут в 2-3 приема, глюкозамина сульфат дона 200S 1500 мг сут однократно, препараты гиалуроновой кислоты гиалган, синвиск , неомыляющиеся вещества авакадо и сои пиаскледин , диацереин АРТ-50 блокатор ИЛ-1, алфлутол и др.





