Что можно и нельзя делать при панкреатите
Из-за высокого риска осложнений острый панкреатит лечат в стационарном режиме. При появлении первых симптомов больной должен лечь, вызвать бригаду скорой помощи самостоятельно или попросить об этом окружающих. Пока приедут медики, рекомендуется приложить к зоне проекции железы холодный компресс – грелку, пакет или бутылку со льдом, обернутую в ткань, что снизит темп, активность выработки ферментов.
Нельзя ничего есть и пить. Это повышает риск осложнений и нередко приводит к усугублению боли. Минералка, травяные чаи и любые другие напитки только создают дополнительную нагрузку на воспаленный орган.
Первая медикаментозная помощь при приступе панкреатита заключается в приеме спазмолитиков (Дротаверин, Бускопан, Спазмалгон, Баралгин). Прием таблеток возможен, только если боль нестерпима и пациент находится в полуобморочном состоянии. Если болезненность угасает при прикладывании компресса или перемене положения тела – лекарства пить нельзя. Обезболивающие средства «смазывают» клиническую картину, затрудняют диагностику заболевания и оценку степени его тяжести.
Медики должны узнать название и количество принятого препарата сразу по приезду к больному.
У больного сразу возьмут кровь мочу и возможно, кал на анализ.
Домашнее лечение
Приступ панкреатита требует немедленного обращения в больницу. Если у пациента стабильное состояние и нет осложнений заболевания, врач может дать рекомендации и отправить его лечиться в домашних условиях. У больного обязательно должны быть таблетки или раствор для инъекций Но-шпа. Кроме того, для облегчения состояния в период обострения нужны ферментативные препараты.
Важной частью успешной терапии панкреатита является соблюдение особого режима. Чтобы быстро снять приступ и улучшить свое состояние, важно придерживаться следующих рекомендаций:
- Нельзя прогревать воспаленную поджелудочную железу. Во время острых приступов обязательно используется лед для облегчения состояния пациента и снятия боли.
- Первые дни лечения важно контролировать баланс ферментов. Чтобы не провоцировать выделение поджелудочной железой секреции больному рекомендуется голод до 2-3 дней. Первые сутки допускается употребление только теплой воды. Диета при приступе панкреатита на последующие дни может включать несладкий чай, сухарики.
- Постельный режим необходимо сохранять до полного устранения приступа и облегчения симптомов.
Диета при приступе панкреатита на последующие дни может включать несладкий чай, сухарики.
Диагностика приступа панкреатита
Диагностика стадии состояния проводится в стационаре. После расспроса и сбора анамнеза пациенту назначаются дополнительные лабораторные анализы и инструментальные исследования.
При остром приступе в кровь выбрасывается большое количество фермента амилазы, что свидетельствует о серьёзном повреждении паренхимы поджелудочной железы. Кроме того, в биохимическом анализе крови повышаются уровни печёночных ферментов (АсАТ, АлАТ, щелочная фосфатаза), билирубина. При ультразвуковом обследовании в период обострения хронического панкреатита выявляется увеличение размеров поджелудочной железы, её набухание и отёк.

Облегчить боль помогут грелки со льдом, которые накладывают локально на болезненный участок не более, чем на 1-2 часа.
Другие причины развития приступов поджелудочной железы
- травмы живота;
- болезни соединительной ткани;
 болезни желчного пузыря и желчных путей, двенадцатиперстной кишки;
болезни желчного пузыря и желчных путей, двенадцатиперстной кишки;- инфекционные заболевания;
- сосудистые заболевания;
- приём некоторых медпрепаратов;
- сахарный диабет;
- цирроз печени;
- операции и эндоскопические манипуляции;
- аллергии;
- паразитарные заболевания.
Хроническая форма заболевания поджелудочной железы может развиться после приступа острого панкреатита, кроме того, повышенная склонность к ней может возникать при заболеваниях печени, щитовидной железы, атеросклерозе, язвенном колите, гемохроматозе.
цирроз печени;.
Симптомы, причины и диагностика панкреатита
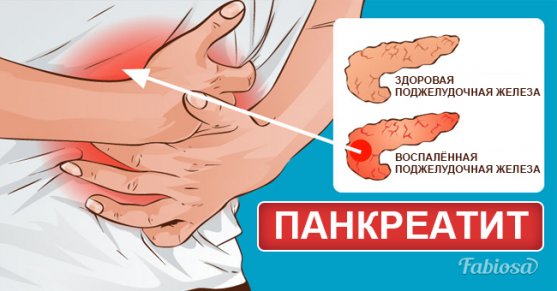
Приступы боли в животе, подташнивание, метеоризм и диарея — одни из симптомов, которые могут встретиться при воспалении поджелудочной железы, или панкреатите. Но иногда проявления этой болезни совсем нетипичны и могут напоминать симптоматику аппендицита или даже сердечного приступа. Об отличительных признаках панкреатита, его формах, диагностике и лечении мы и поговорим в статье.
Они не проходят после приема спазмолитиков и обезболивающих.
Этиология приступов
Медицине известно более двухсот предрасполагающих факторов к развитию приступа панкреатита. Немаловажное значение имеют:
- хронические заболевания ЖКТ;
- гормональный дисбаланс;
- травмирование передней стенки брюшной полости;
- продолжительное влияние стрессовых ситуаций;
- многолетнее пристрастие к вредным привычкам;
- беспорядочный приём некоторых лекарственных препаратов;
- нерациональный режим питания;
- сидячий образ жизни или условия труда;
- генетическая предрасположенность;
- период вынашивания ребёнка.
Все вышеуказанные факторы становятся причиной закупорки просвета общего протока, что является основным фактором проявления симптоматики приступа панкреатита. Однако гастроэнтерологи выделяют несколько главных источников закрытия просвета. К ним можно отнести:
- желчнокаменную болезнь – это обуславливается тем, что камень спускается по желчному протоку, застревает и тем самым перекрывает проход;
- спазмирование мышц сфинктера – они направлены на регулировку выброса соков, которые вырабатывают поджелудочная и желчный пузырь, из протока в 12-пёрстную кишку. Во время спазма происходит сжатие мышц, которые могут в любой момент разжаться. Когда это произойдёт, смесь вышеуказанных соков не может выйти, отчего она сливается по протокам и проникает в поджелудочную железу. После поступления соков в этот орган происходит процесс самопереваривания поражённой железы, что, в свою очередь, вызывает приступ панкреатита;
- формирование рубцов, которые по мере своего развития увеличиваются в размерах, тем самым перекрывая проток. В медицинской практике это называется рубцовое сужение.

Из этого следует, что вызвать проявление приступа панкреатита может не только поджелудочная, но и желчный пузырь. Когда происходит закупорка прохода, весь сок этих органов в норме должен выходить в двенадцатипёрстную кишку, но при подобном расстройстве он затекает в поджелудочную железу, что и провоцирует развитие приступа.
Это не только самый первый, но и один из специфических симптомов приступа панкреатита.
Главные признаки заболевания
Симптомы приступа поджелудочной железы развиваются совершенно внезапно. Основное проявление — сильные режущие боли, которые возникают сначала с правой стороны грудной клетки и постепенно распространяются на левую половину. Это обусловлено раздражением нервных окончаний, которые в большом количестве расположены в эндокринной железе. В результате отека органа и нарушения оттока секрет скапливается в pancreas, что приводит к перевариванию собственных тканей, вследствие чего и возникает сильная боль. Неприятные ощущения зачастую отдают под лопатку или на спину. Эти признаки могут приводить к ошибке в установлении диагноза, вследствие чего требуется провести дифференциальную диагностику с инфарктом миокарда, который имеет сходные проявления. При вовлечении в воспалительный процесс брюшины появляются новые симптомы. К ним относится усиление боли при поглаживании живота. При этом если на него надавить, состояние может кратковременно улучшиться.
Важным симптомом является нарушение работы пищеварительного тракта. Интенсивные боли сопровождаются приступами рвоты, которая не доставляет облегчение и носит изнуряющий характер. Через некоторое время в рвотных массах появляется желчь, а если желудок совершенно пустой — остаются только сильные позывы и тошнота.
Развивается расстройство стула в виде диареи. В результате ускоренной моторики кишечника в каловых массах присутствуют остатки непереваренной пищи. Однако через несколько дней возможно развитие запора. Наблюдается метеоризм, что приводит к выраженному вздутию живота. На языке появляется белый налет.
Из дополнительных симптомов присутствует значительное повышение температуры тела. Человек становится слабым, не может встать на ноги. Любое движение сопровождается болью, поэтому пациент пытается найти удобное положение, приносящее хоть небольшое облегчение.
Среди других признаков острого панкреатита наблюдаются скачки артериального давления, которое может как повыситься, так и значительно понизиться. Пульс становится слабым и учащенным. В результате сильной рвоты развивается гиповолемия, симптомами которой являются сухость во рту и изменение цвета кожи на нездоровый сероватый оттенок.
Возникновение этих клинических проявлений свидетельствует о сильном нарушении состояния здоровья больного, особенно если в течение нескольких дней человек пытался справиться с проблемой самостоятельно и не обращался за медицинской помощью.
Нельзя есть не только при снятии приступа, но и в течение 1 3 дней после этого, чтобы полностью ушло воспаление и отек тканей.
Основные причины
Приступ может носить совершенно внезапный характер. Этому явлению предшествуют самые различные причины. Ранее считалось, что к категории людей рискующих получить данное заболевание относятся люди, чрезмерно употребляющие спиртные напитки. Но в наши дни все кардинально изменилось, и этим заболеванием могут страдать даже те, кто вообще не употребляет алкоголь даже в маленьких количествах. Теперь основными причинами считается употребление вредной пищи, то есть пищи, которая содержит большое количество жиров и углеводов.
Поджелудочная железа играет практически главную роль в общей цепочке пищеварительного процесса. Ее главная задача основывается на расщеплении белков, жиров, а также углеводов, которые попадают в организм человека после употребления неправильной пищи. Железа отвечает за выработку специальных ферментов необходимых для того, чтобы пища прошла процедуру окисления, а значит, переваривалась намного проще, быстрее.
По причине чрезмерного употребления жирной и калорийной пищи нагрузка существенно увеличивается, и у железы нет возможности выполнять поставленную задачу в полном объеме.
Как следствие этого железа отекает и соответственно увеличивается в размерах. При этом сосуды, отвечающие за транспортировку ферментов нужных для нормального процесса пищеварения, подвергаются воздействию на них спазмов.
Это приводит к застаиванию ферментов в каналах сосудов. Такое развитие событий становится причиной того что запускается вполне логичный процесс пищеварения в середине самой железы. Как известно там нет никакой пищи, это значит только то, что происходит переваривание собственных тканей. Как следствие этого происходит явное повреждение поджелудочной железы, и появляются сильные приступы боли.
На появление приступов могут повлиять не только переедание и употребление не здоровой пищи, но и другие дополнительные факторы.
 Наиболее распространенные факторы приступа панкреатита
Наиболее распространенные факторы приступа панкреатита
Это:
- прием антибиотиков на протяжении длительного времени;
- вредные привычки;
- заболевания инфекционного характера;
- болезни сердечно – сосудистой системы;
- постоянные стрессы;
- воспалительные процессы в области желчного пузыря;
- неправильная работа печени и так далее.
Еще одним заболеванием, которое имеет влияние на работу поджелудочной железы, является сахарный диабет. Но это заболевание не становится причиной развития панкреатита, а с точностью наоборот развивается, если поджелудочная железа не работает так как это нужно. Поэтому происходит повышение уровня сахара в крови. Это происходит, потому что железа не вырабатывает инсулин в нужном количестве.
Наиболее распространенные факторы приступа панкреатита.
Симптомы
Главным признаком приступа является нестерпимая распирающая боль чаще в верхней части живота. Локальный болевой симптом переходит в опоясывающий по характеру. Он заставляет человека принимать особенное положение: сидя или лежа, поджав ноги к туловищу.
Боль усиливается при надавливании на эпигастральную область, правое подреберье. Ее сопровождают рвота, тошнота. Характерный признак диспепсического синдрома заключается в том, что после рвотных позывов не становится легче, как это бывает при отравлении, токсикозе.
При наличии камня в протоках железы и его движении сильно страдает кишечник, возникают поносы и (или) запоры, нарушается пищеварение. Часто получает развитие сахарный диабет, что определяется по содержанию глюкозы в крови (выше 6,5 ммоль/л натощак).
При приступе необходимо следить за артериальным давлением, оно может резко падать, при этом у человека синеют губы. В медицинской практике известны случаи, когда приступ не сопровождается болью. Может насторожить синюшность или бледность кожи лица. На кожных покровах живота появляются небольшие синяки.
Кал содержит непереваренные остатки пищи. Каловые массы выглядят блестящими из-за содержания в них жира. Человек не получает в полном объеме жирные компоненты пищи из съеденных продуктов, постепенно худеет.
Инъекция делается по 1 мл до 6 раз в сутки, но не более 5 дней.
Особенности протекания болезни
Панкреатит – серьезное заболевание, требующее постоянного контроля. Постановка диагноза для пациента становится сигналом в кардинальному изменению образа жизни. При остром панкреатите у пациента выражена яркая симптоматика. Это болевые ощущения в области брюшной полости слева, нарушение функций желудочно-кишечного тракта. Возможно повышение температуры тела и артериального давления.

При остром типе заболевания категорически недопустимо лечение в домашних условиях и самолечение. Острая форма панкреатита требует госпитализации и постоянного наблюдения врачей. Если не соблюдать условия, возможен летальный исход. Часто на фоне недолеченного острого панкреатита возникает хроническая форма.
Хронический вид заболевания развивается у пациента из-за прочих хронических заболеваний пищеварительной системы. Форма болезни нарастает на протяжении многих лет. Симптоматика выражена слабо, в отличие от острой формы. Госпитализация рекомендуется пациенту, когда во время вялотекущего протекания отмечается обострение панкреатита. Лечение хронического типа направлено на предотвращение обострения.
Наиболее опасным в период протекания заболевания считается приступ. Во время приступа симптомы панкреатита усиливаются и губительно влияют на работу остальных внутренних органов человека. Остро стоит вопрос, как действовать при приступе панкреатита. Если не оказать пациенту помощь вовремя, возникает угроза летального исхода. Для каждого человека, страдающего воспалением поджелудочной железы, важно знать специфику протекания болезни, владеть информацией, как снять приступ панкреатита в домашних условиях.
Принимать пищу становится невозможно, даже глоток воды провоцирует новый приступ рвоты.
Действия во время приступа
После продолжительных праздничных дней, нагружая организм высококалорийной едой и спиртными напитками, происходит приступ панкреатита. В такой ситуации просто необходимо знать, что делать при возникновении панкреатита и его приступах.
Как снять возникший приступ панкреатита, находясь в домашних условиях: Для начала необходимо успокоиться и разобраться в симптомах происходящего приступа. При подтверждении подозрения на панкреатит необходимо в первую очередь перестать употреблять еду. Вызвать скорую помощь, постараться купировать болевые симптомы. С помощью грелки с холодной водой облегчится болевой шок. Принять Мезим, Панкреатин и занять удобную позу, при которой уменьшаются болевые ощущения.

Что можно делать при приступе панкреатита в домашних условиях? При возникновении приступа больному можно только минеральную негазированную воду, так как она немного снимает болевые ощущения. Как было написано выше, приложить холодный предмет для облегчения болевых симптомов, вызвать срочную медицинскую помощь.
Первая помощь при приступе панкреатита в условиях домашней обстановки заключается в обеспечении пострадавшего покоем, купированием болевого ощущения, вызове медицинского работника. Лечение приступа панкреатита требует медицинской профессиональной помощи, что в домашних условиях не представляется возможным.
При возникновении легкой формы приступа панкреатита, снимать его можно также народными средствами и с помощью медикаментозного лечения.
жирной и калорийной еды;.
6. Каким должно быть питание при приступах панкреатита
Правильное питание при панкреатите является одним из основных методов лечения воспалительного процесса. Диета соблюдается на всех этапах лечения и является самой эффективной мерой профилактики повторных приступов. Нарушение режима питания снижает тенденцию к выздоровлению и может в значительной степени ухудшить состояние пациента.
Принципы питания при ПП:
- в первые сутки прием пищи запрещен (пациенту выполнить такое условие не сложно, в период обострения аппетит у больных отсутствует);
- пищу можно употреблять на третий день после купирования ПП (углеводосодержащие и белковые продукты, каши на воде, овощные супы);
- первые приемы пищи должны осуществляться небольшими порциями (лучше употреблять ее в минимальном количестве, но часто);
- на четвертый день в рацион можно ввести нежирный творог и кисломолочные продукты;
- отварную курицу или говядину можно вводить в меню с шестого дня (нельзя употреблять такие продукты на ужин или на завтрак);
- к полноценному рациону можно возвращаться с десятого дня (меню должно соответствовать правилам здорового питания).
нежирное мясо кролик, телятина, говядина, курица, индейка ;.
Приступ панкреатита симптомы

Когда у человека возникает острый приступ панкреатита – необходимо немедленно предпринимать меры. Если вовремя не оказать больному помощь при приступе панкреатита, то это может привести к некрозу ПЖ (поджелудочной железы).
Через некоторое время у больного в рвотных массах появляются примеси желчи.
Как питаться во время и после лечения обострения?
 Главная задача пациента состоит в обеспечении поджелудочной железе максимального покоя. В первые дни приступа панкреатита питание направлено на максимальное угнетение секреции железы, поэтому больному следует соблюдать голодную диету.
Главная задача пациента состоит в обеспечении поджелудочной железе максимального покоя. В первые дни приступа панкреатита питание направлено на максимальное угнетение секреции железы, поэтому больному следует соблюдать голодную диету.
Пациенту промывают желудок и разрешают пить только теплую воду. Голодание длится несколько дней, за это время устраняется причина воспаления в железе.
В редких ситуациях голодание затягивается на 7-14 дней, в таком случае питание вводится внутривенно, в обход пищеварительного тракта.
При явном улучшении состояния пациента можно начинать принимать пищу. Поскольку углеводы не вызывают сложностей при переваривании, пациенту разрешается кушать жидкие каши на воде, компоты или кисель без кислоты. Основные правила питания:
- еда подается только в теплом состоянии;
- в пище отсутствует жир, белков допускается минимум;
- блюда полужидкой консистенции.
В первые дни приема питания пациент сидит на полуголодной диете, калорийность еды составляет от 500 до 1000 ккал за сутки. Это позволяет максимально снизить уровень воспаления в железе, а также уменьшить патологическую симптоматику.
По исчезновению основных признаков заболевания пациент может расширить свое меню, опираясь на рекомендации диетического стола №5. Основная цель питания заключается в щадящей нагрузке на железу, а также в уменьшении секреции.

Основные принципы диеты после снятия острого обострения панкреатита:
- питание небольшими порциями, до 7 раз в сутки;
- значительное снижение употребления соли, полный запрет на специи;
- ограничение на любые кислые блюда или овощи;
- запрещается сдоба, свежий хлеб;
- строго запрещено употреблять колбасы, копчености, соленья, жирное, жареной и острое, любые синтетические продукты;
- алкоголь под полным запретом.
Информация! Основой питания становятся отваренные овощи, диетическое мясо и рыба, каши. Некоторые сырые овощи ограничиваются из-за большого содержания клетчатки, фрукты следует выбирать без кислоты. Хлеб используется вчерашний.
Соблюдение диеты позволит не только облегчить острые проявления заболевания, но и полностью купировать заболевание. Лекарственная терапия в начальной стадии дает возможность полностью устранить все признаки панкреатита, и пациент имеет большие шансы на здоровую жизнь в дальнейшем. Но человеку необходимо изменить питание в долгосрочном периоде, поскольку основная нагрузка на поджелудочную железу идет именно от употребления тяжелой или вредной пищи.

При явном улучшении состояния пациента можно начинать принимать пищу.
Что можно есть после приступа панкреатита?
Важно голод и покой. С минимальным приемом пищи а лучше полный отказ от пищи. Сварите густой кисель и просто первый день не употребляйте пищу, достаточно пить в течении дня кисель. В идеале кисельную диету выдержать 2 дня тем самым вы успокоите поджелудочную железу.
Особая диета, по истечении трех дней поможет сбалансировать состояние больного:
- Пищу необходимо варить, а лучше готовить на пару. Жареные блюда запрещены.
- Перед тем как начать готовить, измельчите или натрите продукты на терке.
- Еду солить не рекомендуется.
- Стоит употреблять преимущественно белковую пищу, углеводы стоит ограничить.
- Пища должна быть теплой.
Эти несложные правила позволят убрать симптомы приступа поджелудочной железы и ускорить выздоровление.
Достаточно часто после приступа панкреатита наступает облегчение. Достаточно часто такая картина наблюдается при некрозе железы. Стоит убедить больного в необходимости госпитализации для корректировки лечения и стабилизации его состояния.
Лечение приступа панкреатита и снижение проявлений его симптомов поможет комплекс профилактических мер, при условии, что они будут полностью выполняться больным.
 болезни желчного пузыря и желчных путей, двенадцатиперстной кишки;
болезни желчного пузыря и желчных путей, двенадцатиперстной кишки;




