Классификация
Классификация регургитаций в зависимости от локализации:
- митральная;
- аортальная;
- трикупидальная;
- легочная.
Классификация регургитаций по степеням:
- I степень. На протяжении нескольких лет заболевание может себя никак не проявлять. Из-за постоянного заброса крови полость сердца увеличивается, что ведёт к повышению кровяного давления. При аускультации можно услышать шум в сердце, а при проведении УЗИ сердца диагностируется расхождение створок клапана и нарушение кровотока.
- II степень. Объём возвращающегося тока крови увеличивается, наблюдается застой крови в малом круге кровообращения.
- III степень. Характерна выраженная обратная струя, поток от которой может доходить до задней стенки предсердия. Давление в лёгочной артерии повышается, правые отделы сердца перегружаются.
- Изменения касаются большого круга кровообращения. Пациенты жалуются на выраженную одышку, боли за грудиной, отёчность, нарушения ритма, посинение кожных покровов.
Тяжесть стадии оценивается по мощности струи, которая возвращается в полость сердца:
- струя не выходит за границы передней створки клапана, которая соединяет левый желудочек и предсердие;
- струя доходит до границы клапанной створки или переходит её;
- струя доходит до половины желудочка;
- струя касается верхушки.
Давление в лёгочной артерии повышается, правые отделы сердца перегружаются.
Причины возникновения патологии
Основной фактор, который провоцирует развитие аномального процесса в сердечных клапанах – клапанная недостаточность на фоне дилатации сердца. В некоторых случаях болезнь возникает на фоне развивающегося ревматизма, эндокардита или по причине регулярного употреблению определенных медицинских препаратов.
Причины, провоцирующие регургитации клапана сердечка первичного вида:
- Воспалительный процесс на соединительных тканях – ревматизм.
- Эндокардит сердца инфекционной природы (в большинстве случаев встречается у людей, имеющих наркотическую зависимость).
- Прогиб створки клапана (пролапс).
- Генетическое заболевание соединительных тканей – болезнь Марфана.
- Врожденный порок клапанов сердца, при котором их створки смещены или отсутствуют вовсе.
- Травма грудного отдела.
- Долгий прием медицинских препаратов.
Причины вторичной регургитации:
- Высокое давление в кровеносной системе легких (гипертензия).
- Расширение желудочка.
- Дисфункция желудочка.
- Патология клапана.
- Недостаточность сердечных желудочков.
- Кардиопатия.
- Врожденный порок перегородок межпредсердия.
- Непроходимость артерии легких.
Долгий прием медицинских препаратов.
Симптоматика
Например, признаки регургитации трикуспидального клапана определяются стадией развития болезни и ее формой. Во время первой и второй степени пациенты практически не замечают явных симптомов у себя. Но при этом можно обратить внимание на интенсивность пульсации вен в области шейного отдела. Причиной становится повышение давления крови в сосудах. Для определения такого симптома нужно приложить ладонь к шее с правой стороны. При прогрессировании заболевания больные замечают, что их вены набухают и подергиваются.
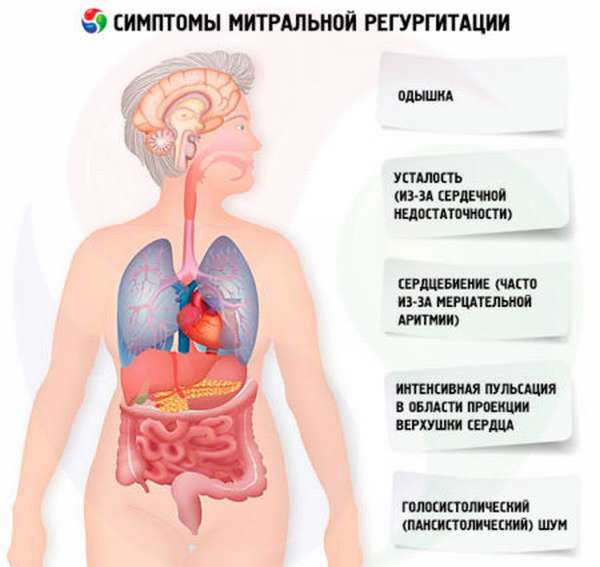
Признаки митральной регургитации хорошо проиллюстрированы на рисунке:
Симптомы недостаточности аортального клапана не проявляются очень длительно, и в этом ее опасность. Когда появляется одышка, слабость, бледность и приступы стенокардии, левый желудочек уже сильно расширен.
Недостаточность пульмонарного клапана проявляется нарушениями ритма, цианозом кожи, нарастанием отеков и увеличением печени.
Для установления диагноза пациент должен пройти УЗИ сердца.
Диагностика
Обследованием пациентов с проблемами подобного рода занимаются кардиологи. При запущенном процессе показана консультация профильного хирурга.
Примерная схема мероприятий:
- Опрос пациента на предмет жалоб на состояние здоровья. Может проводиться с помощью стандартного опросника, это ускорит деятельность докторов.
- Сбор анамнеза. Образ жизни, семейная история, соматические заболевания и иные процессы подлежат обязательному учету. Это обеспечивает определение вектора дальнейшей диагностики.
- Выслушивание сердечного звука. Первый тон глухой, второй расщеплен, также наблюдается синусовый (систолический) шум, обусловленный обратным током крови.
- Верификация дигноза проводится посредством эхокардиографии. Поскольку этот метод визуализации направлен на определение пороков развития сердца, альтернатив ему не так много.
- Электрокардиография. Позволяет выявить функциональные нарушения кардиальных структур. Требует большой квалификации от врачей, поскольку возможны ошибки.
- Суточное мониторирование. Необходимо для исследования отклонений со стороны сердечнососудистой системы в целом. Показано в амбулаторных условиях, в больнице нет возможности создать естественную среду.
- Измерение артериального давления. Причина приобретенного порока в некоторых случаях — гипертензия.
- МРТ. Для большей детализации кардиальных структур.
Лабораторные методики не используются за неэффективностью. Потребуется консультация эндокринолога. Это редкое явление, обращение проводится на фоне подозрений на сахарный диабет.
Это обеспечивает определение вектора дальнейшей диагностики.
Какую опасность для жизни представляет митральная регургитация 1, 2, 3, 4 степени?
Митральная регургитация – это обратный ток крови, возникающий в момент сокращения желудочка из-за пролапса (провисания) митрального клапана.

В таких регионах ревматическая лихорадка все еще широко распространена и до сих пор часто вызывает митральный стеноз или регургитацию, иногда через 10 или более лет после первичного инфицирования.
Аортальная регургитация
Обратный ток крови на аортальном клапане возникает при его недостаточности либо поражении начального отдела аорты, когда при наличии воспалительного процесса расширяется ее просвет и диаметр клапанного кольца. Наиболее частыми причинами таких изменений считаются:
- Ревматическое поражение;
- Инфекционный эндокардит с воспалением створок, перфорацией;
- Врожденные пороки развития;
- Воспалительные процессы восходящего отдела аорты (сифилис, аортит при ревматоидном артрите, болезни Бехтерева и т. д.).
Такие распространенные и всем известные заболевания как артериальная гипертензия и атеросклероз также могут приводить к изменениям клапанных створок, аорты, левого желудочка сердца.

Аортальная регургитация сопровождается возвратом крови в левый желудочек, который переполняется излишним объемом, в то время как количество крови, поступающей в аорту и далее в большой круг кровообращения, может уменьшаться. Сердце, пытаясь компенсировать недостаток кровотока и выталкивая излишки крови в аорту, увеличивается в объеме. Долгое время, особенно при регургитации 1 ст., такой приспособительный механизм позволяет поддерживать нормальную гемодинамику, а симптомов нарушений не возникает на протяжении многих лет.
По мере увеличения массы левого желудочка, увеличивается и его потребность в кислороде и питательных веществах, которыми не в состоянии обеспечить коронарные артерии. Кроме того, количество артериальной крови, выталкиваемой в аорту, становится все меньше, а, значит, и в сосуды сердца ее будет приходить недостаточно. Все это создает предпосылки для гипоксии и ишемии, выливающихся в кардиосклероз (разрастание соединительной ткани).
При прогрессировании аортальной регургитации, нагрузка на левую половину сердца достигает максимальной степени, стенка миокарда не может гипертрофироваться до бесконечности и происходит ее растяжение. В дальнейшем события развиваются аналогичным образом, как и при поражении митрального клапана (легочная гипертензия, застой в малом и большом кругах, сердечная недостаточность).
Больные могут предъявлять жалобы на сердцебиение, одышку, слабость, бледность. Характерной чертой этого порока является появление приступов стенокардии, связанной с неадекватностью коронарного кровообращения.
Эхокардиография УЗИ позволяет обнаружить незначительное расхождение створок с минимальными нарушениями кровотока.
Патология аортального клапана
Регургитация аортального клапана характеризуется возвращением биологической жидкости в левый желудочек. Патология может быть хронической или же острой. Чаще присутствует у мужчин. Нарушение возникает на фоне:
- эндокардита;
- расслоения аорты;
- артрита, обусловленного язвенным колитом.

Патология аортального клапана связана с оттоком крови в левый желудочек и более характерна для мужчин
Регургитация 1 степени аортального клапана не нуждается в лечении. Достаточно регулярно посещать врача и тщательно следить за своим самочувствием.
При отклонении в аортальном клапане симптоматика долгое время отсутствует. Обычно она дает о себе знать только спустя 3-5 лет после возникновения. Именно по этой причине врачи рекомендуют ежегодно проходить полную диагностику организма для профилактики.
Регургитация аортального клапана характеризуется возвращением биологической жидкости в левый желудочек.
Симптомы
Если у пациента наблюдается трикуспидальная регургитация 1 степени, обычно он субъективно ничего не будет ощущать. Общее состояние при этом никак не страдает.
Обнаруживаются такие изменения зачастую только при УЗИ сердца случайным образом.
Лечения такое состояние также в большинстве случаев не требует. Исключение составляют случаи, когда выявляется основное причинное заболевание, которое привело к начальным изменениям на клапане.
В этом случае терапия будет направлена на излечение основной болезни.
Если развилась трикуспидальная регургитация 2 степени и выше, заболевание также может проходить без явных симптомов и не ухудшать качества жизни пациента.
Однако если состояние развилось остро либо протекает тяжело, могут появиться следующие жалобы:
- повышенная утомляемость из-за развития сердечной недостаточности;
- выбухание яремных вен на шее, чувство их усиленной пульсации – связано с повышением уровня давления в венах;
- болевые ощущения в области под ребрами справа (проекция печени), ее увеличение за пределы реберной дуги – за счет застойных явлений в большом круге кровообращения;
- отеки ног;
- одышка;
- похолодание конечностей – связано с недостаточностью кровоснабжения рук и ног;
- перебои в работе миокарда.
Объективно путем проведения аускультации врач может выявить:
- систолический шум слева от грудины в 5 межреберье, который будет лучше слышен вдохе;
- перкуторно при значительном увеличении правого предсердия и желудочка, границы относительной тупости сердца будут расширены соответственно вправо.
Объективно путем проведения аускультации врач может выявить.
Особенности терапии
Выбор методов лечения патологии будет зависеть от ее формы, степени и от сопутствующих заболеваний.
Существуют 3 тактики лечения регургитации:
- Хирургическое изменение строения клапанного отверстия (различные виды пластики).
- Полная замена клапана (протезирование).
- Медикаментозное консервативное лечение.
МРТ сердца позволяет точно измерить фракцию регургитации и определить причину дилатации при МН.
Диагностика
Определять выраженную трикуспидальную регургитацию врачи научились давно, но диагностика легких форм стала возможной относительно недавно, с появлением УЗИ. То есть около 40 лет назад.
Сегодня ультразвуковое исследование считается основным методом диагностики при такой патологии. Оно позволяет различить малейшее приоткрывание клапанных створок, размер и направление струи крови.
.jpg)
Комплексная диагностика регургитации трехстворчатого клапана включает в себя следующее:
- сбор анамнеза;
- физикальный осмотр (включая аускультацию сердца — прослушивание);
- УЗИ сердца (обычное и с доплером) или эхокардиографию;
- электрокардиографию;
- рентген грудной клетки;
- катетеризацию сердца.
Катетеризация — это диагностико-лечебный метод, который требует тщательной подготовки пациента. Для изучения проблем с кровотоком через трехстворчатый клапан его используют редко. Только в тех случаях, когда требуется максимально глубокая диагностика, например, для оценки состояния коронарных сосудов сердца.
Когда болезнь достигает второй степени, консервативное лечение уже предполагает прием специальных медикаментов.
Причины и признаки трикуспидальной регургитации

Трикуспидальная регургитация – одна из разновидностей порока сердца
При трикуспидальной регургитации нарушается работа трехстворчатого клапана. Чаще всего она является вторичной и возникает на фоне имеющегося заболевания (обычно легочной гипертензии). Также различают врожденную и приобретенную трикуспидальную регургитацию.
На начальных этапах эта патология никак себя не проявляет. В редких случаях появляется пульсация шейных вен из-за повышения кровяного давления. Если трикуспидальная регургитация протекает длительно, она приводит к сердечной недостаточности и ряду характерных симптомов: отек ног, слабость, скопление жидкости в брюшной полости, нарушение работы почек, одышка.
Также трикуспидальная регургитация приводит к нарушению работы печени.
Причин возникновения этого недуга может быть несколько:
- Легочная гипертензия. Под этим понятием может скрываться целый ряд патологий, которые объединяет повышенное давление в легочной артерии. При этом состоянии нагрузка на правый желудочек значительно возрастает. Симптомами являются повышенная утомляемость, одышка, тахикардия, боль в груди, отеки.
- Инфаркт миокарда. При инфаркте часть ткани миокарда заменяется соединительной тканью. Работа сердца нарушается, что часто сказывается и на состоянии клапанов. Как правило, постинфарктное состояние требует длительной реабилитации.
- Митральный стеноз. При этом заболевании стенки митрального клапана сужаются или срастаются вовсе. В результате кровь не может попасть из одной камеры в другую. Все это ведет к тому, что нагрузка на все остальные клапаны возрастает. Начинается левожелудочковая недостаточность.
- Дилатация правого желудочка. При дилатации правый желудочек увеличивается в объеме. Трикуспидальная недостаточность может быть как причиной, так и последствием этого заболевания.
На 1 и 2 стадии болезни человек может не подразумевать о наличии у него трикуспидальной регургитации. Выявляют ее чаще всего при профилактическом обследовании или уже на этапе осложнений.
При сильном его повреждении человеку пересаживают свиной клапан.
Диагностика
Митральная регургитация обычно диагностируется на основе характерных сердечных шумов, прослушиваемых через стетоскоп. Шум представляет собой характерный звук, который производит поток крови, вытекающий назад в левое предсердие при сокращении левого желудочка. Заболевание иногда диагностируется во время обычного врачебного осмотра, когда врач слышит указанный шум.
Тогда назначается эхокардиография, при которой для получения изображения структур сердца и кровотока используются ультразвуковые волны. В ходе эхокардиографии можно получить дополнительную информацию о размере предсердия и желудочка, а также объеме утечки крови, таким образом, можно определить тяжесть регургитации.
С помощью электрокардиографии (ЭКГ) и рентгенографии органов грудной клетки можно обнаружить увеличение размеров левого желудочка. Если регургитация митрального клапана носит серьезный характер, во время рентгенологического исследования органов грудной клетки можно также обнаружить накопление жидкости в легких.
При планировании хирургической операции по восстановлению или замене митрального клапана часто выполняют катетеризацию сердца, в ходе которой врачи могут выявить ишемическую болезнь сердца, лечение которой может быть проведено заодно в ходе операции на сердце.
Пациентам с мерцательной аритмией назначают антикоагулянты, такие как варфарин.
Митральная регургитация.

Под митральной регургитацией (митральная регургитация) определяются как неспособность закрытия митрального клапана между левым предсердием и левым желудочком через изменения в области кольцевого пространства клапана,
Митральная регургитация может быть острой (например, после сердечного приступа или бактериального эндокардита) или хронической.
При первичной митральной регургитации один (или более) компонент клапанного аппарата подвергается риску. Чаще всего первичная митральная регургитация является дегенеративной. Редко ревматический или Инфекционный эндокардит вызывает первичную митральную регургитацию.
Вторичная (функциональный) митральная регургитация наблюдается в дилатационной кардиомиопатии или ишемической наиболее часто. створок клапана и хорды являются структурно нормальными, регургитация митрального клапана происходит из — за дисбаланса сил, действующих на клапане. Это основано на модифицированной геометрии левого желудочка. Возможные механизмы включают в себя:
- Дилатация клапанного кольца при левосторонней сердечной недостаточности различного происхождения.
- Дилатация клапанного кольца у пациентов с хронической фибрилляцией предсердий и расширением левого предсердия.
- Дисфункция папиллярной мышцы при ишемии миокарда (ИБС).

Дисфункция папиллярной мышцы при ишемии миокарда ИБС.
Стадии хронической митральной регургитации
- Компенсированная стадия
Во компенсированной МР сердечно-сосудистая система способна корректировать дополнительную объемную нагрузку, возложенную на левый желудочек из-за повреждения клапана.
Сердце компенсирует дефект с помощью увеличения массы сердечной мышцы, поэтому ему удается функционировать нормально. Люди с компенсированной МР обычно не предъявляют какие-либо жалобы, хотя их нагрузочные возможности сравнительно уменьшаются, особенно на фоне проведения стресс-теста. Многие пациенты с умеренной хронической МР остаются на компенсированной стадии на протяжении всей своей жизни.
- Переходная стадия
По причинам, которые до конца не выяснены, некоторые люди с МР постепенно “переходят” из компенсированной стадии в декомпенсированное состояниюе. В идеале операция восстановления клапана должна выполняться на этом переходном этапе, когда риск операции относительно невелик, а результаты относительно хорошие.
Во время переходной стадии сердце начинает увеличиваться, давление в его полостях также увеличиваются, тогда как фракция выброса снижается. На этом этапе Больные чаще сообщают об одышке и плохой переносимости физической нагрузки, многие не замечают ухудшающих общее состояние симптомов, пока их МР не достигнет третьего этапа. Подобная проблема приводит к откладыванию операции до тех пор, пока декомпенсированная стадия не вызовет крайне тяжелое состояние здоровья.
- Декомпенсированная стадия
Пациенты при декомпенсированной стадии МР почти неизменно имеют значительно увеличенное в размерах сердце, а также выраженные симптомы сердечной недостаточности (одышка, отеки, аритмии). При тяжелой МР отверстие для регургитации составляет более 40 мм2, а объем регургитации более 60 мл, что может привести к серьезным и иногда опасным для жизни изменениям, особенно при низкой частоте сердечных сокращений, уменьшению сократимости и большому периферическому и легочному сосудистому сопротивлению.
После того, как развилась декомпенсированная стадия, возникшая на фоне этого кардиомиопатия (повреждение сердечной мышцы) присутствует и останется даже после восстановления митрального клапана. Поэтому операция по реконструкции пораженных створок становится довольно рискованной и вряд ли приведет к желаемому результату.
Дополнительно к стадиям развития митральной регургитации выделяют степени выраженности патологии, что помогает в лучшем подборе стратегии лечения больного.
Четвертая степень – болезнь переходит в критическое состояние, когда у больного при отсутствии оперативного вмешательства могут возникнуть серьезные осложнения, вплоть до остановки сердца.
РЕГУРГИТАЦИЯ
РЕГУРГИТАЦИЯ (лат. приставка re-, означающая обратное действие, + gurgitare наводнять) — обратное нормальному стремительное движение жидкостей или газов, возникающее в полых мышечных органах при их сокращении. Обычно наблюдается при нарушении функций мышечных жомов или разделительных перегородок (напр., клапанов сердца), а также при обратном направлении волны мышечного сокращения (напр., при антиперистальтике желудка). Наряду с понятием «регургитация» употребляют понятие «рефлюкс», к-рое не является синонимом Р. При рефлюксе (см.) в отличие от Р. происходит пассивное затекание жидкостей в рядом расположенные пространства, гл. обр. вследствие нарушения функции разделительных сред. Так, забрасывание в пищевод содержимого желудка при его сокращении обозначают как желудочно-пищеводную регургитацию, а затекание содержимого желудка в пищевод при изменении положения тела с вертикального на горизонтальное — как желудочно-пищеводный рефлюкс.
Регургитация в сердечно-сосудистой системе, состоящая в движении крови по направлению, обратному естественному, может возникать как в самом сердце, так и в сосудах. В сердце Р. крови может происходить в фазу систолы и диастолы. Причиной является нарушение замыкательной функции митрального, трехстворчатого клапанов, клапанов аорты или легочного ствола.
В фазе систолы Р. появляется при недостаточности митрального и трехстворчатого клапанов, когда кровь из желудочка движется обратно в предсердие через недостаточно плотно сомкнутые атриовентрикулярные клапаны (в левое предсердие — при недостаточности митрального клапана, в правое — трехстворчатого клапана). Причиной недостаточности митрального или трехстворчатого клапанов может быть деформация их створок, пролабирование одной или двух створок в предсердие при систоле желудочков, перфорация створки (см. Пороки сердца приобретенные). Так наз. относительная недостаточность клапанов чаще всего возникает в результате дисфункции папиллярных мышц, значительно реже — в связи с пере-растяжением фиброзного кольца при резкой дилатации одного из желудочков. При этом возникает систолический шум, выслушиваемый при недостаточности митрального клапана на верхушке сердца, при недостаточности трехстворчатого клапана — справа у основания мечевидного отростка грудины.
Р. во время диастолы возникает при недостаточности клапанов аорты или легочного ствола. При недостаточности клапанов аорты кровь движется из аорты в левый желудочек»,, что при аускультации сердца проявляется диастолическим шумом, выслушиваемым во втором межреберье справа у края грудины и в точке Боткина — Эрба. Органическая не-, достаточность клапанов аорты наблюдается при нек-рых, преимущественно ревматических, пороках сердца, относительная возникает вследствие резкого расширения луковицы аорты, напр, при сифилитическом мезаортите с образованием аневризмы аорты (см.). При недостаточности клапана легочного ствола, носящей, как правило, относительный характер и наблюдающейся при высокой легочной гипертензии, кровь движется из легочной артерии в правый желудочек. Аускультативно Р. проявляется так наз. диастолическим шумом Грэма Стилла, лучше выслушиваемым во втором межреберье слева у края грудины (см. Шумы сердечные).
Р. в артериях большого круга кровообращения наблюдается при недостаточности клапана аорты. Она связана с тем, что в фазу диастолы часть крови поступает из аорты обратно в левый желудочек сердца.; Чем дистальнее расположена артерия и чем меньше ее калибр, тем меньше степень регургитации; на уровне артериол и прекапилляров она не выявляется. Продолжительность Р. в магистральных артериях при недостаточности клапана аорты обычно не превышает 0,2 сек. При обследовании больного регургитация проявляется в форме так наз. двойного тона Траубе, реже в виде двойного шума Дюрозье (см. Сосудистые шумы). Указанные феномены наблюдаются при выслушивании артерий ,(гл. обр. бедренных), если сдавливать их головкой стетоскопа (фонендоскопа). В норме при сдавлении артерии выслушивается один тон и систолический шум. Р. четко отражается кривыми внутриартериального давления, ее можно диагностировать также по данным рентгенокимографии (см.) или электрокимографии (см.). При аневризме нисходящего отдела аорты Р. может возникать из-за резкого увеличения растяжимости стенки аневризмы и нарушения демпфирующего действия аорты. В подобных случаях артериальная Р.; выявляется с помощью инструментальных методов — внутри-артериальной манометрии (см. Кровяное давление), аортографии (см.). Регургитация в системе артерий, отходящих от легочного ствола, обусловленная недостаточностью его клапана, может быть выявлена только с помощью инвазивных методов исследования — катетеризации легочного ствола (см. Катетеризация сердца). Рентгено- и электрокимография редко позволяют получить необходимую диагностическую информацию.
Р. крови в венах большого круга кровообращения в значительной мере препятствуют венозные клапаны. Однако при несмыкании устьев полых вен вследствие перерастяжения правого предсердия происходит заброс крови в полые вены и впадающие в них вены крупного диаметра. Клинически это наиболее четко проявляется в форме пульсации наружных яремных вен, сохраняющейся, если вену пережать пальцем примерно на середине ее видимой части, в отделе, расположенном проксимальнее. Регистрация флебограммы синхронно с ЭКГ показывает, что Р. совпадает с систолой предсердий (интервал Р — Q на ЭКГ). При несмыкании устьев легочных вен происходит Р. крови в их полость в период систолы предсердий, а при наличии недостаточности митрального клапана с выраженной атриомегалией — и в фазе систолы желудочков. Выявление этой формы Р. при общеврачебном исследовании затруднительно; выраженная регургитация в легочные вены дает дополнительный зубец на систолическом колене давления заклинивания в легочном стволе.
Р. может наблюдаться также в венах матки, при нек-рых гинекол. заболеваниях; эту форму Р. выявляют с помощью метросальпингографии (см.).
Регургитация в желудочно-кишечном тракте проявляется в виде срыгивания при опухолевом и рубцовом стенозе, дивертикулах, ахалазии пищевода, пролапсе слизистой оболочки желудка в пищевод. При этом в ротовую полость поступает непереваренная пища. Ощущение срыгивания позади нижнего края грудины характерно для высокого стеноза желудка, расположенного ближе к его кардиальному отделу. Регургитация небольшого количества содержимого желудка в пищевод и далее в ротовую полость без ощущения тошноты и рвоты, проявляющаяся изжогой, горечью, отрыжкой воздухом, возникает при нарушениях запирательной функции кардиального отдела желудка на почве эзофагита, гастрита, грыжи пищеводного отверстия диафрагмы. Р. содержимого двенадцатиперстной кишки в желудок может наступать в результате нарушения функции привратника и распознается при зондировании желудка по появлению желчи в желудочном соке или во время гастроскопии и рентгенол. исследования желудка. Иногда появление горького привкуса во рту без срыгивания и тошноты свидетельствует о забросе желчи в желудок, т. е. о дуоденогастральной Р. Заброс содержимого слепой кишки в подвздошную через баугиниевую заслонку (илеоцекальный клапан, Т.) может наступать вследствие ее функциональной недостаточности и диагностируется при рентгенол. исследовании по регургитации контрастного вещества. Наблюдается также холедохопанкреатическая Р. при камнях общего желчного протока в области сфинктера Одди (сфинктера общего желчного протока, Т.), его спазме или опухоли фатерова соска (большого сосочка двенадцатиперстной кишки, Т.) и холедоходуоденальная Р. при несостоятельности сфинктера Одди. У новорожденных и детей грудного возраста Р. проявляется срыгиванием и может наступать в результате нарушения функции жел.-киш. тракта из-за дефектов при кормлении ребенка или перекорма либо является показателем спазма или стеноза привратника.
исследования желудка.





