Симптомы и лечение воспаления шейки матки

- Механизм развития воспаления
- Клинические проявления
- Методы диагностики
- Подходы к лечению
- Профилактика цервицита

Воспаление шейки матки возникает у женщин репродуктивного возраста
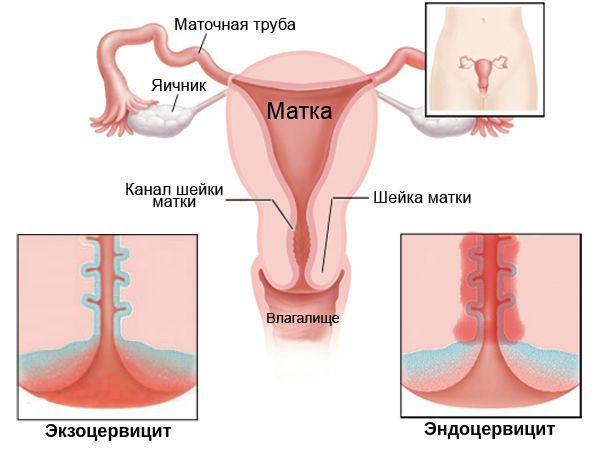
Если патологический процесс распространился на внутреннюю часть канала, его называют эндоцервицит, воспаление на наружной части шейки экзоцервицит.
Симптомы цервицита
Шейка матки имеет слизистый и эпителиальный слой. Некоторые возбудители проявляют тропность к определенному виду ткани, например, трихомонады и хламидии преимущественно поражают эпителий. При такой этиологии заболевание может долго оставаться незамеченным. Если же воспаление затрагивает слизистый слой, пациентка сразу замечает интенсивные выделения.
Цвет выделений зависит от характера патогенной флоры. Они могут быть от бело-желтого до серо-зеленого оттенка, а также иметь примеси крови. Консистенция секрета также меняется от жидкой до густой. Самостоятельно определить, из какого отдела шейки идут выделения, а также какой микроб их спровоцировал, женщина не может. Гинекологический осмотр и анализы являются обязательными.
При длительном течении цервицита к нему присоединяется кольпит и воспаление мочевыводящих путей. Это вызывает дополнительные симптомы и дискомфорт у женщины.
Симптомы, которые могут появляться при цервиците:
- обильные выделения;
- боли внизу живота;
- частые позывы к мочеиспусканию;
- дискомфорт при половом контакте;
- кровянистые выделения после секса.
При гинекологическом осмотре врач замечает следующие изменения:
- отек и гиперемия шейки матки;
- мелкие кровоизлияния;
- рыхлая структура ткани;
- наличие кондилом, изъязвлений, эрозии, изменения цвета некоторых участков;
- вовлечение в воспалительный процесс влагалища.
Раннее начало половой жизни или частая смена партнера.
Клиническая картина воспалительного процесса
Доставляет физический и психологический дискомфорт воспаление шейки матки, симптомы зависят от формы и стадии недуга. При остром цервиците инфекция попадает в половые пути. У пациентки наблюдаются такие клинические признаки.
 пенистые выделения с частичками гноя;
пенистые выделения с частичками гноя;- зуд и жжение во влагалище;
- боли в нижней части живота;
- затруднённое, учащённое мочеиспускание;
- коричневые выделения, не связанные с менструацией;
- физический дискомфорт при половом акте.
Хроническое воспаление шейки матки возникает при попадании бактерий. У некоторых женщин болезнь связана с опущением матки. Хроническое воспаление также диагностируется у пациенток, которые применяют гормональные противозачаточные средства или не соблюдают правила личной гигиены. Если шейка воспаляется, стенки цервикального канала становятся толстыми, наблюдается сильная гиперемия. В дальнейшем возникает эрозия.
Последствием хронического цервицита могут быть другие патологии органов малого таза.
При такой форме недуга симптомы размыты. Периодически ощущаются боли внизу живота, наблюдается дискомфорт при мочеиспускании. Прогрессирование гнойного цервицита ведет к отеку шейки. В ходе диагностики врач обнаруживает утолщение и покраснение. Он передаётся половым путём. Болезнь возникает в результате гонококковой инфекции, сифилиса или хламидий.
Если участок шейки воспален и гиперемирован, предполагается цервицит.
Методы лечения цервицита
Попытки самостоятельного лечения при цервиците противопоказаны. При неверном подборе препаратов или использование их в недостаточной дозировке можно получить сложную для лечения, вялотекущую форму заболевания. В будущем это приводит к серьезным заболеваниям половой сферы – бесплодию, невынашиванию, онкологическим процессам. Самолечение может уменьшить внешние симптомы цервицита, но не избавит организм от инфекции.
Лечение острого воспаления шейки матки включает в себя как местное так и системное применение антибактериальных препаратов. При выявлении специфического возбудителя следует пролечиться не только женщине, но и ее половому партнеру. При отсутствии жалоб у полового партнера наличие инфекционного заболевания у него не исключается, поскольку во многих случаях болезнь протекает бессимптомно.
После проведения антибактериальной терапии, как правило, назначаются препараты, восстанавливающие естественную микрофлору влагалища.
При наличии хронического атрофического цервицита (истончение слизистой оболочки шейки матки), применяются для лечения гормональные препараты. В результате лечения клетки восстанавливают свою структуру и способны вновь оказывать защитные функции.
При наличии хронического атрофического цервицита истончение слизистой оболочки шейки матки , применяются для лечения гормональные препараты.
Как и чем лечить цервицит?
Тактика лечения определяется на основании полученных данных после исследования пациентки. Лечение направлено на устранение основной причины цервицита, купирования воспаления, восстановление микрофлоры и функционирования органов.
Антибиотики. Определив тип патологической флоры, врачи могут назначить различные препараты. При обнаружении бактерий обязательно определяется их чувствительность к антибиотикам. После назначается антибактериальное средство, к которому не обнаружена устойчивость. Крайне важно пройти полный курс терапии, не прерывая ее, соблюдая все рекомендации специалиста.
 Так выглядят суппозитории
Так выглядят суппозитории
Вирус. Если обнаружен вирус — подбирается противовирусный препарат, который эффективен против данного типа вируса.
Грибок. Грибковая инфекция лечится противогрибковыми препаратами.
Гормоны. Цервицит на фоне гормонального сбоя лечат заместительной гормональной терапией.
Также назначаются препараты местного действия: антисептики, регенерирующие средства, препараты для нормализации микрофлоры.
В домашних условиях лечить цервицит нельзя, требуется помощь специалиста. Народные средства применяются только после согласования с врачом, они — исключительно вспомогательный элемент в терапии.
Для снятия воспаления слизистой оболочки шейки матки назначают ванночки и спринцевание различными растворами на основе трав. Они обладают антисептическим действием, способствуя восстановлению пораженного участка.
Хирургические методы применяют для удаления гиперплазии, кист, новообразований.
Не рекомендуется заниматься самолечением. Только врач может назначить эффективную терапию, которая вернет здоровье и восстановит организм. Самостоятельное лечение может усугубить состояние, привести к лекарственной устойчивости, развитию осложнений и хроническому течению болезни.
В случае легкого течения возможно амбулаторное лечение с необходимостью посещения больницы для проведения лечебных процедур.
ВАЖНО При выявлении инфекции курс лечения должны пройти оба партнера для предотвращения повторного присоединения бактерий. Также важен половой покой в острый период болезни.
Во время лечения воспаления нужно воздержаться от секса до полного выздоровления.
Из-за невозможности продвижения сперматозоидов к яйцеклетке женщинам тяжело либо вообще невозможно забеременеть без медицинского вмешательства.
Заключение
- симптомы заболевания зависят от формы течения патологии;
- основная причина развития воспаления шейки матки — проникновение условно-патогенной и специфической флоры;
- диагностируется с помощью гинекологического осмотра, цитологии, ПЦР, ИФА и кольпоскопии;
- лечится применением антибиотиков, противогрибковых препаратов, имуностимуляторов, противовирусных средств;
- снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.

снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.
Степени, формы развития и локализация воспаления
Цервицит проходит два этапа развития:
- Первый этап — происходит воспаление влагалища и шейки матки. Инфекция чаще всего передается половым путем и может протекать бессимптомно;
- Второй этап — прямое восхождение микроорганизмов в верхние отделы генитального тракта.
В медицинской практике различают две формы цервицита:
- острая;
- хроническая.
 Острому воспалению характерны тупые боли в нижней части живота, сильные выделения из влагалища, иногда они могут быть гнойными. При гинекологическом осмотре можно обнаружить отек отверстия цервикального канала.
Острому воспалению характерны тупые боли в нижней части живота, сильные выделения из влагалища, иногда они могут быть гнойными. При гинекологическом осмотре можно обнаружить отек отверстия цервикального канала.
Хронический цервицит — распространенная патология, которой страдают женщины, ведущие активную половую жизнь.
Во время осмотра гинеколог обнаружит отек, гиперемию шейки матки, женщина жалуется на дискомфорт после полового акта, тупые или острые боли в пояснице и внизу живота.
Хронический цервицит распространенная патология, которой страдают женщины, ведущие активную половую жизнь.
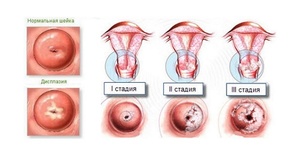
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
В третьем триместре воспалительные изменения вызывают сужение или обтурацию закрытие просвета каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа псевдоуродствам гидроцефалии , гидронефрозу и др.
Диагностика воспаления шейки матки
Начинается диагностика воспаления шейки матки гинекологическим осмотром шейки матки и оценки ее состояния.
Для лабораторных исследований требуются анализы крови – общий и биохимический, а также иммуноферментный анализ на наличие антител к Chlamydia trachomatis и вирусу герпеса.
Также в обязательном порядке берется соскоб со слизистой шейки матки и мазок из цервикального канала на бактериальную микрофлору (в том числе на ДНК трихомонад и гонококков); Пап-мазок (Pap test) на наличие вируса папилломы человека (HPV).
Результатом этих морфологических исследований биоматериала с места возникшего патологического процесса становится цитограмма воспаления шейки матки – развернутое описание состояния клеток эндо- и экзоцервикса с указанием всех обнаруженных инфекционных агентов и патологических изменений на клеточном уровне. В клинической гинекологии данный диагностический метод, основанный на бактериоскопии, считается наиболее информативным и точным.
Инструментальная диагностика проводится с помощью кольпоскопии, позволяющей с многократным увеличением визуализировать структурные изменения пораженных инфекцией слизистых оболочек шейки матки и вагины. В случае хронического воспаления слизистой цервикального канала и при положительном результате мазка по Папаниколау во время кольпоскопии делается биопсия.
 [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Начинается диагностика воспаления шейки матки гинекологическим осмотром шейки матки и оценки ее состояния.
Диагностика
Чтобы установить патологию рассматриваемого вида, пациентке предстоит пройти:
- Гинекологический осмотр с применением зеркал
- Кольпоскопию
- УЗИ с применением трансвагинального датчика
- Лабораторные исследования: определение уровня pH влагалища, ПЦР-диагностику, анализ крови, мочи (клинический, биохимический)
Дополнительные виды обследования зависят от первопричины развития заболевания, срока его давности, вида.
Противопоказание для их введения индивидуальная непереносимость, месячные, беременность.
Причины и механизмы

Воспаление на шейке матки не может появиться самостоятельно. Для этого требуется сочетание нескольких основополагающих моментов. Прежде всего необходимо присутствие возбудителя, т. е. инфекционного агента. Им выступают различные микроорганизмы:
- Условно-патогенные (стрепто- и стафилококк, кишечная палочка, кандиды).
- Специфические (гонококк, трихомонада, хламидии, микоплазмы, бледная трепонема, герпес-вирусы).
- Некоторые паразиты (амебы).
Микробный фактор проникает в цервикальный канал различными путями. Наибольшее значение имеет контактный (половой) и вертикальный механизмы передачи, когда возбудитель попадает в шейку из влагалища. Также встречается гемато- и лимфогенное распространение инфекции, но гораздо реже.
В норме шейка матки призвана защитить внутренние половые органы от неблагоприятного воздействия извне. Поэтому она всегда закрыта, а цервикальный канал заполнен слизистой пробкой. Последняя содержит секреторные антитела, выступающие гуморальным фактором защиты. Но бывают ситуации, когда этот естественный барьер нарушается, и в шейке развивается инфекционный процесс. Этому способствуют следующие состояния:
- Другие воспалительные заболевания (кольпиты, вульвиты, бартолиниты).
- Эрозия шейки матки.
- Псевдоэрозия и эктропион (выворот шейки).
- Травматическое повреждение (в родах, при абортах, диагностических выскабливаниях, операциях).
- Применение внутриматочных контрацептивов.
- Истмико-цервикальная недостаточность.
- Снижение общей реактивности организма (инфекции, интоксикации, облучение, прием иммунодепрессантов).
Таким образом, важно не только присутствие инфекционного агента и реализация пути его передачи, но и наличие чувствительного организма, в который он может внедриться. При достаточной активности иммунной системы и нормальном функционировании естественных барьеров развитие заболевания маловероятно. Это возможно лишь при высокой вирулентности возбудителя и большом его количестве (микробной дозе). В остальных же случаях определяющим фактором являются локальные или общие нарушения, снижающие активность защитных систем.
Непосредственной причиной цервицита является микробный фактор, но его развитие становится возможным лишь при наличии благоприятных условий.
Последняя содержит секреторные антитела, выступающие гуморальным фактором защиты.
Цервицит
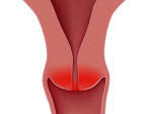
Цервицит – это воспаление тканей шейки матки, вызванное бактериями, вирусами или другими возбудителями, которое может протекать в острой или хронической форме. Клинические симптомы чаще отсутствуют, возможны выделения, зуд, жжение, боли. Для диагностики применяют мазок из наружного зева, простую и расширенную кольпоскопию. Установить возбудителя помогают бактериологические методы и ПЦР-диагностика, состояние шейки дополнительно оценивают при помощи УЗИ. Лечение проводится медикаментозными средствами, по показаниям используются деструктивные и хирургические методы.
Для диагностики применяют мазок из наружного зева, простую и расширенную кольпоскопию.
Цервицит при беременности
При беременности заболевание цервицит может вызвать заражение плода, выкидыш или преждевременные роды. Инфицирование околоплодных вод в первом триместре беременности влечет за собой патологии развития плода, плацентарную недостаточность и другие пороки. На поздних сроках беременности воспалительный процесс в шейке матки распространяется на всю репродуктивную систему и тормозит развитие плода.
Для лечения цервицита у беременных женщин назначают антибактериальный Суммамед, местные антисептики и иммуномодуляторы. В качестве поддерживающей терапии при стихании симптомов острого цервицита проводят обработку влагалища и шейки матки растворами Димексида и Хлорофиллипта. При инфекционном цервиците назначают противовирусные и антибактериальные средства женщине и половому партнеру.
В качестве поддерживающей терапии при стихании симптомов острого цервицита проводят обработку влагалища и шейки матки растворами Димексида и Хлорофиллипта.
Лечение цервицитов

Чтобы знать, как лечить воспаление шейки матки, необходимо точно определить возбудителя заболевания. В зависимости от причины цервицита лечение заключается в приеме антибактериальных, или противовирусных препаратов.
Если болезнь спровоцирована инфекциями, то целесообразным будет лечение сумамедом, мономицин, максаквин, эритромицин и другими антибактериальными препаратами.
Если болезнь спровоцирована грибками рода Кандида, то антибактериальная терапия не назначается совсем, уместным будет прием противогрибковых препаратов, таких как дифлюкан и его аналоги.
Очень часто при таком заболевании доктора назначают свечи от воспаления шейки матки под названием тержинан. Это комплексный препарат местного воздействия. Также для местного применения используют хлорофиллипт, нитрат серебра, димексид. Такими растворами обрабатывают влагалище.
Труднее всего поддаются лечению такие воспалительные процессы вирусной этиологии. Обычно такие проблемы провоцирует вирус генитального герпеса. Такое лечение будет самым продолжительным и потребует применения и противовирусных препаратов, и иммуностимулирующих средств и применение иммуноглобулина.
Воспалительные процессы данного характера могут быть спровоцированы и вирусом папилломы человека. В таком случае для лечения пригодятся цитостатики и интерфероны.

Если болезнь уже перешла в хроническую форму, то медикаментозное лечение может уже и не дать положительных результатов.
В таком случае потребуется применение современных хирургических методик. К ним относят: лазеротерапия, криотерапия, диатермокоагуляция.
Обязательным условием эффективного лечения является восстановление нормальной микрофлоры влагалища, независимо от возбудителей болезни.
Ни в коем случае не применяйте для устранения недуга самостоятельно средства народной медицины. Они в данном случае не окажут никакого положительного воздействия на данную проблему.
Важно также помнить, что такая проблема намного легче и быстрее устраняется на начальном этапе, когда еще не перешла в запущенную хроническую форму.
В зависимости от причины цервицита лечение заключается в приеме антибактериальных, или противовирусных препаратов.
Как можно помочь больной
На вопрос о том, как лечить воспаление шейки матки, нельзя дать однозначного ответа. Единой схемы нет. Ее подбирает лечащий врач индивидуально. О лечении воспаления матки читайте в данной статье. Терапия назначается с учетом типа инфекционного процесса. От воспаления, спровоцированного микробной флорой, хорошо помогают антибактериальные лекарственные средства. Разрешено местное лечение. При вирусной природе инфекции антибиотики неэффективны. Травматические поражения требуют принципиально иного подхода. Таким образом, воспаление шейки матки должно лечиться строго под контролем специалиста.
Беременным, а также женщинам, страдающим печеночной или почечной недостаточностью, следует соблюдать осторожность с этими лекарственными средствами.
 пенистые выделения с частичками гноя;
пенистые выделения с частичками гноя;




