Зачем нужны нейтрофилы?
Нейтрофильные клетки помогают организму бороться с патогенным воздействием. Существует прямое и непрямое воздействие на чужеродные элементы:
- Фагоцитоз. Нейтрофилы проникают в ткани организма из крови и уничтожают чужеродные, патогенные микроорганизмы путем их фагоцитоза, то есть поглощая и переваривая чужеродные частицы, и после их переваривания погибают.
- Дегрануляция. Внутри нейтрофильных клеток содержатся зерна (гранулы). Гранулы состоят из разных активных ферментов, которые умеют воздействовать на бактерии, вирусы, атипичные клетки и разрушать их. Организм чувствует угрозу и синтезирует защитные лейкоциты, но напрямую встретиться с чужеродным агентом у них нет возможности. Тогда нейтрофилы действуют с помощью своих специфических ферментов – антимикробных пептидов, пищеварительных ферментов, активных форм кислорода, ДНК-сеток. Процесс дегрануляции сейчас активно изучается, в связи с его использованием в лечении рака.
Разные фракции нейтрофилов являются частью лейкоцитарной формулы, которая подсчитывается при проведении общего анализа крови. Если в организме возникает воспалительный процесс, нейтрофилы быстро находят его и активно движутся к нему. Нейтрофилы имеют сильное воздействие на бактериальную флору. Чем сильнее бактериальное воспаление, тем больше нейтрофилов определяется в лейкоцитарной формуле. Появление в крови незрелых форм (промиелоцитов, миелоцитов), увеличение количества юных и палочкоядерных форм называется сдвигом формулы влево (потому что в лейкоцитарной формуле крови различные формы нейтрофилов указываются слева направо от молодых к зрелым). Когда увеличивается количество зрелых сегментоядерных нейтрофилов врачи говорят про смещение в правую сторону.
Тогда нейтрофилы действуют с помощью своих специфических ферментов антимикробных пептидов, пищеварительных ферментов, активных форм кислорода, ДНК-сеток.
Показания для анализа
Определение количества нейтрофилов входит в стандарт проведения общего анализа крови (ОАК). Общий анализ крови рекомендуется проводить всем без исключения людям при направлении на диагностические или лечебные процедуры в условиях поликлиники или стационара.
Показания для определения количества нейтрофилов:
- воспалительные заболевания любой из систем организма, например, пневмония или ревматизм;
- хирургические воспалительные патологии – аппендицит, перитонит;
- значительные ожоги поверхности тела;
- деструктивные процессы в организме, например, инфаркт миокарда;
- онкологические заболевания;
- инфекционные патологии – туберкулёз, корь, дифтерия и пр.;
- выраженная кровопотеря в результате травмы или внутреннего кровотечения;
- отравления, вызванные химическими и токсическими веществами.
Подготовка к анализу крови для определения количества нейтрофилов
Количество нейтрофилов определяется при проведении общего анализа крови. Человеку перед сдачей крови рекомендуется воздержаться от употребления алкоголя, жареной или жирной пищи. Минимум за четыре часа до проведения процедуры пациент должен полностью исключить приём каких-либо продуктов. Следует ограничить повышенные физические или психологические нагрузки накануне проводимой процедуры.
Нормы количества нейтрофилов у детей и взрослых
В результатах общеклинического анализа крови нейтрофилы обозначаются как NE и измеряются в процентах.
- от 1 дня до 15 дней – 31,0%-56,0%;
- от 15 дней до 1 года – 17,0%-51,0%;
- от 1 года до 2 лет – 29,0%-54,0%;
- от 2 лет до 5 лет – 33,0%-61,0%;
- от 5 лет до 7 лет – 39,0%-64,0%;
- от 7 лет до 9 лет – 42,0%-66,0%;
- от 9 лет до 11 лет – 44,0%-66,0%;
- от 11 лет до 15 лет – 46,0%-66,0%;
- старше 15 лет – 48,0%-78,0%.
от 1 года до 2 лет 29,0 -54,0 ;.
Норма нейтрофилов в крови у взрослых и детей
Нейтрофилы составляют большую часть всех лейкоцитов. Их количество колеблется от 44 до 76%.
В норме в крови не должно быть юных клеток крови (миелобласты, промиелоциты, метомиелоциты). При лабораторном исследовании крови у здорового человека можно обнаружить палочкоядерные и сегментоядерные нейтрофилы. Их количество меняется в зависимости от возраста человека. Их нормы необходимо знать для точной диагностики и оценки состояния организма человека.
Показатели нейтрофилов в норме:
- У грудного ребенка (до 1 года) – от 29 до 51%;
- У ребенка от 1 года до 7 лет – от 34 до 56%;
- У ребенка от 7 до 12 лет – от 41 до 61%.
Соотношение палочкоядерных и сегментоядерных гранулоцитов в зависимости от возраста:
- Новорожденный ребенок: палочкоядерные – от 5 до 13%, сегментоядерные – от 49 до 70%;
- Ребенку 1 месяц: палочкоядерные – от 1 до 6%, сегментоядерные – от 16 до 30%;
- Годовалый ребенок: палочкоядерные – показатели, как у месячного ребенка, сегментоядерные – от 45 до 66%;
- Ребенок 4 – 5 лет: палочкоядерные – от 1 до 4%; сегментоядерные – от 36 до 55%;
- Ребенок от 6 до 12 лет: палочкоядерные – показатели, как у детей 4 – 5 лет, сегментоядерные – от 39 до 60%;
- Дети старше 12 лет и взрослые: палочкоядерные – от 1 до 5%, сегментоядерные – от 40 до 61%.
Подробнее про норму нейтрофилов в крови можно узнать здесь.
Подробнее про норму нейтрофилов в крови можно узнать здесь.
Нейтрофилы в анализе крови: расшифровка
При расшифровке анализа крови на нейтрофилы, следует учитывать тот факт, что норма этих клеток у мужчин и женщин фактически одинакова. Колебание нормы в основном зависит от возраста. Так как графы «нейтрофилы» в бланке общего анализа крови не существует, то норму вышеуказанных клеток медспециалисты рассматривают по графам «палочкоядерные нейтрофилы» и «сегментоядерные нейтрофилы».
| Возраст | Норма нейтрофилов | |
|---|---|---|
| Палочкоядерные | Сегментоядерные | |
| Взрослые | От 1 до 4 % | От 40 до 60% |
| Дети в возрасте от 6 до 12 лет | От 1 до 4% | От 40 до 60% |
| Дети в возрасте от 4 до 5 лет | От 1 до 4% | От 35 до 55% |
| Дети в возрасте от 2 до 12 месяцев | От 1 до 5% | От 45 до 65% |
| Дети в возрасте 1 месяца | От 1 до 5% | От 17 до 30% |
| Дети в возрасте 2 недель | От 1 до 4% | От 27 до 47% |
| Дети младше 1 недели | От 1 до 5% | От 35 до 55% |
| Новорожденные | От 5 до 12% | От 50 до 70% |
Диагностическое значение имеет и самостоятельная норма нейтрофилов, и отношение между молодыми и зрелыми клетками. Соотношение между нейтрофилами называется «сдвигом».
Нейтрофилез (нейтрофилия) – это превышение нормы нейтрофилов в крови. Нейтрофилез представляет собой отражение своеобразной защиты организма от воспалений и инфекций. В большинстве случаев нейтрофилия сочетается с лейкоцитозом. Для бактериальной инфекции довольно типична нейтрофилия с палочкоядерным сдвигом.
Нейтропения – это снижение концентрации нейтрофилов в крови. Данное состояние свидетельствует об органическом или функциональном угнетении кроветворения или об активном разрушении нейтрофилов. Уменьшение содержания этих клеток в крови наблюдается при использовании некоторых медикаментов, а также при вирусных инфекциях. Нейтропения, как правило, указывает на низкий иммунитет.
Поражение костного мозга, спровоцированное химиотерапией, лучевой терапией или радиационным облучением.
Понижение
Или нейтропения (еще одно название — агранулоцитоз).
Понижение нейтрофилов может зависеть от разнообразных причин:
- Тяжелые вирусные заболевания (грипп, краснуха, корь, гепатит В);
- Заболевания, вызванные бактериальными инфекциями (тиф, туляремия);
- Прием лекарств (анальгетиков, иммунодепрессантов и цитостатиков, антибактериальных препаратов, препаратов содержащих интерферон);
- Онкологические заболевания органов кроветворения;
- Химиотерапия;
- Лучевая терапия;
- Радиационное облучение;
- Апластическая анемия;
- Лейкоз крови;
- Нарушения питания (дефицит витаминов, например фолиевой кислоты и В12)
Тяжесть этих процессов, как и в случае с нейтрофилезом, показывает степень нейтропении:
- Мягкая – от 1 до 1,5 *109/л
- Умеренная – от 0,5 до 1 *109/л
- Тяжелая – от 0 до 0,5 *109/л
Нейтропения может быть нехроническим временным явлением – например, во время приема противовирусных препаратов. После окончания лечения количество нейтрофилов достаточно быстро приходит в норму. Если никакие серьезные заболевания у пациента не диагностированы, беспокоиться стоит в том случае, если число нейтрофилов понижено в течение длительного периода.
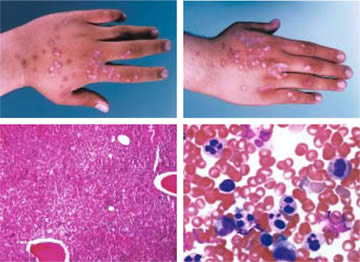 Проявление нейтропении
Проявление нейтропении
В последнем случае нагрузка на нейтрофилы в организме женщины увеличивается, ведь им приходится справляться с возросшим количеством токсинов, поступающих в кровь.
Расшифровка анализа с лейкоцитарной формулой
Существует несколько критериев, по которым специалист оценивает состояние крови и соотношение лейкоцитов.
Исследование нейтрофилов в мазке крови имеет особое значение.
Повышенные значения
Повышение количества нейтрофилов (нейтрофилез) является специфической формой защиты организма от проникновения инфекции и развития воспалительного процесса. Обычно нейтрофилез сочетается с лейкоцитозом (повышение числа лейкоцитов), при этом увеличение количества палочкоядерных нейтрофилов указывает на развитие бактериальной инфекции в организме.
Незначительное повышение содержания нейтрофилов в крови наблюдается при чрезмерной физической нагрузке, сильных психоэмоциональных напряжениях, после сытной еды, при беременности.
Но значительное увеличение количества нейтрофилов в анализе крови может указывать на развитие следующих патологий:
- умеренный или локализованный воспалительный процесс (уровень нейтрофилов в крови повышается до 10,0×10 9 /л);
- обширный воспалительный процесс в организме (уровень нейтрофилов в крови повышается до 20,0×10 9 /л);
- генерализованный воспалительный процесс, например, при сепсисе стафилококковой этиологии (уровень нейтрофилов в крови повышается до 40,0-60,0×10 9 /л);
Состояние, при котором в крови появляются незрелые формы нейтрофилов (миелоциты, промиелоциты), увеличивается количество палочкоядерных и юных форм, называют сдвигом лейкоцитарной формулы влево. Такое состояние наблюдается при особо тяжелых и обширных инфекционных процессах, в частности при гнойных инфекциях.
лучевая терапия, радиационное облучение;.
Немного о нейтрофилах
Нейтрофильные элементы делятся на два основных типа – палочкоядерные и сегментоядерные. Первая группа объединяет в себе молодые лейкоцитарные клетки с одиночным ядром, внешне напоминающим немного согнутый прутик, подковку или утолщенный стержень. Подавляющая часть таких компонентов крови (свыше 90%) находится в чертогах костного мозга, в котором и была сформирована.
Там юные нейтрофилы дожидаются периода созревания, затем выходят из «родного дома» с целью патрулирования организма, дожидаясь очередной попытки внедрения патогенов. Сегментоядерные гранулоциты представляют собой взрослые клеточные структуры, снабженные уже фрагментированным ядрышком: оно будто разделено узенькими перешейками на несколько частей.
Данным кровяным тельцам свойственны крайне важные функции:
- Беспрепятственное и быстрое перемещение по организму. Активное движение осуществляется за счет амебовидной формы.
- Хемотаксис. Каждая защитная клетка обеспечена особым сенсором, который указывает точно на место расположения инородных частиц. Речь идет практически о микроскопических навигаторах.
- Захват вредоносных элементов. Без каких-либо осложнений нейтрофилы сцепляются с поверхностью возбудителей заболеваний и «притягивают» к себе.
- Фагоцитоз. Гранулоциты обхватывают крошечных врагов своими ложноножками с дальнейшим поглощением содержимого.
- Ликвидация опасности. За счет активации ферментов нейтрофилы переваривают патогены и подобным образом «разминируют» их.
- Собственная гибель. Как только лейкоцитарная клетка исчерпает свой ресурс, она автоматически прерывает свое существование.
- Постсмертная помощь. После фактической смерти нейтрофилы окончательно выделяют в окружающую среду цитокины, которые оказывают в дальнейшем антибактериальное действие.
Этот идеально продуманный процесс на регулярной основе оберегает человеческий организм от разрушительного воздействия и гибели. Если происходит внедрение через биологические барьеры вредоносных элементов, «в бой» вступают сначала зрелые гранулоциты, а при необходимости содействия из костного мозга «по зову сородичей» прибывают палочкоядерные лейкоциты.
Количество таких телец в крови показывает состояние организма, акцентируя внимание специалистов на воспалениях, некрозах, грибковых инфекциях и т. д. Часто крайне тяжелые процессы деформируют нейтрофилы, например, запущенный лейкоз может приводить к набуханию гранул – такой процесс именуется токсичной зернистостью и хорошо виден в микроскоп.
Если происходит внедрение через биологические барьеры вредоносных элементов, в бой вступают сначала зрелые гранулоциты, а при необходимости содействия из костного мозга по зову сородичей прибывают палочкоядерные лейкоциты.
Нейтрофилы в анализе крови
В крови здорового человека они могут вообще отсутствовать.
Нормальный уровень нейтрофилов в крови и причины его изменения

- Строение и функции нейтрофилов
- Повышение нейтрофилов в крови
- Понижение нейтрофилов в крови
Нейтрофилы представляют собой самую многочисленную разновидность белых клеток крови (лейкоцитов), которые образуются из гранулоцитарного ростка кроветворения. Нормальное содержание нейтрофилов в крови взрослого человека составляет 1,9- 6,6*10 9 /л или 45-72% от общего числа лейкоцитов.
Строение и функции нейтрофилов.
Функции
Палочкоядерные и сегментоядерные нейтрофилы защищают организм от инфекций, в первую очередь бактериальных и грибковых. Способны мигрировать за пределы кровеносного русла к очагу воспаления, поглощать микроорганизмы, разрушать их с помощью ферментов.
Такая способность лейкоцитов называется фагоцитоз, который бывает:
- завершенным;
- незавершенным.
При завершенном фагоцитозе микроб полностью переваривается внутри нейтрофила, а остатки его выбрасываются из клетки. При незавершенном, лейкоцит погибает вместе с фрагментами микроорганизмов и выводится в виде гнойного отделяемого. Один сегментоядерный нейтрофил способен переварить до 30 бактерий.
Оболочки сегментоядерных нейтрофилов могут легко менять свою форму, образуя выпячивания, с помощью которых лейкоцит передвигается к месту внедрения микроорганизма. Направление движения нейтрофил выбирает, ориентируясь на химические вещества, выделяемые поврежденными тканями. Такой способ передвижения называется хемотаксис.
Помимо фагоцитоза, сегментоядерные гранулоциты выполняют следующие функции:
- бактерицидную – выделяют вещества, убивающие бактерии;
- оказывают влияние на свертывающую систему крови;
- влияют на температуру тела;
- играют важную роль в регуляции интенсивности воспаления, активации иммунитета.

У детей 1-13 лет.
Повышение уровня нейтрофилов
Повышение уровня нейтрофилов в крови носит название нейтрофилёз (нейтрофилия).
Отклонение от нормы сегментоядерных нейтрофилов может указывать на следующие патологии и состояния:
- Инфекционные болезни,
- Патологии нижних конечностей,
- Онкологические заболевания,
- Функциональные нарушения системы мочевыделения,
- Ревматоидные воспалительные заболевания,
- Повышение уровня сахара в крови.
Превышение нормы палочкоядерных нейтрофилов встречается при острых инфекционных и воспалительных заболеваниях, которые провоцируют ускорение проникновения незрелых нейтрофилов в кровоток.
 Количество молодых нейтрофилов выше нормы является следствием:
Количество молодых нейтрофилов выше нормы является следствием:
- Пневмонии,
- Отита,
- Пиелонефрита,
- Оперативного вмешательства и постоперационного периода,
- Дерматита,
- Целостного нарушения кожи,
- Различного рода травм,
- Термических, химических ожогов,
- Подагры,
- Ревматоидных заболеваний,
- Новообразований злокачественной/доброкачественной природы,
- Анемии (наблюдается полисегментация нейтрофилов),
- Аутоиммунных заболеваний,
- Обширных кровопотерь,
- Колебаний температуры окружающей среды,
- Гормональных изменений при беременности.
 Отклонение от нормы палочкоядерных нейтрофилов в большую сторону может быть вызвано чрезмерными физическими или эмоциональными нагрузками.
Отклонение от нормы палочкоядерных нейтрофилов в большую сторону может быть вызвано чрезмерными физическими или эмоциональными нагрузками.
Также наблюдается рост незрелых нейтрофилов на фоне приема некоторых лекарственных препаратов, таких как:
- Гепарин
- Кортикостероиды
- Адреналин
- Лекарственные средства, в состав которых входит растение наперстянка.
Палочкоядерная нейтрофилия наблюдается при интоксикациях свинцом, ртутью или инсектицидами.
Равномерный рост палочкоядерных и сегментоядерных нейтрофилов наблюдается при:
- Локализованных гнойных воспалениях (аппендицит, инфекции ЛОР-органов, ангина, острый пиелонефрит, аднексит и пр.),
- Генерализованных гнойных воспалениях (перитонит, скарлатина, сепсис и пр.),
- Некротических процессах (инсульт, гангрена, инфаркты и т.д.),
- Распаде злокачественного новообразования,
- Попадании в организм токсинов бактерий, без заражения самими бактериями (пример: попадание в организм токсина ботулизма, образовавшегося при гибели самих бактерий).
Нейтрофилию классифицируют по степени выраженности:
| степень | уровень нейтрофилов (х 10 9 /л) |
| умеренная | до 10 |
| выраженная | 10 — 20 |
| тяжелая | 20 -60 |
Нейтрофилия протекает бессимптомно и выявляется, чаще всего, случайно.
Характеризуется резким повышением температуры до субфебрильных отметок, тахикардией, гипотензией, слабостью, обильным потовыделением,.
Нейтрофилы
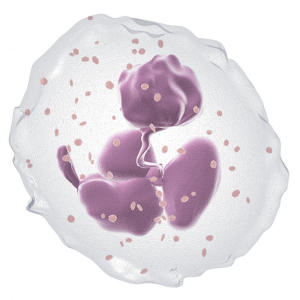
Нейтрофилы – форма лейкоцитов, которые принадлежат к семейству гранулоцитов вместе с эозинофилами и базофилами. Нейтрофилы – самая многочисленная группа лейкоцитов. Важнейшей и основной функцией нейтрофилов является защита организма от инфекций. Механизмы, которые они используют для выполнения своего предназначения – фагоцитоз (поедание чужеродных образований, таких как бактерии или омертвевшие ткани), выработка ряда ферментов, которые убивают микроорганизмы и хемотаксис – способность двигаться между клетками тканей организма и целенаправленно перемещаться к микроорганизмам и очагам воспаления.
Нейтрофилы доставляют в очаг воспаления большое количество разнообразных ферментов, играющих важную роль в процессах рассасывания омертвевших тканей. Нейтрофилы могут выделять в кровь вещества, обладающие антитоксическими свойствами, а также пирогенные вещества, вызывающие лихорадку и вещества, поддерживающие воспалительный процесс. Также нейтрофилы принимают участие в образовании фибриновых тромбов и их удалению – фибринолизу.
Образование нейтрофилов
Развитие нейтрофилов начинается в костном мозге из стволовой клетки, которая называется гемопоэтическая стволовая клетка или гемоцитобласт. Наибольшее их количество найдено в костях грудины, бедер и таза. Эти клетки являются предшественниками всех клеток крови, хотя сами они не первичны, а происходят от других клеток – гемангиобластов и прегемангиобластов, которые уже имеют первичного прародителя – эмбриональную мезодерму.
На следующем этапе гемоцитобласты под влиянием различных факторов превращаются в общий для всех миелоидных клеток предшественник (прогенитор). Эта разновидность стволовых клеток ориентирована на образование узкого класса клеток, в случае миелоидного прогенитора – это нейтрофилы, эозинофилы, базофилы, а также эритроциты, дендритные клетки и тромбоциты.
Далее, на пути превращения в нейтрофил, миелоидная прогениторная клетка превращается в миелобласт. Миелобласт – стволовая клетка, которая непременно станет одним из трех гранулоцитов – нейтрофилом, эозинофилом или базофилом. Ее можно встретить в крови больных острый миелобластным лейкозом. Миелобласты лишен характерных для всех гранулоцитов гранул в цитоплазме, и большую его часть занимает ядро. Гранулы появляются на следующей стадии развития, когда миелобласты превращается в промиелоциты.
Промиелоцит имеет большие размеры по сравнению с миелобластом, а его цитоплазма содержит заметные гранулы. В пути преобразований, промиелоцит на следующем этапе становится нейтрофильным миелоцитом. Его ядро еще круглое, хотя уже занимает меньшую часть клетки, а на следующем этапе, при преобразовании в метамиелоцит, в ядре становится заметной вмятина, которая начинает разделять его на сегменты. Далее, метамиелоциты становится палочкоядерными нейтрофилами, которые в норме могут содержаться в крови (до 5%). И, наконец, в конце этого сложного пути, приведенного тут в сокращенной форме, палочкоядерный нейтрофил становится зрелым сегментоядерным нейтрофилом, готовым к выполнению своих функций.
Изменения в количестве нейтрофилов
Нейтрофилы являются наиболее изменчивой группой лейкоцитов. В зависимости от своего возраста они делятся на юные (которые, в свою очередь, подразделяются на миелоциты и метамиелоциты), палочкоядерные и взрослые сегментоядерные нейтрофилы. Норма составляет: юные – 0 %, палочкоядерные — 1–6 %, сегментоядерные — 47–72 %. Количество нейтрофилов не определяется отдельно, и они подсчитываются вместе с другими формами лейкоцитов в лейкоцитарной формуле, которая является составляющей общего клинического анализа крови.
Повышение числа нейтрофилов (нейтрофилия или нейтрофилёз) наблюдается при общем повышении числа лейкоцитов. Нейтрофилия – один из основных диагностических критериев любого гнойного процесса, особенно сепсиса. Установлено, что чем выше лейкоцитоз, тем более выражена положительная реакция организма на инфекцию.
Наряду с увеличением количества лейкоцитов при сепсисе возможно и их снижение до 3−4×10 9 /л, что чаще наблюдают при грамотрицательном сепсисе. Наиболее значительное угнетение лейкоцитарной реакции отмечают при септическом шоке (2×10 9 /л). Для тяжёлых форм синегнойного сепсиса с развитием септического шока характерно развитие выраженной лейкопении, доходящей до 1,6×10 9 /л.
Нейтропения — содержание нейтрофилов в крови ниже 1,5×10 9 /л. Выраженность нейтропении может зависеть от расы: нейтропенией у лиц белой расы следует считать снижение количества нейтрофилов ниже 1,8×10 9 /л, а у чернокожих — ниже 1,4×10 9 /л. Основные причинами, вызывающими нейтропению, могут быть бактериальные инфекции. Нейтропения может быть вызвана влиянием химических веществ (бензол, аналин и т.д.), противоопухолевых препаратов, недостатком витаминов – В12 или фолиевой кислоты и т.п. Развитию нейтропении способствует алкоголизм, диабет, тяжелый шок.
Однако при анализе причин нейтропений необходимо помнить и о редких заболеваниях, сопровождающихся снижением количества нейтрофилов в крови, например:
- доброкачественная наследственная нейтропения – семейное заболевание, клинически часто не проявляющееся. У большинства пациентов общее количество лейкоцитов в норме, нейтропения умеренная (до 20−30%), другие показатели крови в норме;
- циклическая нейтропения – заболевание, характеризующееся периодическим (обычно через довольно точный интервал – от 2-3 нед до 2-3 мес) исчезновением из крови нейтрофилов. До возникновения «приступа» кровь больного имеет нормальный состав, а при исчезновении нейтрофилов увеличивается содержание моноцитов и эозинофилов.
Агранулоцитоз – резкое уменьшение количества гранулоцитов в крови вплоть до полного их исчезновения. Агранулоцитоз ведёт к снижению сопротивляемости организма инфекциям и развитию бактериальных осложнений. В зависимости от механизма возникновения различают миелотоксический и иммунный агранулоцитоз.
Миелотоксический агранулоцитоз возникает в результате действия веществ, замедляющих или останавливающих рост клеток. Как правило он связан с химиотерапией онкологических заболеваний. Ему свойственно сочетание лейкопении с тромбоцитопенией и нередко с анемией.
Иммунный агранулоцитоз может быть связан с появлением аутоантител (например, при системной красной волчанке) и антител к гранулоцитам, в т.ч. и нейтрофилам, после приема определённых медикаментов (при попадании в организм эти медикаменты, соединяясь с белком, обретают свойства антигена): диакарба (диамокса), амидопирина, антипирина, ацетилсалициловой кислоты, барбитуратов, изониазида (тубазида), мепротана (мепробамата), фенацетина, бутадиона, новокаинамида (прокаинамида), индометацина, левамизола, сульфаниламидов, метициллина, триметоприма (входит в состав бактрима), хингамина (хлорохина), инсектицидов, клозапина (лепонекса) и др.
Патологии нейтрофилов
Человеческие нейтрофильные сегментоядерные лейкоциты, или нейтрофилы, обеспечивают эффективную защиту против бактериальных и грибковых инфекций. Однако, они также являются важным звеном в механизме возникновения и развития некоторых неинфекционных заболеваний.
Врожденные (генетически обусловленные) недостатки нейтрофилов и их последствия
| Недостаток | Последствия |
|---|---|
| Дефицит рецептора CR3 (iC3b) | Задержка отделения пуповины, раннее начало рецидивных бактериальных инфекций – инфекций кожи, мукозита, отита, гингивита, периодонтита; угнетение иммунной системы, нейтрофилия |
| Хронический гранулематоз (дефицит НАД- и НАДФ-оксидазы и глутатионпероксидазы) | Инфекции, вызванные каталаз-положительными бактериями (стафилококки, листерии, сальмонеллы и т.д.) и грибками, которые поражают кожу, легкие, печень и кости, формируется гранулома |
| Дефицит специфических гранул | Тяжелые рецидивирующие бактериальные инфекции кожи и глубоких тканей, угнетение иммунного ответа в форме воспаления |
| Дефицит миелопероксидазы | В целом, пациент здоров, но на фоне диабета могут возникать грибковые инфекции, преимущественно кандидоз |
Хотя нейтрофилы и играют определяющую роль в защите против бактерий, они также, при определенных обстоятельствах, атакуют и уничтожают ткани собственного организма. Некоторые механизмы, важные при уничтожении микроорганизмов, могут влиять на ткани, которые находятся в зоне атаки нейтрофилов. Таким образом они становятся одним из элементов в патогенезе многочисленных болезней. Для некоторых из них, например подагре и аутоиммунных артритах, связь между деятельностью нейтрофилов и поражением суставов доказана многочисленными исследованиями.
Нейтрофилы также вовлечены в механизмы возникновения ряда респираторных заболеваний, которые включают в себя эмфизему, астму и респираторный дистресс-синдром взрослых (ARDS), который непосредственно угрожает жизни и требует реанимационных мероприятий. Предполагается, что тяжелая шоковая интоксикация при ARDS является следствием прямого действия фактора некроза опухоли (белок, который выделяется макрофагами и другими лейкоцитами и является мощным стимулятором воспалительного процесса) с участием монокинов (разновидность цитокинов – белков, регулирующих межклеточные и межсистемные взаимодействия в организме), которые синтезируют нейтрофилы.
Нейтрофилы и рак
Нейтрофилы больше не рассматриваются лишь в качестве лейкоцитов, которые первыми реагируют на измененные (злокачественные клетки). По современным воззрениям они играют сложные многогранные роли на всех стадиях перерождения тканей, к тому же в двух ролях: как клетки, способствующие развитию опухоли, так и, как лейкоциты с противоопухолевым действием. Было обнаружено несколько популяций нейтрофилов при раке, которые сейчас определяются комбинацией признаков: плотность, зрелость, поверхностные маркеры, морфология и строение. Количество нейтрофилов в периферической крови увеличивается у пациентов, больных раком. Опухоли производят гранулоцитарный колониестимулирующий фактор (G-CSF), который влияет на баланс содержания/выведения нейтрофилов в костном мозге, что приводит к их выходу в кровь.
Проведено немало исследований, направленных на выявление связи между количеством нейтрофилов в крови и состоянием больного раком. Большинство исследовательских групп в качестве маркера использовали соотношение нейтрофилов к лимфоцитам (NLR). Анализ сотни таких исследований, которые включали сведения о более 40 000 пациентов, показал, что отношение NLR> 4 указывает на худшее общее выживание. Это было установлено для всех типов и стадий рака.
Однако связь между нейтрофилами периферической крови и выживанием не дает никакой информации о том, что происходит в самой опухоли, ткани которой содержат ассоциированные или внутреопухолевые нейтрофилы (TAN). Анализ данных почти 4000 пациентов показал, что высокое содержание внутреопухолевых нейтрофилов связано с неблагоприятной выживаемостью. Одно исследование, которое включало 3000 пациентов с крупными опухолями (14 видов рака), показало, что внутриопухолевые нейтрофилы являются наиболее неблагоприятной для прогноза группой клеток.
С точки зрения терапии показано, что нейтрофилы является важным элементом в полезной иммунной реакции при лечении рака на основе антител, фотодинамической терапии рака и иммунотерапии бациллами Кальметта-Герена (Calmette-Guerin или БЦЖ). Сами нейтрофилы также рассматриваются в перспективе, как терапевтические цели. Предлагаются методы лечения, которые “нацеливают” нейтрофилы на цель, которой является раковые клетки.
Нейтрофилы в остром коронарном синдроме
Термин “острый коронарный синдром» охватывает целый спектр заболеваний, от ишемии миокарда до инфаркта; при этом, среди первопричин этих болезней преобладает атеросклероз. Изменения целостности эндотелиальных клеток на поверхности атеросклеротических бляшек, такие как разрыв бляшки или ее эрозия, является механизмом, запускающим острый коронарный синдром. В течение последних двух десятилетий стало все более очевидным, что воспаление играет ключевую роль в инициировании и прогрессе атеросклероза. Учитывая важную роль нейтрофилов в развитии и поддержке процесса воспаления, неудивительно, что взгляды исследователей направлены на поиск связей между ними и расстройствами, вызванными атеросклерозом.
Различные иммунные клетки, включая лимфоциты, дендритные клетки, тромбоциты и моноциты (макрофаги), принимают участие в воспалении, связанном с атеросклерозом. Однако сейчас наблюдается все больше доказательств того, что нейтрофилы играют в этом процессе ключевую роль. Нейтрофилы, как указано выше, содержат в своих гранулах различные белки, выделяемые для уничтожения вредоносных патогенов.
При атеросклерозе неудачные попытки иммунной системы организма очистить сосуды от атеросклеротических бляшек приводят к образованию источника воспламенения с признаками некроза. В ответ на это клетки – посредники воспаления, такие как эндотелиальные клетки, лейкоциты (в т.ч. нейтрофилы) и тромбоциты, синтезируют и высвобождают цитокины, легкие белки, участвующие в клеточной сигнализации. Эти цитокины активируют гуморальные и клеточные факторы (специализированные белки), которые приводит к воспалению и тромботических процессов с возможным развитием острого коронарного синдрома.
Нейтрофилы и прогноз смертности
В ходе недавних исследований в Тайване была обнаружена взаимосвязь между содержанием нейтрофилов в крови и прогнозом заболеваемости и смертности у пациентов с множественными хроническими болезнями. Если точнее, то в качестве показателя использовали отношение числа нейтрофилов к лимфоцитам в периферической крови (NLR).
Ранее было известно, что увеличенное значение NLR (то есть существенное преобладание нейтрофилов над лимфоцитами) связано с плохим выживанием при раке и сердечно-сосудистых заболеваниях. Среди обследованных пациентов в количестве 230 человек, общий уровень смертности за 2 года наблюдения составил 23%. Достоверно установлено, что двухлетние показатели смертности были выше у пациентов с повышенной NLR. Многофакторный анализ показал, что уровень NLR> 3,0 при приеме и выписке связан с смертностью независимо от возраста, пола, образования, рака, заболеваний печени, депрессии и др.
Расшифровать значение количества нейтрофилов в комплексе с другими показателями общего клинического анализа крови можно с помощью программы автоматической расшифровки онлайн.
Нейтрофилы и рак.
Всегда ли уместно волноваться если нейтрофилы повышены?
Автор: Content · Опубликовано 01.03.2017 · Обновлено 17.10.2018
Содержание этой статьи:
Нейтрофилы (гранулоциты, нейтрофильные лейкоциты) – это клетки лимфоциты, которые встают на защиту организма и ценой собственного существования. Погибая, они мешают распространению инфекции. Наличие серьёзных бактериальных или грибковых инфекций может быть подтверждено анализом крови, согласно которому нейтрофилы повышены.
Узнать количество этих клеток можно по результатам общего анализа крови . В отдельной графе указывается процентное содержание нейтрофилов по отношению к общему количеству лимфоцитов. Чтобы выяснить абсолютное () значение, уже потребуются навыки начальной математики. Необходимо умножить количество лимфоцитов на процент нейтрофилов и разделить полученную цифру на 100.
Столь же часто количество клеток указывается и в тысячах на один микролитр — тыс./мкл., что оставляет числительную составляющую показателя неизменной в обоих случаях.
Автор Content Опубликовано 01.
Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
Клинический (общий) анализ крови – это развернутое исследование качественного и количественного состава крови, в ходе которого дается характеристика эритроцитов и их специфических показателей (MCV, MCH, MCHC, RDW), лейкоцитов и их разновидностей в процентном соотношении (лейкоцитарная формула) и тромбоцитов, а также определяется скорость оседания эритроцитов (СОЭ). Используется для диагностики и контроля лечения многих заболеваний.
Общий анализ крови, ОАК.
Синонимы английские
Complete blood count (CBC) with differential, Erythrocyte Sedimentation Rate (ESR), ОАК
SLS(натрий лаурил сульфат)-метод + метод капиллярной фотометрии (венозная кровь).
*10^9/л – 10 в ст. 9/л;
*10^12/л – 10 в ст. 12/л;
г/л – грамм на литр;
мм/ч. – миллиметр в час.
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за 24 часа до исследования.
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений) – это один из наиболее часто выполняемых анализов в медицинской практике. Сегодня это исследование автоматизировано и позволяет получить подробную информацию о количестве и качестве клеток крови: эритроцитов, лейкоцитов и тромбоцитов. С практической точки зрения врачу в первую очередь следует сосредоточить свое внимание на следующих показателях этого анализа:
- Hb (hemoglobin) – гемоглобин;
- MCV (mean corpuscular volume) – средний объем эритроцита;
- RDW (RBC distribution width) – распределение эритроцитов по объему;
- Общее количество эритроцитов;
- Общее количество тромбоцитов;
- Общее количество лейкоцитов;
- Лейкоцитарная формула – процентное соотношение разных лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов;
- Скорость оседания эритроцитов, СОЭ. Показатель СОЭ зависит от соотношения белковых фракций крови и количества эритроцитов.
Определение показателей клинического анализа крови позволяет диагностировать такие состояния, как анемия/полицитемия, тромбоцитопения/тромбоцитоз и лейкопения/лейкоцитоз, которые могут как являться симптомами какого-либо заболевания, так и выступать в качестве самостоятельных патологий.
При интерпретации анализа следует учитывать следующие особенности:
- У 5 % здоровых людей показатели анализа крови отклоняются от принятых референсных значений (границ нормы). С другой стороны, у пациента может быть выявлено значительное отклонение от его обычных показателей, которые при этом сохраняются в пределах принятых норм. По этой причине результаты теста должны интерпретироваться в контексте индивидуальных обычных показателей каждого конкретного человека.
- Показатели крови зависят от расы и пола. Так, у женщин количество и качественные характеристики эритроцитов ниже, а количество тромбоцитов выше, чем у мужчин. Для сравнения: нормы у мужчин – Hb 12,7-17,0 г/дл, эритроциты 4,0-5,6×10 12 /л, тромбоциты 143-332×10 9 /л, нормы у женщин – Hb 11,6-15,6 г/дл, эритроциты 3,8-5,2×10 12 /л, тромбоциты 169-358×10 9 /л. Кроме того, гемоглобин, нейтрофилы и тромбоциты ниже у темнокожих людей, чем у людей белой расы.
Для чего используется исследование?
- Для диагностики и контроля лечения многих заболеваний.
Когда назначается исследование?
- Во время профилактического осмотра;
- при наличии у пациента жалоб или симптомов какого-либо заболевания.
Что означают результаты?
Расшифровка результатов анализа: таблицы нормы для детей и взрослых (р еференсные значения)
Клинический анализ крови общий анализ, лейкоцитарная формула, СОЭ с микроскопией мазка крови при выявлении патологических изменений.





